Причины гепатоза у беременных
На это заболевание врачи обратили свое внимание сравнительно недавно, поэтому специалисты до сих пор спорят о том, чем же вызывается его появление. Большинство медицинских умов сходится во мнении, что гепатоз беременных обусловлен некоторыми генетическими особенностями или нарушениями и способен передаваться по женской линии
Эти генетические отклонения могут никак не проявлять себя в течение всей жизни. Но иногда беременность, несущая с собой рост массы тела, гормональные сбои и повышенную нагрузку на организм в целом и на печень в частности, дает толчок для развития гепатоза. Печень также очень подвержена влиянию гормонов беременности. Например, эстрогена.
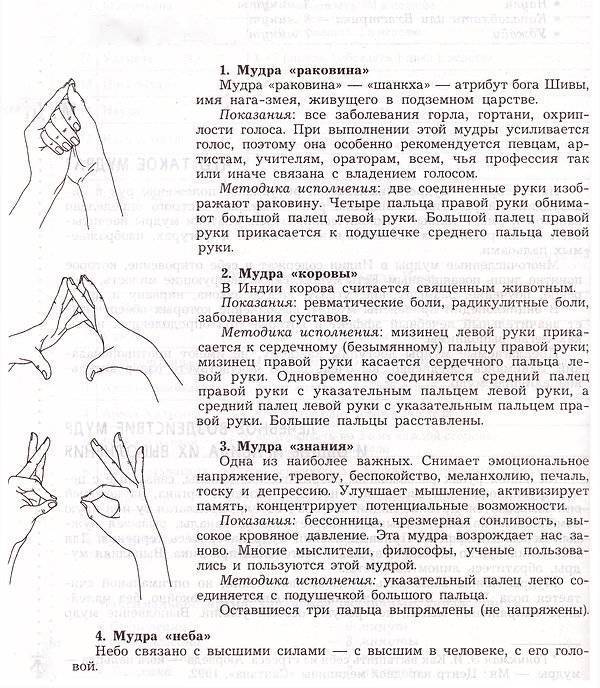
К главным факторам, увеличивающим риск появления этого заболевания, относятся:
- Неправильный прием витаминов. Витамины – это всегда дополнительная нагрузка на печень. Многие витаминные комплексы содержат повышенное количество различных компонентов, которые и вызывают нарушения печеночной деятельности, поэтому принимать их нужно правильно, учитывая возраст, массу тела, дозировку и срок беременности.
- Нарушение режима питания. Переедания и употребление в пищу соленого, жареного, копченого, жирного, а также продуктов с богатым составом химических добавок перегружают печень и ухудшают ее работу.
- Недостаточная двигательная активность. Если будущая мама мало двигается, то расходуется мало энергии, получаемой из пищи, а также замедляется обмен веществ, который и так приторможен беременностью.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как настроиться на выполнение упражнений
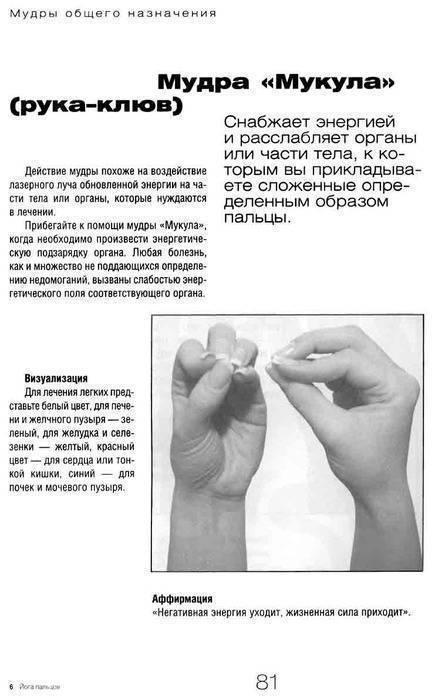
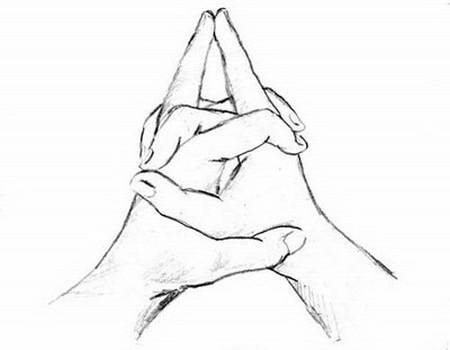
При выполнении мудр для лечения печени стоит придерживаться общих рекомендаций и правил.
Практику проводить в тихом месте.
Лучшее время — утро или вечер, перед сном. При частоте выполнения более 3 раз в день, мудры повторяем на протяжении всего дня с равными интервалами.
Лучше выполнять упражнения сидя
Важное условие — прямая спина.
Тело и мысли должны быть расслаблены. При выполнении практик стоит мысленно перенестись туда, где бы вы хотели находиться
Настроение — позитивное.
Ведите здоровый образ жизни.
Выполняйте все действия с любовью. Любите себя и окружающий мир. Позитивный настрой в сочетании с регулярным исполнением практик позволит нормализовать энергетические потоки ваших чакр, а это незамедлительно скажется на физическом здоровье.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
В клинике «Медицина 24/7» проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня С-реактивного белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. Магнитно-резонансная томография может быть использована для получения дополнительных диагностических данных.
1.Что означает увеличение печени?
Увеличение печени означает, что ее размер становится больше, чем должен быть в норме. В медицине увеличение печени называется гепатомегалия. Как правило, гепатомегалия печени – это не заболевание, а симптом какой-то проблемы с печенью. Есть много возможных причин увеличения печени, в том числе – гепатит.
Иногда увеличение печени может привести к печеночной недостаточности. Это происходит при некоторых заболеваниях, когда большая часть печени повреждается и не может справляться со своей функцией.
Печень у человека находится с правой стороны брюшной полости. Это жизненно важный орган, который помогает организму избавляться от токсинов и вырабатывает вещества, необходимые для жизнедеятельности и различных биологических процессов. Например, для свертывания крови
Поэтому при увеличении печени очень важно выяснить причины этого явления и справиться с проблемой
Медицинское наблюдение после операции
После операции по удалению желчного пузыря врач-хирург зачастую не дает никаких долгосрочных рекомендаций. Однако чтобы избежать повторных операций, осложнений и возобновления симптомов желчнокаменной болезни, необходимо:
- 1-2 раза в год – посещение гастроэнтеролога для оценки состояния гепатобилиарной зоны
- 1-2 раза в год – УЗИ органов брюшной полости, в частности УЗИ холедоха (общего желчного протока)
- постоянный или курсовой прием препаратов для разжижения желчи (урсодезоксихолиевая кислота – УДХК) и спазмолитиков согласно рекомендациям лечащего врача-гастроэнтеролога.
Признаки и симптомы увеличения печени
Если печень увеличена совсем немного, в большинстве случаев это не вызывает вообще никаких симптомов. Но при сильной гепатомегалии печени могут появляться:
- Ощущение полноты в области печени;
- Абдоминальный дискомфорт;
- В зависимости от конкретной причины увеличения печени – симптомы первичных заболеваний. Это могут быть желтуха, усталость и слабость, тошнота, потеря веса.
В ходе медицинского обследования врач может обнаружить увеличение печени с правой стороны живота. Чтобы точно установить причину гепатомегалии печени, могут проводиться самые разные анализы, исследования и тесты:
- Анализы крови для проверки на ферменты печени и другие нарушения, связанные с заболеваниями печени;
- Компьютерная томография, МРТ или УЗИ для визуальной оценки состояния печени;
- ЭРХПГ – обследование для обнаружения проблем с желчными протоками;
- Биопсия печени – взятие небольшого образца тканей печени дл исследования под микроскопом и проверки на рак или жировую дистрофию печени.
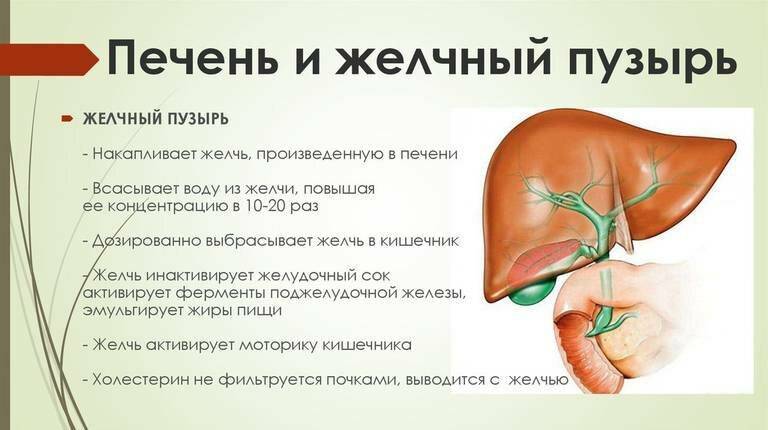
Работа других органов после удаления желчного пузыря
Наблюдение гастроэнтеролога требуется и по другой причине. В новых анатомических условиях, в которых отсутствует желчный пузырь, зачастую происходят изменения в работе остальных органов желудочно-кишечного тракта. Печень, поджелудочная железа, кишечник, желудок, сами желчевыводящие пути после удаления желчного пузыря работают по-другому.
При удалении желчного пузыря:
- Возникает относительный дефицит особых гормонов энтерогормональной системы, которые регулируют тонус мышечного кольца (сфинктера Одди), окружающего общий желчный и поджелудочный (Вирсунгов) протоки. В этой ситуации может развиться стойкий спазм сфинктера, что может приводить к появлению боли в правом и левом подреберьях, а также опоясывающих болей, имитирующих панкреатит.
- Желчь уже не может скапливаться в “мешочке”, который представляет собой желчный пузырь, поэтому она оттекает неконцентрированной. Это мешает нормальной активации ферментов поджелудочной железы в двенадцатиперстной кишке, нарушая важную кишечную фазу пищеварения. Как следствие, могут возникать поносы или запоры, нарушения микрофлоры кишечника.
- Если сфинктер Одди находится в расслабленном состоянии, то микрофлора двенадцатиперстной кишки может заселяться в незащищенные желчные протоки. Это формирует воспалительные процессы в стенках протоков – холангит.
- Существует мнение в медицинском сообществе, что удаление желчного пузыря является дополнительным риском по развитию ожирения печени из-за нарушения выработки гормонов ЖКТ и неправильного питания, но на данный момент исследованиями это окончательно не подтверждено.
Рекомендации и ограничения после удаления желчного пузыря лапароскопией
Процесс восстановления проходит достаточно быстро. Осложнения бывают редко. Можно сказать, что человек полностью реабилитировался только в том случае, если он восстановился как физически, так и психически. Полная реабилитация подразумевает не только физические аспекты восстановления, но и психологические. На это требуется примерно 6 месяцев. Но не стоит думать, что весь этот период времени человек ограничен, и его жизнь перестанет быть полноценной.
Полная реабилитация подразумевает, что человек восстановился как физически, так и психически, а также накопил необходимый резерв, который позволит человеку адаптироваться к условиям обычной жизни, нагрузкам, стрессам без осложнений, возникновения сопутствующих заболеваний.
Выписывают из больницы пациента, как правило, на 6 день.
Нормальное самочувствие, привычная трудоспособность возвращается примерно на 10-15 сутки. Для более успешной реабилитации необходимо придерживаться основных правил реабилитации.
Примерно 14-30 дней соблюдать половой покой, придерживаться правильного питания, обеспечивать профилактику запоров. Спортом можно заниматься по истечении месяца. Тяжелый труд также следует отложить примерно на месяц.
Примерно 30 суток максимальный вес, который можно поднимать, не должен превышать 3 кг. Примерно через полгода этот лимит составляет не должен превышать 5 кг.
После лапароскопии потребуется восстановительная терапия, которая будет способствовать ускоренным восстановительным и заживляющим процессам. Курс реабилитации может включать физиотерапию, медикаментозное лечение, прием витаминных препаратов.
[], []
Что делать при запоре после лапароскопии желчного пузыря?
После операции часто наблюдаются запоры. Они являются следствием хирургического вмешательства, могут быть последствием после приема восстановительных препаратов. Причиной является затруднительное переваривание пищи, распространение желчи. Рекомендуется принимать слабительные препараты. К сожалению, эта проблема никуда не уходит со временем.
Удаление желчного пузыря: лапароскопия или полостная операция?
Порой избавиться от желчекаменной болезни, можно только при помощи хирургического вмешательства. Традиционно пользовались полостными операциями, теперь же, предпочтение отдается именно лапароскопии.
Для начала, приведем определение понятию «лапароскопия»: операция, направленная на удаление желчного пузыря или его отдельной части. Для ее проведения применяют лапароскопический доступ.
Ответить на вопрос, к какому же методу лучше прибегнуть, можно рассмотрев суть каждой из операций.
Обычная полостная операция подразумевает разрез брюшной полости. Получается отверстие, через него открывается доступ к внутренним органам. Врач руками раздвигает все мышцы, волокна, отодвигает органы, добирается до больного органа. При помощи хирургических инструментов, врач проводит необходимые действия.
То есть, врач разрезает брюшную стенку, вырезает пузырь, или удаляет камни, зашивает раневое отверстие. Естественно, после такой операции рубцов и шрамов не избежать. Основной рубец проходит по линии разреза.
При использовании лапароскопического метода для удаления желчного пузыря, полный разрез не делается. Применяется современное высокотехнологичное оборудование. Доступ к оперируемому органу происходит через небольшой разрез. В этом помогает лапароскоп, который можно представить в виде инструмента, на конце которого располагается мини-видеокамера, осветительные приборы. Это оборудование через разрез вводят внутрь, и он выводит изображение на экран компьютера. Затем через оставшиеся отверстия вводят трубочки небольшого диаметра. Через них проводят манипуляторы (троакары) с инструментами, при помощи которых и проводятся основные действия. Врач извне управляет этими инструментами, не проникая внутрь раны руками.
Прокол обычно не превышает 2 см в диаметре, соответственно рубец от него небольшой
Это важно как с эстетической, так и с медицинской точки зрения: быстрее заживает раневая поверхность, ниже вероятность инфицирования
Таким образом, смысл обоих методик одинаков, но результат – разный. Большинство медиков склоняется к применению лапароскопии вместо полостной операции. О ее преимуществах можно судить по следующим фактам:
Болевые приступы при гепатозе

В наиболее сложных случаях гепатоза у больной иногда случаются приступы, характеризующиеся сильной болью в правом подреберье. Часто боль ощущается в животе, на уровне пупка и ошибочно принимается за обострение гастрита. Такие приступы могут сопровождаться непрерывными и болезненными рвотными спазмами без облегчения, болью в голове, шумом в ушах, учащенным сердцебиением, потемнением в глазах и отдышкой. Они очень похожи на синдром сильного отравления, только в этом случае стул практически не меняется, а съеденная пища выходит с рвотой.
Чаще всего такие приступы вызваны употреблением вредных продуктов (жареное, острое, жирное, алкоголь) и начинаются через 40-60 минут после приема пищи или резким движением, например, быстрым поворотом, наклоном или падением.
Болевые приступы могут длиться до 20-40 минут, начинаются они внезапно и так же резко отступают. Нередко после приступа в правом подреберье в течение нескольких дней остается довольно сильная остаточная болезненность.
Большая ошибка при таких приступах – прием парацетамола, потому что он лишь усугубляет положение, негативно влияя на печеночную деятельность. Разрешается прием таких спазмолитических препаратов, как Но-Шпа.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента
Питание
Самое главное правило, которое следует соблюдать – это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода
Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально – постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции
Почему появляются камни в желчном пузыре?
На образование камней в желчном пузыре влияет состав пищи, которую употребляет человек. Употребление большого количества простых углеводов (сдоба и другие мучные изделия, сладости), избыток крахмалистых овощей и жиров животного происхождения, недостаточное потребление пищевых волокон и полноценного белка — все это может привести к образованию камней.
Нарушение циркадных ритмов приема пищи — еда на ночь, длительные перерывы в приеме пищи с последующим приемом большого количества еды за один раз — тоже одна из возможных причин.
Также к желчекаменной болезни может привести увлечение низкокалорийными диетами с быстрым темпом снижения массы тела, нарушение водного баланса или, например, такие радикальные методы сброса веса, как сухое голодание (оно в целом может быть опасным для здоровья).
На процесс образования камней влияет и злоупотребление алкоголем, курение, постоянные стрессы и отсутствие или снижение физической активности.
Длительный прием таких фармакологических препаратов, как оральные контрацептивы, диуретики (мочегонные), препараты, снижающие уровень триглицеридов, — также фактор риска камнеобразования в желчном пузыре.