Что рекомендует международное сообщество?
Согласно КЛИНИЧЕСКИМ РЕКОМЕНДАЦИЯМ ESC/EACTS ПО РЕВАСКУЛЯРИЗАЦИИ МИОКАРДА (2014)(цитировано согласно публикации: Российский кардиологический журнал № 2 (118) | 2015), «может быть использовано несколько тестов, важно избегать лишних диагностических шагов». О коронарографии: «Риски нагрузок, фармакологических провокаций, применения контрастных веществ, инвазивных процедур и суммарной лучевой экспозиции должны быть взвешены относительно рисков самого заболевания и задержки диагноза»
Это означает, что согласно международным рекомендациям, коронарографию проводят:
- В экстренных ситуациях при доказанной ишемии (нарушении питания) сердца (как минимум с использованием ЭКГ).
- При установленном диагнозе «стенозирующий атеросклероз».
- Нет смысла проводить отдельно коронарографию, а затем еще одну операцию по реваскуляризации (установку стентов для расширения сосудов). Целевообразно объединить эти две процедуры.
Таким образом, сначала диагноз, а потом – коронарография. Тем более, что боли в области сердца нередко вызваны т.н. внекардиальными причинами – не связанными с самим сердцем. Например, с изменениями в позвоночнике и околопозвоночных суставах (читать больше).
Особенности лечения
Атеросклероз — болезнь, лечение которой не ограничивается одним лишь медицинским вмешательством
Важное значение в лечении заболевания занимает модификация образа жизни. Пациенты должны придерживаться принципов правильного питания и отказаться от вредных привычек
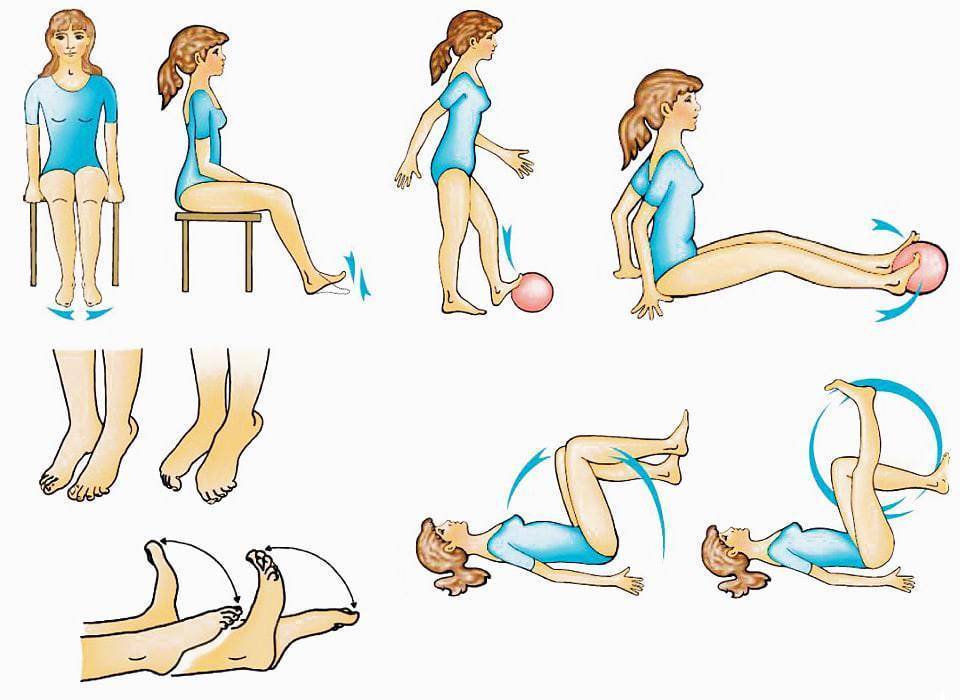
Неотъемлемой частью жизни должны стать ь регулярные физические нагрузки. Их уровень подбирает врач исходя из возраста пациента и общего состояния здоровья. Как правило, это прогулки с постепенным увеличением времени и интенсивности ходьбы.
Для замедления патологического процесса пациенту при атеросклерозе назначают следующие виды лекарств:
- Статины — препараты, снижающие уровень холестерина в крови.
- Секвестранты желчных кислот — препараты, угнетающие выработку желчных кислот. При нехватке желчных кислот намного быстрее утилизируется холестерин.
- Фибраты — препараты, уменьшающие продукцию жиров.
- Сосудорасширяющие препараты. К таким относятся, например, производные никотиновой кислоты. При расширении сосудов кровь легче продвигается по пораженным атеросклерозом сосудам.
В большинстве случаев изменения образа жизни и медикаментозной терапии достаточно для улучшения состояния больного и остановки патологического процесса. Однако в запущенных случаях, при слишком тяжелых изменениях в сосудах и органах, которые они снабжают кровью, пациенту показано хирургическое вмешательство. Основные виды операций при атеросклерозе:
- Шунтирование — создание дополнительных сосудов (шунтов) для обеспечения нормального тока крови.
- Ангиопластика — малоинвазивная операция, при которой в артерию вводится катетер с баллоном на конце. При достижении пораженного участка баллон открывают, что позволяет расширить участок артерии. Затем на это место устанавливают стент — металлическую сетчатую трубку, которая позволяет беспрепятственно продвигаться крови по сосуду.
В лечении атеросклероза крайне важно и лечение сопутствующих заболеваний, так как сахарный диабет, артериальная гипертензия, болезни почек и других
Обзор
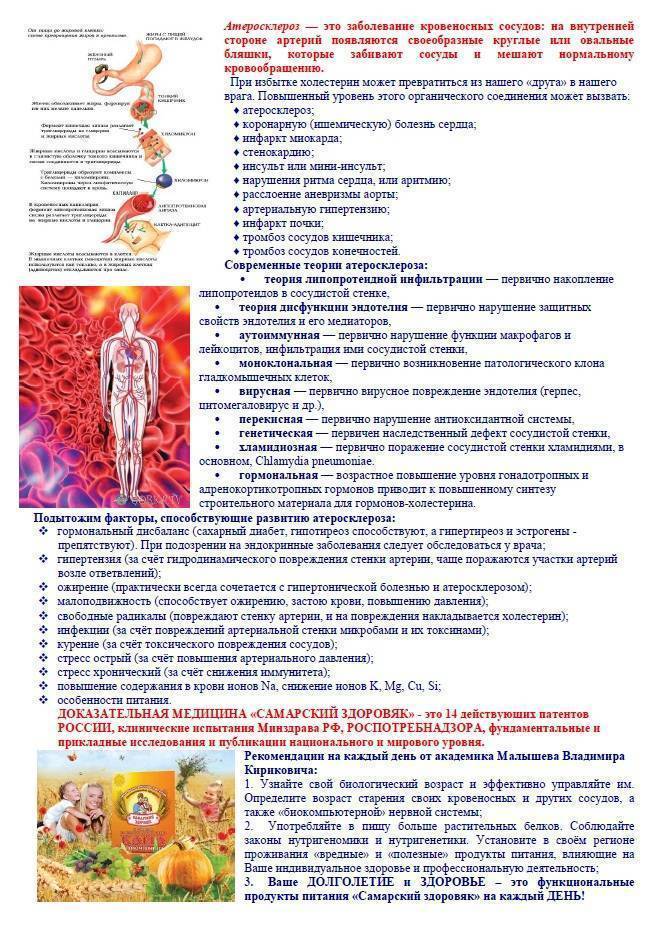
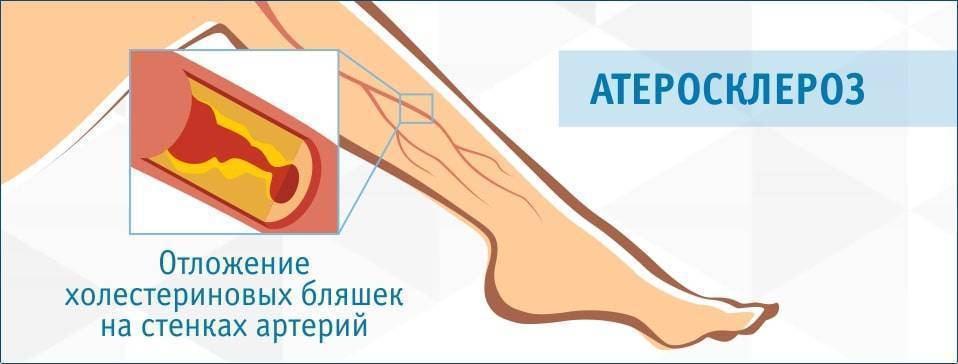
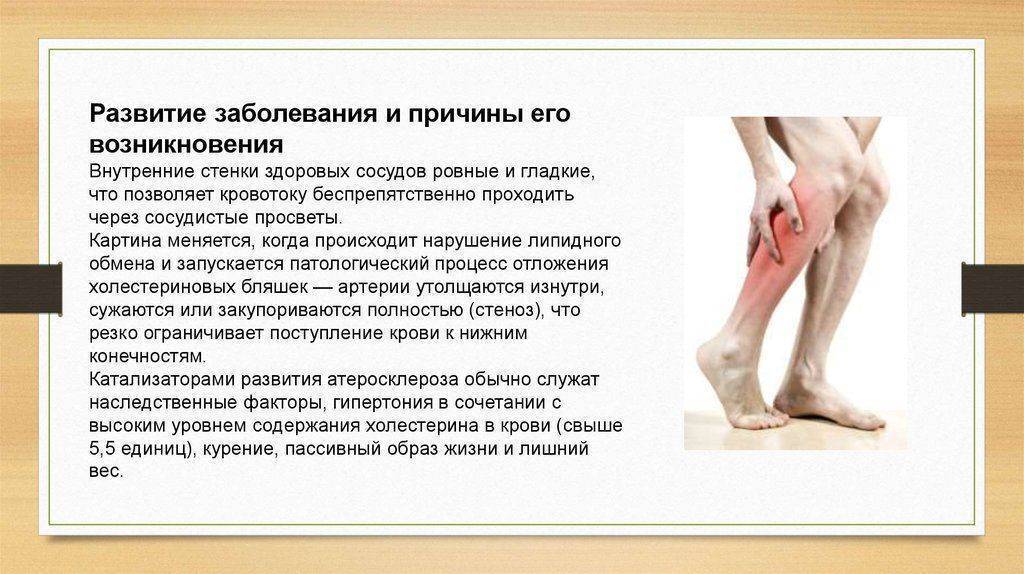
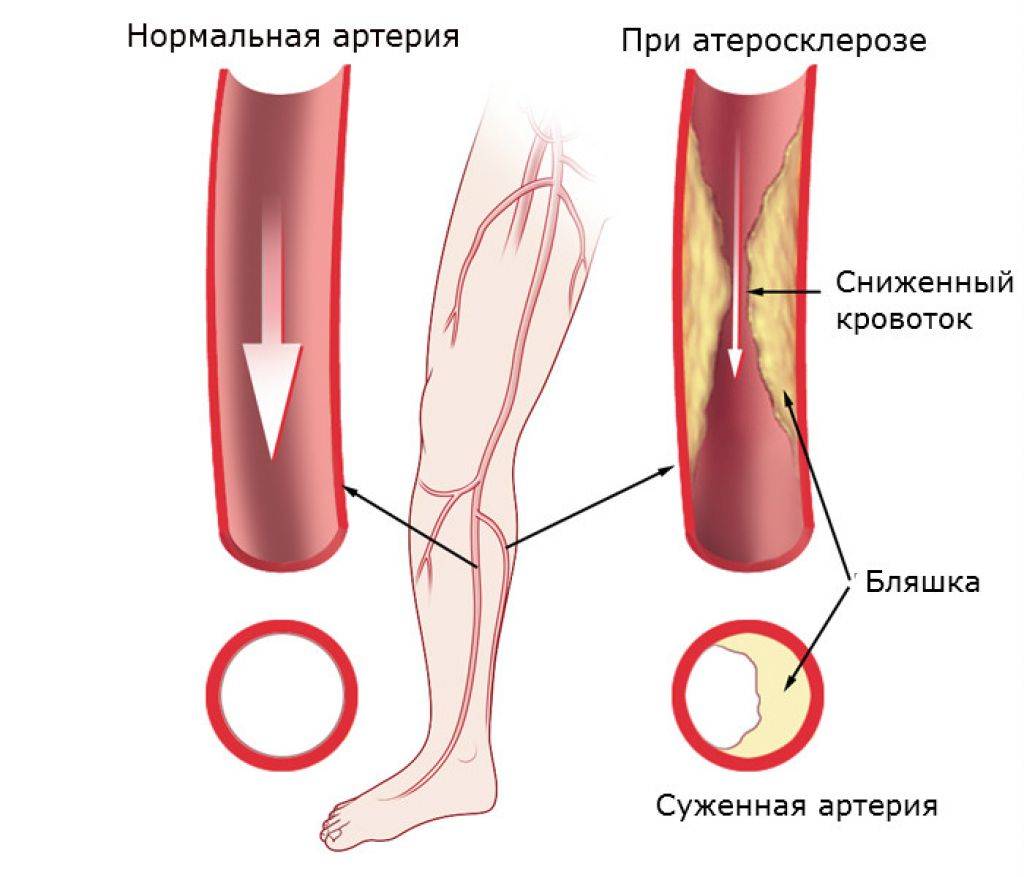
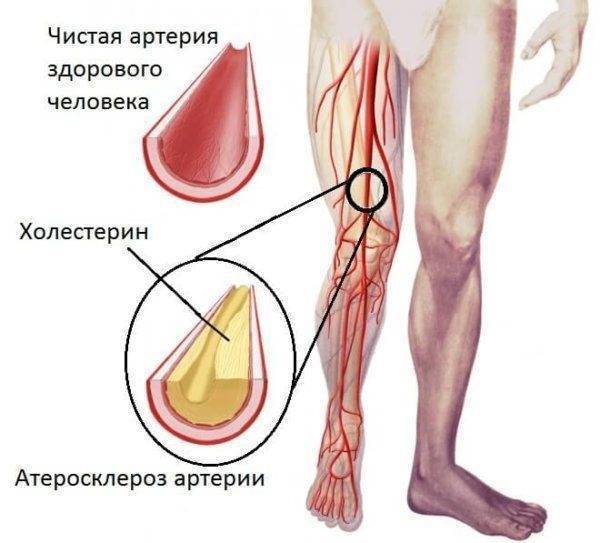
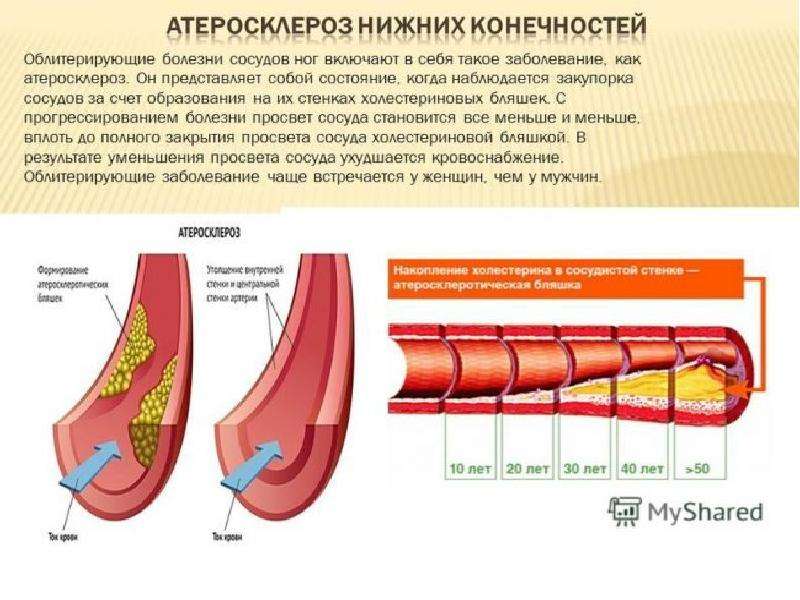
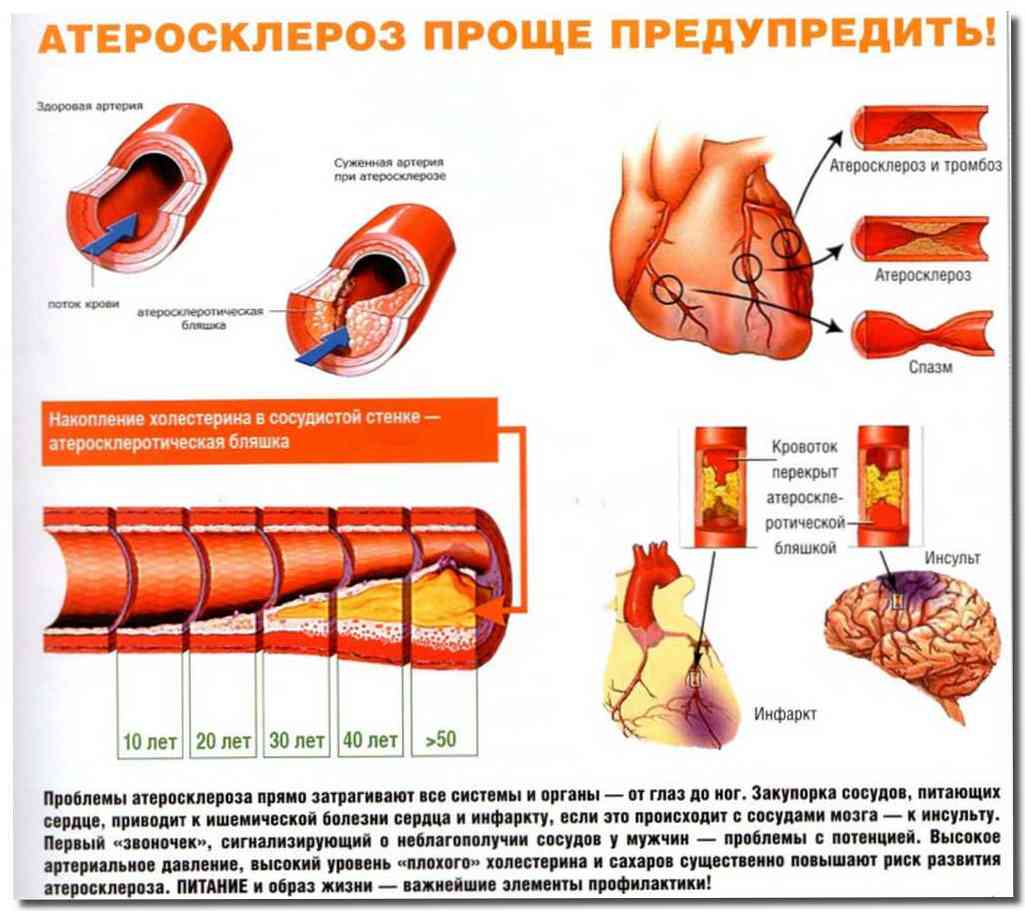
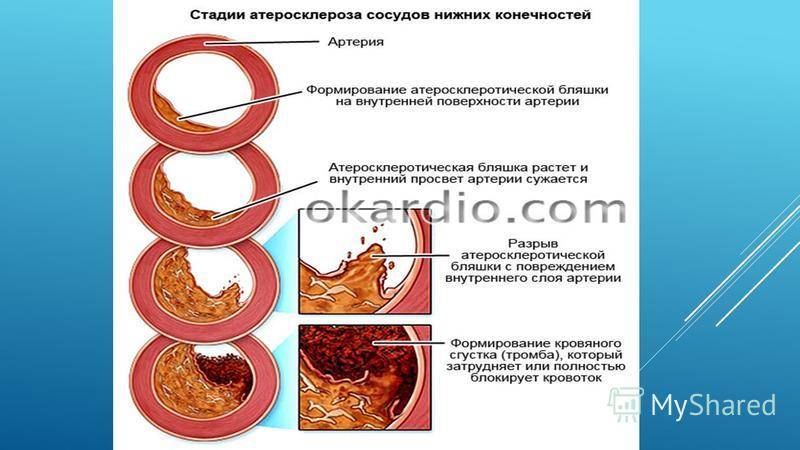
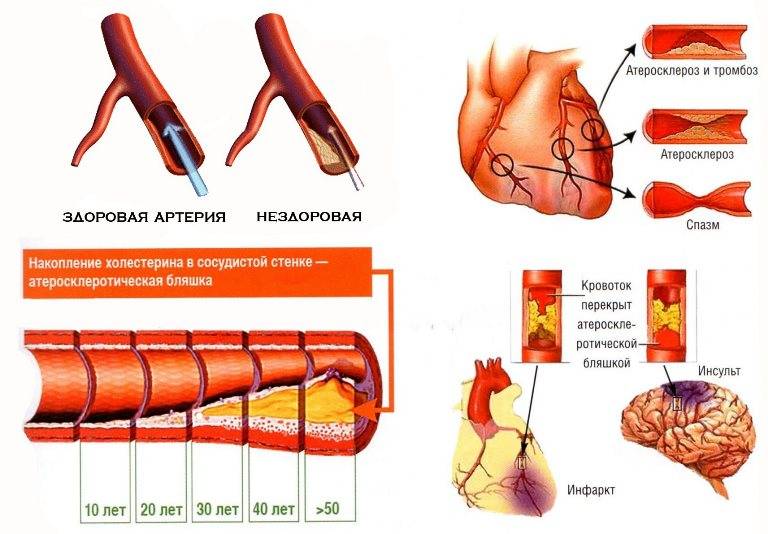
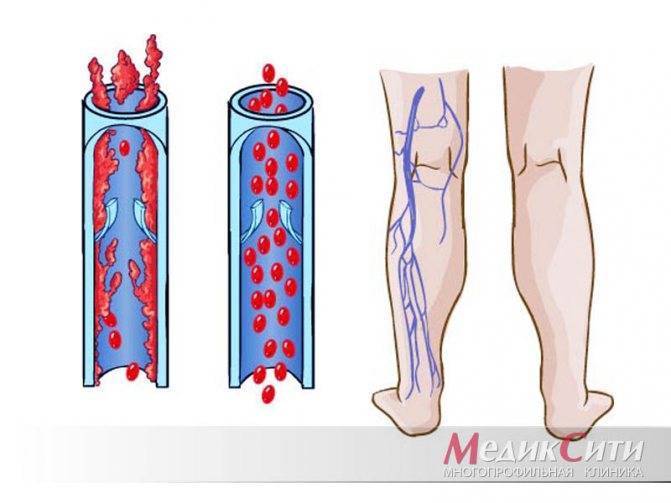
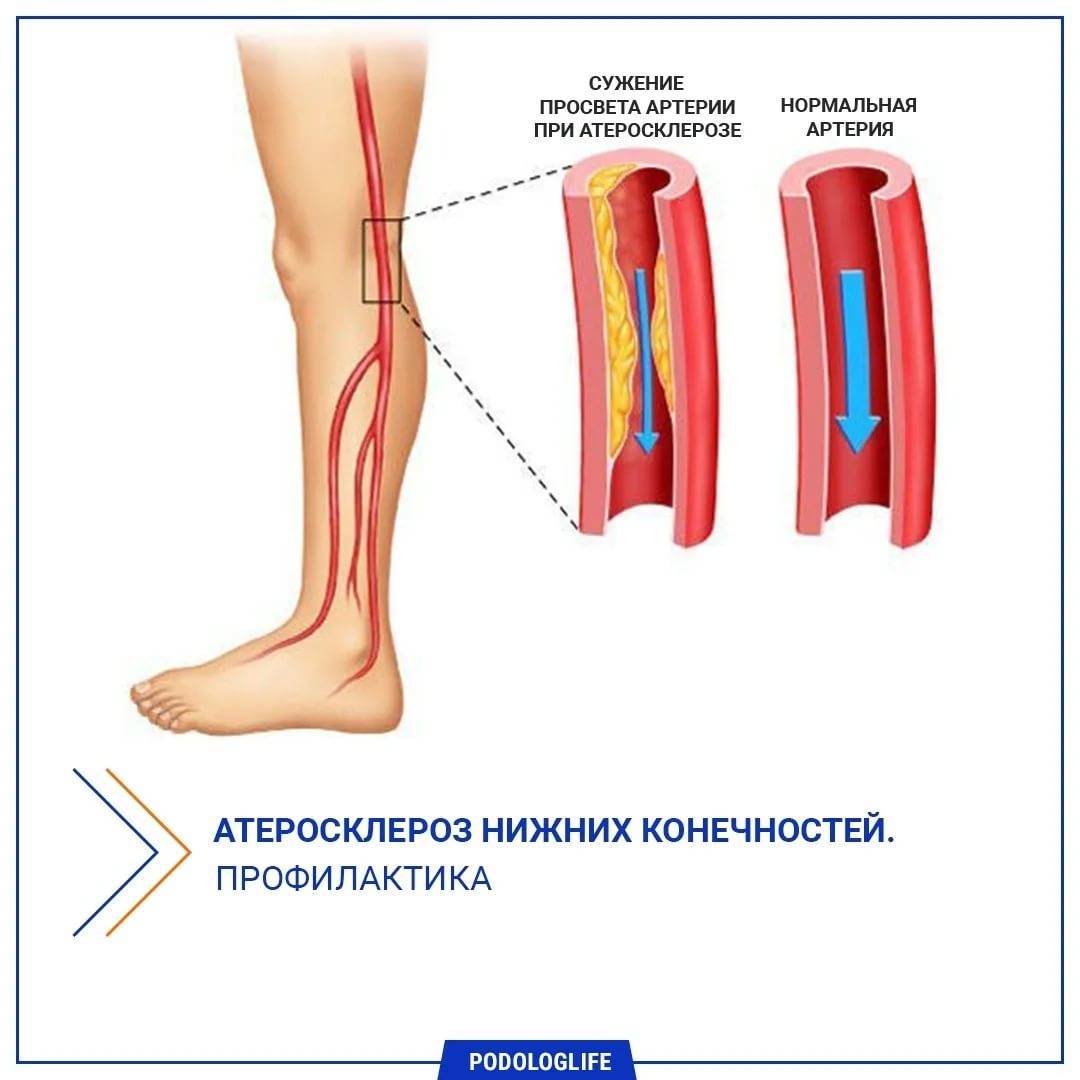
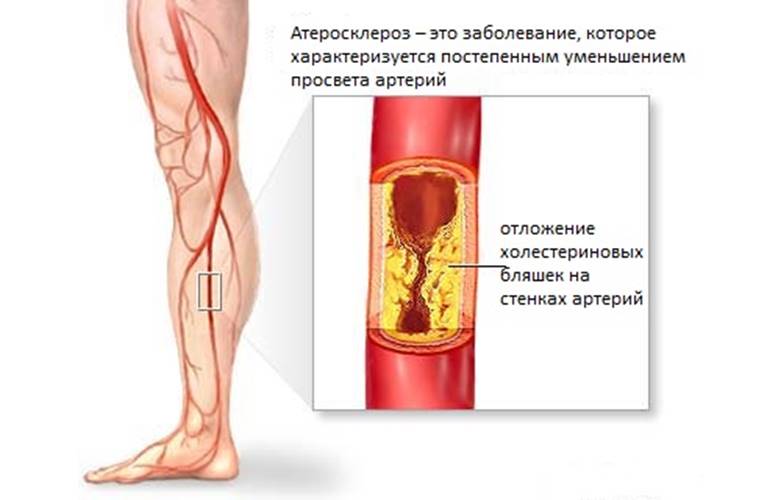
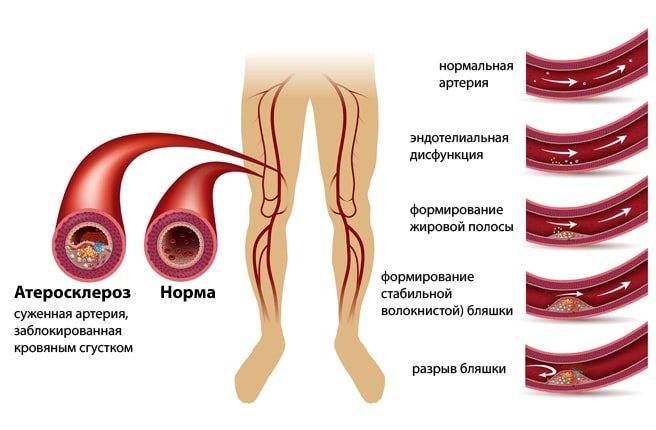
Атеросклероз — это заболевание, при котором происходит закупорка артерий жировыми образованиями, такими как холестерин. Эти образования называются атеросклеротическими бляшками.
 Атеросклеротические бляшки приводят к уплотнению, потере эластичности стенок артерий и уменьшению их просвета, что может представлять опасность по 2 причинам:
Атеросклеротические бляшки приводят к уплотнению, потере эластичности стенок артерий и уменьшению их просвета, что может представлять опасность по 2 причинам:
- ограниченный кровоток приводит к повреждению органови прекращению их нормальной работы;
- при разрыве бляшки формируется тромб (сгусток крови), которыйблокирует приток крови к соответствующему органу:в сердце возникает инфаркт миокарда,в мозге — инсульт.
Система кровообращения состоит из артерий и вен. Сердце проталкивает кровь через аорту (главную артерию, отходящую от сердца) в артерии, размер которых всё уменьшается по мере того, как они ответвляются друг от друга. В итоге кровь поступает в крошечные кровеносные сосуды — капилляры, где кислород, растворенный в крови, передается в клетки тканей и органов вашего тела. Затем кровь возвращается по венам обратно в сердце.
Есть 2 типа особенно важных артерий:
- коронарные артерии, по которым кровь поступает к сердцу;
- сонные артерии, по которым кровь поступает к мозгу.
Атеросклероз — основной фактор риска при многих заболеваниях, связанных с нарушением кровообращения. Совокупно эти болезни называются сердечно-сосудистые заболевания (ССЗ).
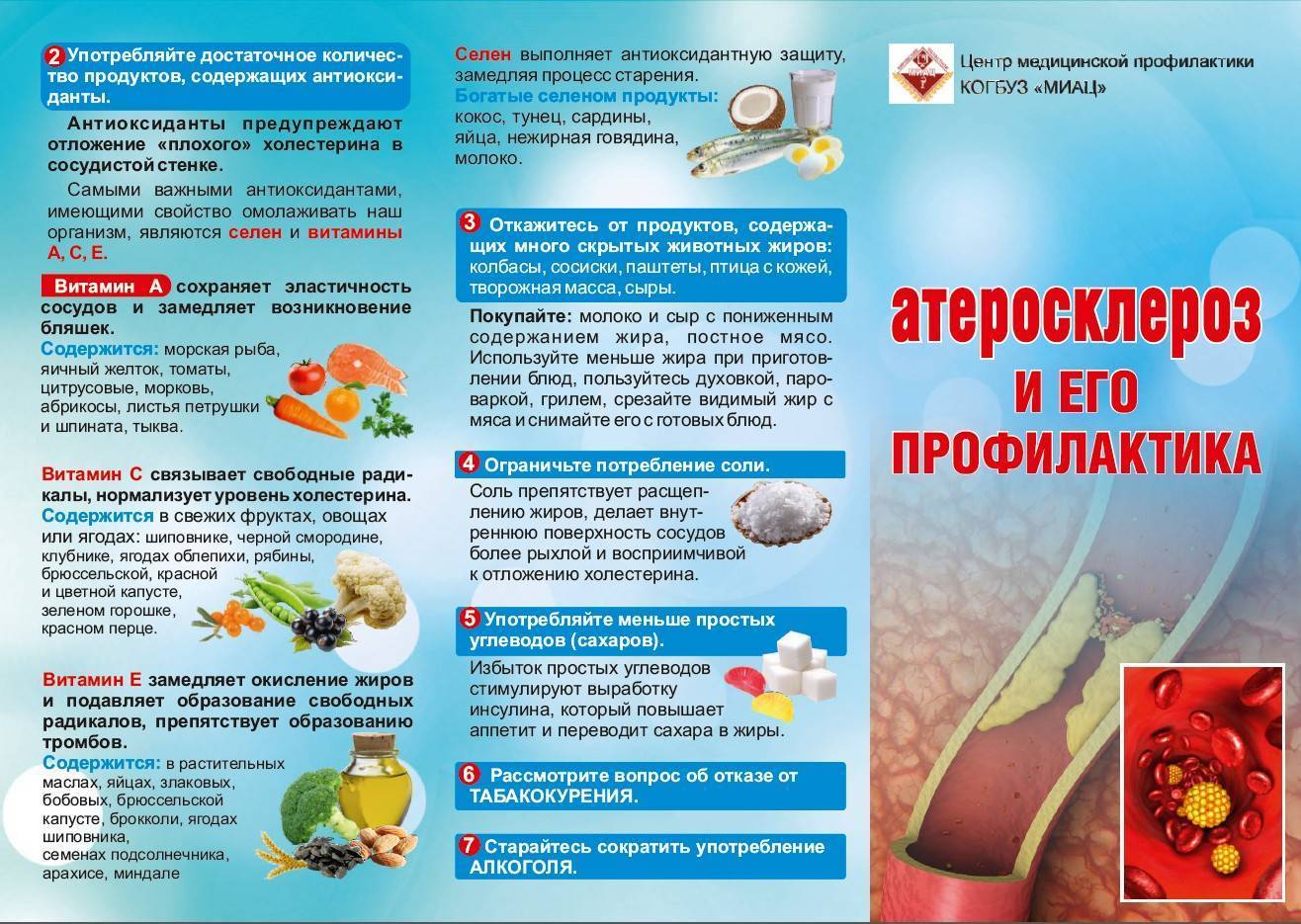
К развитию атеросклероза приводят различные факторы, среди которых ведущее место занимает неправильное питание, малоподвижный образ жизни, курение, нарушение жирового обмена в организме и некоторые хронические заболевания. Устранение этих факторов замедляет течение болезни и позволяет предотвратить развитие опасных осложнений. Кроме того, для лечения атеросклероза используют медикаментозные средства, а в некоторых случаях — хирургическое вмешательство.
Сложно оценить масштаб распространения атеросклероза, но есть предположение, что в той или иной степени атеросклероз есть практически у каждого взрослого человека. С возрастом артерии человека естественным образом теряют эластичность. Поэтому атеросклероз чаще встречается у людей старше 40 лет.
Атеросклероз чаще возникает у мужчин, чем у женщин. Считается, что половые гормоны, участвующие в женском репродуктивном цикле, такие как эстроген, частично защищают артерии от негативного воздействия атеросклероза.
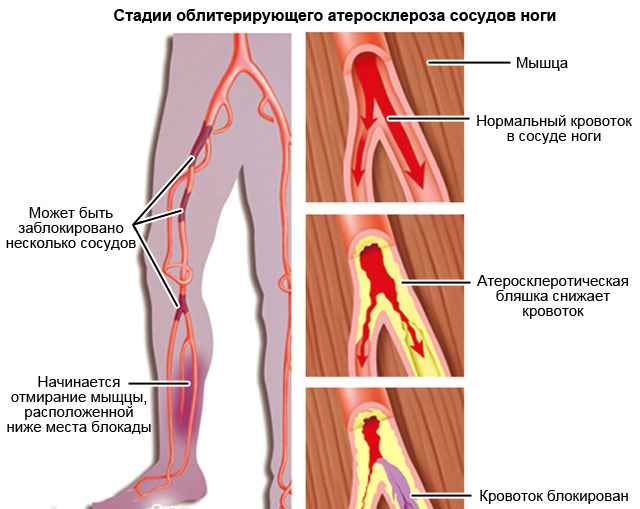
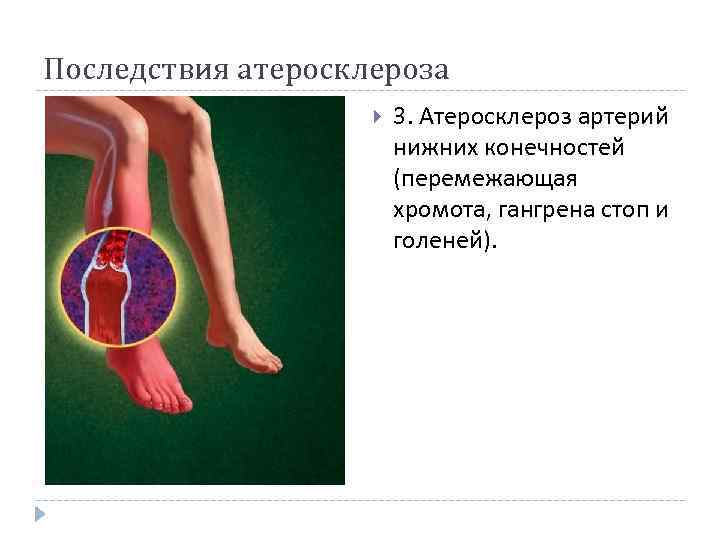
Жалобы и течение атеросклероза нижних конечностей
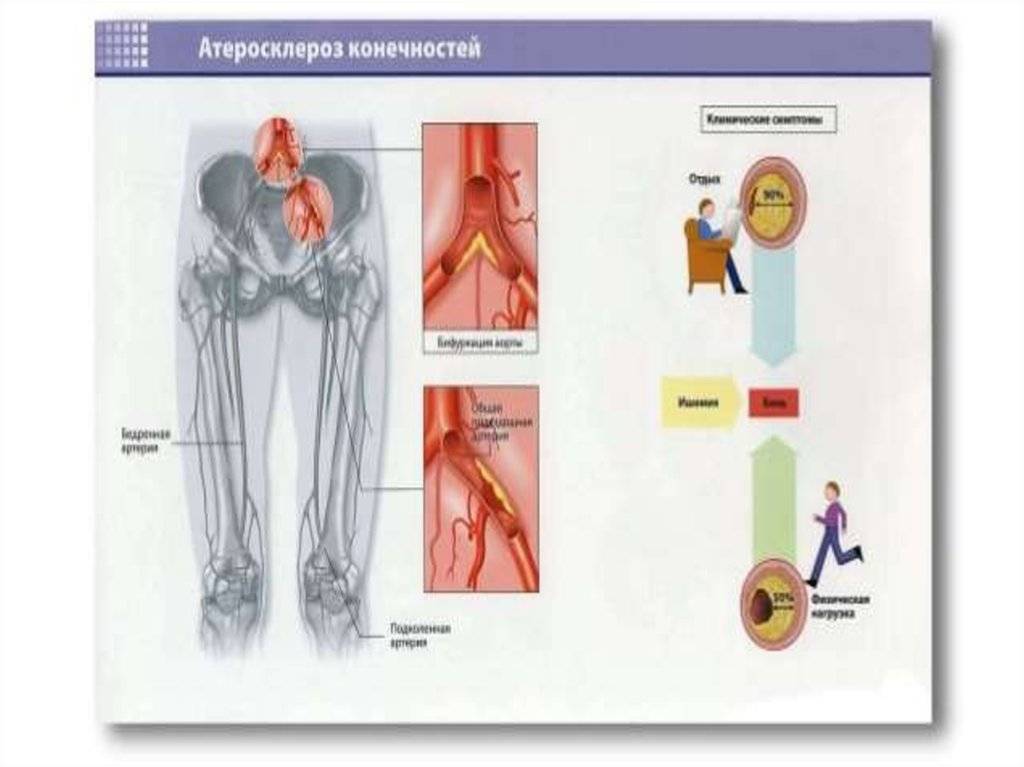
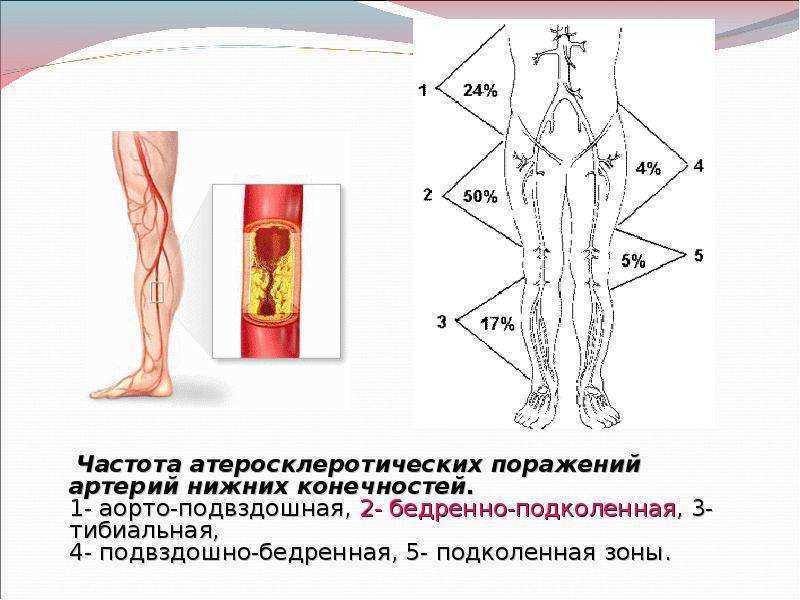
1. Ведущей жалобой при закупорке артерий является перемежающаяся хромота, проявляющаяся болями в икроножных мышцах, которые появляются при ходьбе и исчезают после кратковременного отдыха. Расстояние безболевой ходьбы постепенно или быстро уменьшается. При поражении крупных сосудов (брюшной аорты и подвздошных артерий) боли локализуются не только в голенях, но и в ягодичных мышцах, поясничной области и мышцах бедер. Перемежающаяся хромота усиливается при подъеме по лестнице или в гору. В запущенных случаях боль возникает в покое, заставляет пациента постоянно опускать ногу и лишает его сна.
2. Часто отмечается зябкость, повышенная чувствительность нижних конечностей к холоду, иногда чувство онемения в стопах. Отмечается резкое похолодание пораженной стопы и пальцев, по сравнению с противоположной ногой.
3. Одним из проявлений закупорки аорты является импотенция, обусловленная нарушением кровообращения в системе внутренних подвздошных артерий. Указанный симптом встречается у 50% больных.
Видимые симптомы
Кожные покровы ног в начальных стадиях заболевания становятся бледными. В более поздних стадиях кожа стоп и пальцев приобретает багрово синюшную окраску. Нарушение питания кожи ведет к выпадению волос, нарушению роста ногтей. При закупорке бедренно-подколенного сегмента оволосение обычно отсутствует на голени, при поражении аорто-подвздошной области зона облысения распространяется и на нижнюю треть бедра. В запущенных случаях появляются трофические язвы на стопах и пальцах, пальцы могут почернеть и начать разлагаться – присоединяется гангрена стопы. нижних сегментов пораженной ноги, сопровождающиеся отеком и багровой окраской стоп.
Течение сосудистого заболевания
Естественное течение этих заболеваний связано с прогрессирующим ухудшением. При атеросклерозе нарастание симптомов недостаточности кровообращения происходит медленно, но это справедливо лишь до тех пор, пока не произойдет острый тромбоз. При тромбозе клиническое течение может резко ухудшиться. Правильное лекарственное лечение значительно замедляет прогрессирование атеросклероза.
ФУНКЦИОНАЛЬНЫЕ ТЕСТЫ
Симптом плантарной ишемии Оппеля заключается в побледнении подошвы стопы пораженной конечности, поднятой вверх под углом 45°. В зависимости от скорости побледнения можно судить о степени нарушения кровообращения в конечности. При тяжелой ишемии оно наступает в течение 4—6 с. Проба Гольдфлама – в положении больного на спине с приподнятыми над кроватью ногами ему предлагают производить сгибания и разгибания в голеностопных суставах. При нарушении кровообращения уже через 10—20 движений больной испытывает утомление в ноге. Проба Ситенко-Шамовой проводится в том же положении, что и проба Гольдфлама. На верхнюю треть бедра накладывается жгут до полного пережатия артерий. Через 5 мин бинт снимают. В норме не позднее чем через 10 с появляется реактивная гиперемия. При недостаточности артериального кровообращения время появления реактивной гиперемии удлиняется в несколько раз. Коленный феномен Панченко определяется в положении сидя. Больной, запрокинув больную ногу на колено здоровой, вскоре начинает испытывать боль в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности. Симптом сдавления ногтевого ложа заключается в том, что при сдавлении концевой фаланги I пальца стопы в переднезаднем направлении в течение 5—10 с у здоровых людей образовавшееся побледнение ногтевого ложа немедленно сменяется нормальной окраской. При нарушении кровообращения в конечности оно держится несколько секунд. |
Установить степень ишемии больной конечности помогают реография, ультразвуковая допплерография. Окончательный диагноз устанавливается при помощи ангиографии (традиционной рентгеноконтрастной ангиографии либо МР- или КТ- ангиографии) —наиболее информативного метода диагностики облитерирующего атеросклероза.
Причины и развитие
Сужение просвета артерий, приводящее к постоянной ишемии тканей, ухудшению кровотока, практически полному нарушению обменных процессов в конечностях, происходит по причине атеросклеротического поражения внутренней оболочки сосудов или спазма артерий. Впоследствии происходит полная закупорка сосуда, развивается тромбоз. Иногда поражаются и вены, сопровождающие артерию (в этом случае развивается облитерирующий тромбангиит Бюргера, крайне неблагоприятный по течению).
Для старта заболевания имеют значение разнообразные факторы: мужской пол, курение, хронические заболевания (артериальная гипертония, сахарный диабет, гипотиреоз), средний и пожилой возраст, а также повреждения ног травматического характера, переохлаждения и обморожения, авитаминозы (не частичный недостаток, а полное отсутствие какого-либо витамина в пище), нарушения нервной регуляции и другие.
Причины атеросклероза
Считается, что с возрастом ваши артерии теряют эластичность, а в их просвете постепенно образуются атеросклеротические бляшки, что приводит к нарушению кровообращения. Однако выраженность и скорость этого процесса может быть различной. Есть ряд факторов, которые ускоряют развитие атеросклероза. Они описаны ниже.
Неправильное питание — как фактор риска атеросклероза
Холестерин — это жироподобное вещество, которое жизненно необходимо для работы организма человека. Он защищает нервные окончания и является строительным элементом для клеточных мембран (стенок) и гормонов. Холестерин находится в крови в комплексе с особыми транспортными молекулами — липопротеидами, среди которых выделяют 2 основных типа:
- Липопротеиды низкой плотности (ЛПНП) состоят в основном из жира и небольшого количества белка. Холестерин в составе ЛПНП способствует отложению атеросклеротических бляшек и закупорке сосудов, его часто называют «плохой холестерин».
- Липопротеиды высокой плотности (ЛПВП) состоят в основном из белка и небольшого количества жира. Холестерин в составе ЛПВП, напротив, полезен для сосудов и способен замедлить развитие атеросклероза, поэтому его часто называют «хороший холестерин».
Большая часть холестерина, необходимого организму, вырабатывается печенью. Однако употребление в пищу продуктов, богатых насыщенными жирами, приводит к тому, что в крови повышается количество ЛПНП — «плохого холестерина».
Продукты с высоким содержанием насыщенных жиров:
- выпечка;
- торты, пирожные;
- ветчина;
- сосиски;
- мясопродукты;
- масло;
- сливки.
Помимо жирной пищи, отсутствие физических упражнений, лишний вес и злоупотребление алкоголем также могут повысить уровень холестерина в составе ЛПНП в крови. Медицинский термин для повышенного содержания холестерина — гиперлипидемия.
Вредные привычки и окружающая среда
Курение повышает ломкость стенок артерий. Если артерии повреждены, кровяные тельца, которые называются тромбоциты, будут собираться в месте повреждения, образуя тромб. Это может привести к уменьшению просвета артерий. Курение также приводит к ухудшению снабжения организма кислородом, содержащимся в крови, что повышает вероятность формирования тромба.
Чрезмерное употребление алкоголя может вызвать высокое кровяное давление (гипертонию) и повышенное содержание холестерина в крови, увеличивая вероятность появления атеросклероза и ССЗ.
Согласно последним исследованиям, загрязнение воздуха (в частности, выхлопные газы) может вызвать незначительное повышение уровня заболеваемости атеросклерозом. Исследователи установили, что люди, живущие в пределах 50 метров от крупных автодорог, болеют атеросклерозом чаще, чем ожидалось.
Хронические заболевания, повышающие риск атеросклероза
Если у вас высокое кровяное давление (гипертония), оно будет приводить к повреждению артерий таким же способом, как и сигаретный дым. Артерии предназначены для того, чтобы прокачивать кровь под определенным давлением. Если давление выше, чем нужно, это может привести к повреждению стенок артерий.
Высокое кровяное давление может быть вызвано следующими факторами:
- избыточный вес;
- чрезмерное употребление алкоголя;
- стресс;
- курение;
- отсутствие физических упражнений.
Прочитайте подробнее о высоком кровяном давлении.
Если у вас диабет 1 или 2 типа и вы недостаточно контролируете уровень глюкозы в крови, то избыток глюкозы в крови может привести к повреждению стенок артерий. Прочитайте подробнее о диабете 1 тип и диабете 2 типа.
Лишний вес и ожирение напрямую не увеличивают риск развития атеросклероза и сердечно-сосудистых заболеваний (ССЗ), но могут вызывать смежные факторы риска, которые увеличивают вероятность данных заболеваний. В частности, у людей с лишним весом и ожирением:
- повышен риск высокого кровяного давления;
- зачастую повышен уровень холестерина из-за употребления жирной пищи;
- повышен риск появления диабета 2 типа.
Читайте подробнее про развитие ожирения.
Как диагностировать атеросклероз?
Самый доступный способ диагностики и самый эффективный– это атеросклеротический тест (разработка клиники «Меддиагностика»). Он позволяет в течение нескольких минут определить наличие атеросклероза и его стадию. Мы выявляем наличие атеросклеротических бляшек, определяем степень сужения сосудов сердца, а также — наиболее ранние проявления атеросклероза — утолщение внутреннего слоя сосудов. На этом этапе мы можем эффективно воздействовать на процессы развития атеросклероза. Часто удается стабилизировать процесс или даже уменьшить его проявления.
Ниже приведены примеры визуализации атеросклеротического поражения сосудов.
Его суть состоит в том, что при физической нагрузке (ходьба в разных режимах, бег) сердцу требуется больше кислорода. Соответственно, сосуды должны поставлять больше крови к мышце сердца. В случае сужения сосуды не справляются с питанием сердечной мышцы. Мышца сердца испытывает кислородное голодание, ее функция начинает меняться. Это проявляется на электрокардиограмме, которую записывают параллельно.
Конечно, можно провести коронарографию, которая является «золотым стандартом» в диагностике атеросклеротического поражения сосудов сердца. Но, коронарография является сложным исследованием, имеющим свои недостатки и риски (хирургическое вмешательство в сосуды сердца, введение контраста, большая рентгеновская нагрузка, дороговизна исследования). Нет необходимости проводить ее всем пациентам с болями в грудной клетке.
Для того, чтобы определить есть ли у Вас атеросклероз сосудов сердца и нужно ли Вам проводить коронарографию, сначала назначается более простой, дешевый и безопасный для пациента тредмил-тест. И только при продтверждении стенокардии на тредмил-тесте рекомендуется проведение коронарографии.
Используемые в клинике «Медиагностика» методы нехирургического выявления атеросклероза являются решением в рамках доказательной медицины и рекомендованы протоколами Минестерствм здоравоохранения Украины для уточнения причины болей в сердце, определения дальнейшей тактики обследования и лечения, в том числе и перед проведением коронарографии.
Симптомы атеросклероза
 Атеросклероз начинается незаметно. Человек не может почувствовать, что на стенках артерий возникли бляшки, пока они не стали существенным препятствием для кровотока. А вот с помощью инструментальной диагностики атеросклеротические изменения могут быть выявлены даже на ранней стадии.
Атеросклероз начинается незаметно. Человек не может почувствовать, что на стенках артерий возникли бляшки, пока они не стали существенным препятствием для кровотока. А вот с помощью инструментальной диагностики атеросклеротические изменения могут быть выявлены даже на ранней стадии.
Данные последних исследований показывают, что атеросклеротическое поражение артерий может быть обнаружено у большинства людей в возрасте от 30-лет и старше. С возрастом риск развития атеросклероза возрастает. При этом мужчины страдают атеросклерозом в несколько раз чаще, чем женщины.
Проявления атеросклероза различаются, в зависимости от того, какие именно артерии наиболее пострадали.
Атеросклероз аорты (главного сосуда артериальной системы) обычно приводит к артериальной гипертензии (стойкому повышению артериального давления). Характерным признаком является, прежде всего, повышение систолического давления (то есть первого, большего числового показателя при измерении давления).
Атеросклероз сосудов сердца выступает основной причиной ишемической болезни сердца (ИБС). Наиболее распространенной формой ИБС является стенокардия, проявляющаяся в виде боли за грудиной, как правило, давящего характера, а также (в некоторых случаях) одышки, слабости, повышенного потоотделения. Атеросклероз собственных сосудов сердца может привести к развитию инфаркта миокарда, пороков сердца, сердечной недостаточности.
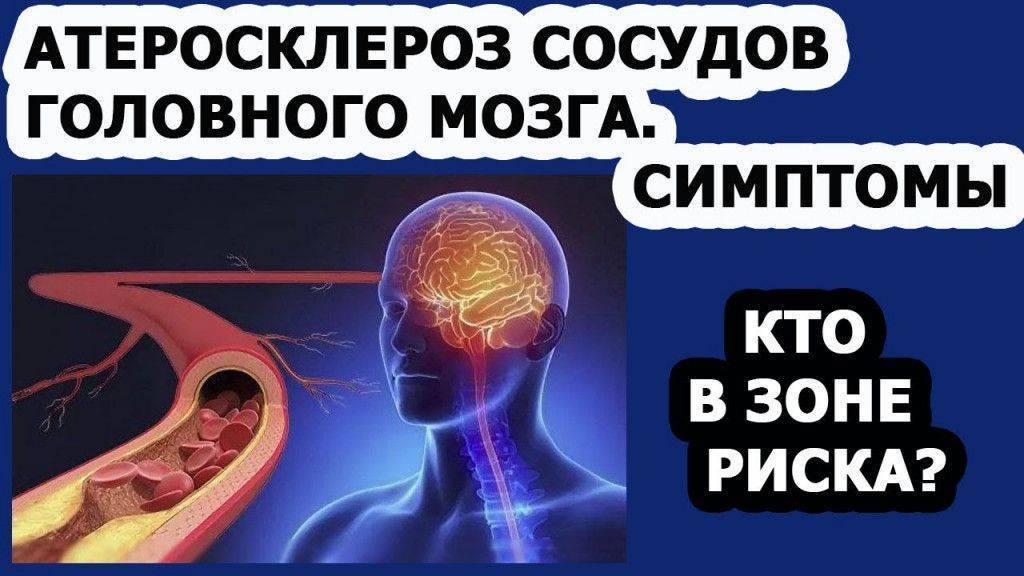
Атеросклероз сосудов головного мозга может проявляться такими симптомами, как ухудшение памяти, снижение внимания, головокружения, шум в ушах, нарушения сна. Полное перекрытие сосуда грозит ишемическим инсультом (отмиранием части ткани головного мозга вследствие нарушения кровоснабжения).
Симптомом атеросклероза сосудов нижних конечностей является перемежающаяся хромота. Перемежающаяся хромота – это боль в икроножных мышцах, заставляющая останавливаться при ходьбе. Стоит постоять и боль проходит, можно продолжать двигаться дальше. Дальнейшее развитие заболевания приводит к болям в икроножных мышцах в состоянии покоя и возникновению трофических язв.
Атеросклероз почечных артерий проявляется повышением артериального давления (также как и атеросклероз аорты).
Атеросклероз артерий верхних конечностей встречается довольно редко, проявляется как слабость в одной или обеих руках.
Атеросклероз является системным заболеванием, то есть при обнаружении атеросклеротического поражения артерий одной области весьма вероятно развитие атеросклероза и на других артериях.
Повышение артериального давления
Проявляется при атеросклерозе аорты и атеросклерозе почечных артерий.
Боль в груди
Проявляется при атеросклерозе сосудов сердца в виде боли за грудиной, как правило, давящего характера.
Одышка
Проявляется в некоторых случаях при атеросклерозе сосудов сердца.
Общая слабость
Проявляется в некоторых случаях при атеросклерозе сосудов сердца. Слабость может сопровождаться повышенным потоотделением. Больного “бросает в пот”.
Нарушения сердцебиения
Также при атеросклерозе сосудов сердца могут наблюдаться нарушения ритма сердца, поэтому возникновение чувства ускоренного или неритмичного сердцебиения также может быть признаком атеросклероза.
Ухудшение памяти
Нарушение мозговой деятельности может проявляться в виде ухудшения памяти или снижения способности концентрировать внимание. Головокружения
Головокружения
Головокружение может быть одним из симптомов атеросклероза сосудов головного мозга.
Шум в ушах
Проявляется при атеросклерозе сосудов головного мозга.
Нарушения сна
Могут наблюдаться при атеросклерозе сосудов головного мозга.
Перемежающаяся хромота
Проявляется при атеросклерозе сосудов нижних конечностей. Пациент вынужден останавливаться при ходьбе из-за возникающей боли в икроножных мышцах. Для того, чтобы продолжить движение, необходимо постоять на одном месте и подождать, пока пройдет боль.
Слабость в руках
Слабость в одной или обеих руках может указывать на атеросклероз артерий верхних конечностей.
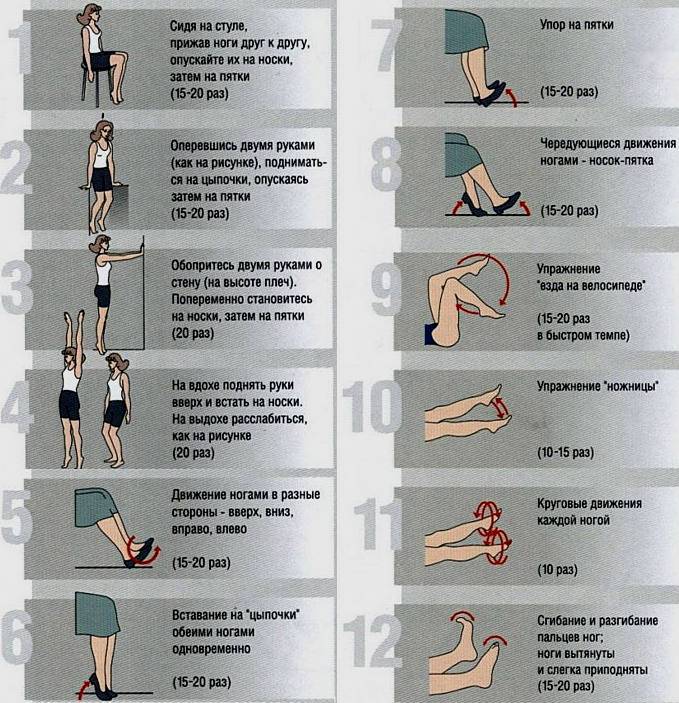
Лечебная ходьба при атеросклерозе
Главная жалоба больных с атеросклерозом нижних конечностей – невозможность ходить без боли и остановок. Атеросклеротическое поражение сосудов приводит к значительному нарушению кровообращения и появлению “перемежающейся хромоты” с болями в икрах. Поэтому основной задачей ангиолога при облитерирующем атеросклерозе является увеличение способности к ходьбе и устранение риска развития гангрены. Лекарственные препараты играют в этой задаче лишь вспомогательную роль. Для решения этой задачи мы и создали наш реабилитационный центр.
Почему помогает лечебная ходьба
Рассмотрим процессы вынуждающие пациента останавливаться. Ходьба приводит к повышенной работе мышц голени и бедра, что повышает потребность их в кислороде и питательных веществах. В результате мышечной работы образуются кислые продукты обмена, так как недостаток кислорода не позволяет полностью переработать питательные вещества. Кислые продукты накапливаются в тканях и воздействуют на болевые рецепторы, а так же блокируют тканевую межклеточную жидкость не давая поступать новым питательным веществам для мышц. После того, как человек остановился, работа мышц прекращается и через некоторое время кислые продукты выводятся и боль проходит, можно идти дальше. Перемежающаяся хромота – основной признак поражения сосудов ног атеросклерозом. Мышечная нагрузка является самым лучшим стимулом для усиления кровотока, мы наблюдаем мощное развитие сосудов у спортсменов-силовиков, культуристов. Значит и при сосудистых поражениях можно предположить, что активная нагрузка (длительная ходьба) должна усиливать кровообращение и развитие окольных сосудов. Это предположение оказалось абсолютно верным. Но пародокс быстрой остановки при ходьбе не дает пациенту возможности тренировать сосуды. Где же выход из этой ситуации? Выход найден простой и очень эффективный. Это лечебная ходьба. Принцип ее такой – пациент начинает идти с обычной скоростью 4-5 км/час. Почувствовав первые признаки усталости скорость снижается до 2 км/ч. Через 2-3 минуты болевые ощущения отступают и пациент может идти с обычной скоростью 4-5 км/ч. Таким образом, он может пройти в 5-10 раз больше начального состояния. Если совершать ежедневные прогулки по 3 -5 км по принципу лечебной ходьбы, то пациент через 3 месяца настолько усилит кровоток в ногах, что сможет пройти обычным шагом без остановки 1-2 км. Такое лечение уступает по своей эффективности только хирургической восстановительной операции и превосходит любую лекарственную терапию.
Мы учим ходить без боли
Пациентам с облитерирующим атеросклерозом, которым нет необходимости в реконструктивной операции на сосудах, Инновационный сосудистый центр предлагает уникальную программу восстановления ходьбы. При перемежающейся хромоте в течение 2-х недель проводится особая сосудистая терапия, комплекс физиотерапевтического лечения, плавание, специальная программа дозированной лечебной ходьбы, вначале на тренажерах, а затем по спрециальным лесным трекам, используя специальную технику “скандинавской ходьбы”. Проведение подобной программы позволяет увеличить безболевое проходимое расстояние в 2-3 раза у всех пациентов с перемежающейся хромотой, а максимальное проходимое расстояние сделать неограниченным. овладение техникой дозированной ходьбы решает проблемы больных с атеросклерозом нижних конечностей без гангрены и позволяет избежать операции.
Лекарственные препараты, применяемые при облитерирующих заболеваниях артерий нижних конечностей
Спазмолитические препараты расслабляют гладкую мускулатуру стенки кровеносных сосудов, и, расширяя просвет сосудов, улучшают кровообращение.
Ганглиоблокаторы устраняют сосудосуживающее влияние нервных узлов, улучшая регионарный кровоток.
Антиагреганты улучшают текучесть крови, препятствуя «склеиванию» её форменных элементов. Их приём снижает риск развития тромбоэмболических осложнений, инфаркта миокарда, острого нарушения мозгового кровообращения.
В ряде случаев назначаются антикоагулянты – средства, препятствующие тромбообразованию за счёт блокирования синтеза факторов свёртывания крови. Эти препараты эффективны, но увеличивают риск развития кровотечений.
Антиатерогенные препараты назначаются в целях достижения целевого уровня липопротеинов низкой плотности (так называемый «плохой» холестерин) и уровня общего холестерина. При курсовом приеме статинов происходит нормализация липидного обмена, значительно снижаются риски опасных сердечно-сосудистых событий — инфарктов и инсультов, а также быстрого прогрессирования атеросклероза в артериях сосудов ног.
Ряд лекарственных средств обладают комплексным действием, уменьшают ведущие симптомы, в частности боли в мышцах ног при ходьбе и в покое, и позволяют пациентам увеличить дистанцию безболевой ходьбы (принадлежат к разным фармакологическим группам): цилостазол, сулодексид, илопрост и др.
Самой высокой эффективностью в лечении перемежающейся хромоты обладает цилостазол, однако в нашей стране препараты с этим активным веществом пока не зарегистрированы и, соответственно, недоступны широкому кругу пациентов. В России наиболее назначаемыми препаратами при перемежающейся хромоте являются пентоксифилин, суледоксид, илопрост.
Стандартные доступные анальгетические препараты (имеются в виду общепринятные безрецептурные средства) в данном случае не эффективны. При сильных болях в условиях стационара применяются наркотические анальгетики и специальные препараты, сочетающие противовоспалительное, спазмолитическое, обезболивающее дейсвтие.Нередко назначаются лекарственные средства — стимуляторы метаболизма (актовегин и пр.), однако они не имеют ведущего значения в лечении. Для улучшения обменных процессов также рекомендуются витамины группы В, препараты никотиновой кислоты (ксантинола никотинат), для нормализации процессов свертывания крови — препараты ацетилсалициловой кислоты и другие антиагреганты.
Антиагреганты (клопидогрел, тиклопидин и др.) важны с точки зрения нормализации текучести крови, их прием является профилактикой образования тромбов и тяжелых тромботических осложнений у пациентов с атеросклероз-ассоциированными патологиями (ишемическая болезнь сердца, ишемический инсульт, облитерирующие заболеваний артерий).
Антиатерогенные препараты группы статинов (симвастатин, розувастатин и др.) назначаются в целях достижения целевого уровня липопротеинов низкой плотности (так называемый «плохой» холестерин) и уровня общего холестерина. При курсовом приеме статинов происходит нормализация липидного обмена, значительно снижаются риска опасных сердечно-сосудистых событий — инфарктов и инсультов, а также быстрого прогрессирования атеросклероза в артериях сосудов ног.
В последнее десятилетие ведутся исследования по применению геннотерапевтических препаратов, предположительный результат их использования — рост сосудистой микросети в ишемизированном участке, улучшение снабжения кровью тканей пораженных конечностей. Препараты этого уровня называют «лекарствами, отменившими ампутации». В настоящий момент в России актуален для применения при облитерирующих заболеваниях артерий нижних конечностей только один такой препарат (неоваскулген, группа стимуляторов репарации тканей). Однако, как и большинство инновационных средств, он не доступен по стоимости большинству пациентов с атеросклерозом сосудов ног.
Стоит отметить, что медикаментозная терапия облитерирующих заболеваний артерий должна проводиться по назначению и под строгим контролем врача, с учетом состояния пациента, выраженности симптомов, наличия других хронических заболеваний. Самостоятельное лечение при помощи народных средств и методов не приводит к улучшению, заболевание прогрессирует, часто бывает упущено время для начала адекватного лечения, что может привести в итоге к утрате конечности.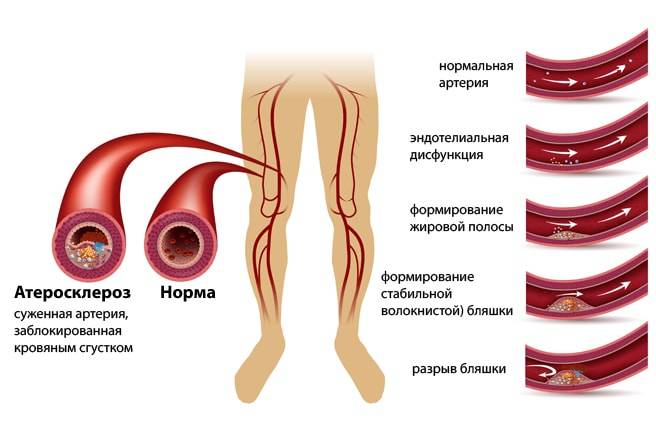
Стадии атеросклероза сосудов ног и облитерирующего эндартериита
I стадия: отсутствие симптомов, либо пациент отмечает быструю утомляемость при ходьбе на большие дистанции, похолодание и зябкость пальцев ног и стоп, судороги икроножных мышц.
II стадия: перечисленные симптомы прогрессируют, перемежающая хромота после 300-400 м ходьбы, боли при физических нагрузках, появляется «мраморность» кожи голеней.
III стадия: боли постоянного характера, могут появляться не только в ногах, но и в ягодицах и пояснице, перемежающая хромота через 100 м ходьбы, зябкость стоп в любую погоду, прогрессирующие грибковые заболевания ногтей, кожа ног приобретает синюшный оттенок.
IV стадия: сильные боли в покое, перемежающая хромота после ходьбы на маленькие дистанции 100-50 м, развиваются язвенно-некротические процессы, гангрена.
При атеросклерозе ситуация значительно осложняется общностью патологического процесса, при котором поражаются все артерии организма. Пожилые пациенты страдают от атеросклероз-ассоциированных патологий различных органов (артерий головного мозга), качество жизни и прогноз болезни зависят в основном от своевременной и грамотной медицинской помощи.
Поскольку облитерирующие заболевания артерий ног на начальных стадиях могут протекать практически бессимптомно, или пациенты не соотносят возникающие неприятные проявления с болезнями сосудов ног, обращение к врачу бывает поздним, когда уже симптомы выраженные и изменяют весь распорядок жизни. Внимательное отношение к здоровью и своевременный визит к врачу (хирургу, сосудистому хирургу) позволит взять заболевания под контроль, сохранить активность и избежать тяжелых осложнений.
Задать вопрос врачу
Остались вопросы по теме «Атеросклероз сосудов ног и облитерирующий эндартериит»?Задайте их врачу и получите бесплатную консультацию.
Традиционное лечение эндартериита в России
Лечение облитерирующего эндартериита сосудов нижних конечностей (болезни Бюргера) представляет очень сложную задачу. Это заболевание поражает в первую очередь мелкие сосуды конечностей, блокируя кровообращение на уровне артерий голени и стопы. Патологический процесс заключается в воспалении сосудистой стенки, развитию внутри соединительной ткани, которая приводит к сужению просвета и последующему тромбозу. Недостаточность артериального кровообращения приводит к появлению условий, способствующих возникновению утомляемости в икроножных мышцах, а затем возникает мучительная боль в ногах, стопах и пальцах, перемежающаяся хромота, боли при ходьбе. В запущенных стадиях развиваются грозные симптомы тяжёлой артериальной недостаточности – трофические язвы кожи ног и ишемическая гангрена пальцев, постоянные мучительные боли. Всё это в итоге приводит к ампутации на уровне голени или бедра.
Несчастные молодые люди с облитерирующим эндартериитом надеются получить лечение в сосудистых отделениях, но отчаявшись в результатах, обращаются к методам народной медицины, при этом нигде не находят исцеления. До сих пор российская медицина считает облитерирующий эндартериит сосудов нижних конечностей заболеванием, профилактика и лечение которого не могут быть эффективными. Но в Инновационном сосудистом центре с этим категорически несогласны. Мы умеем лечить облитерирующий эндартериит!