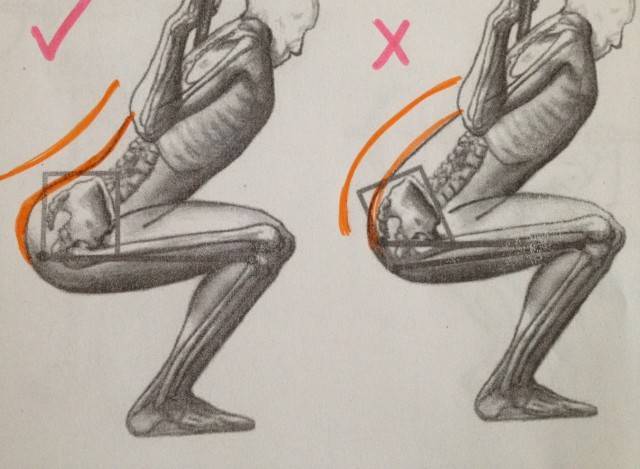
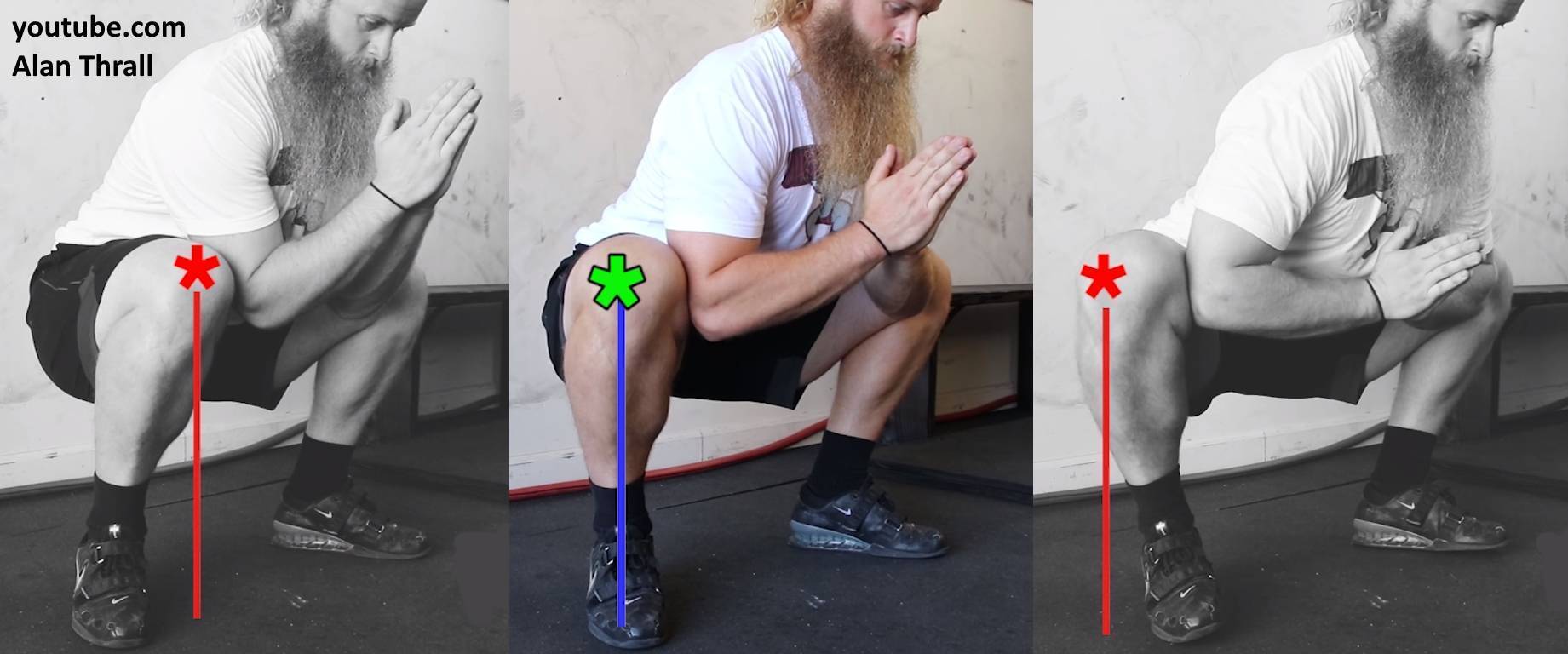
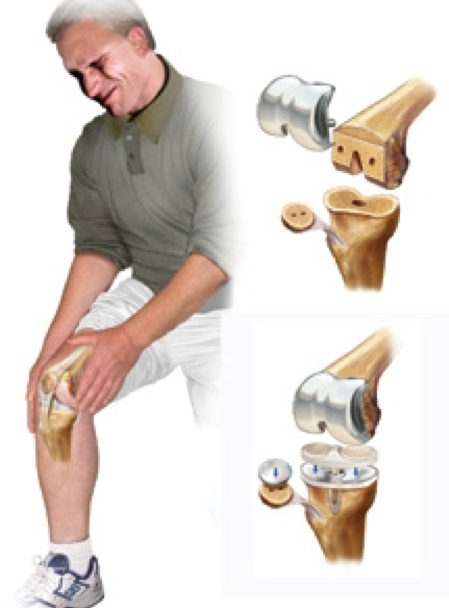
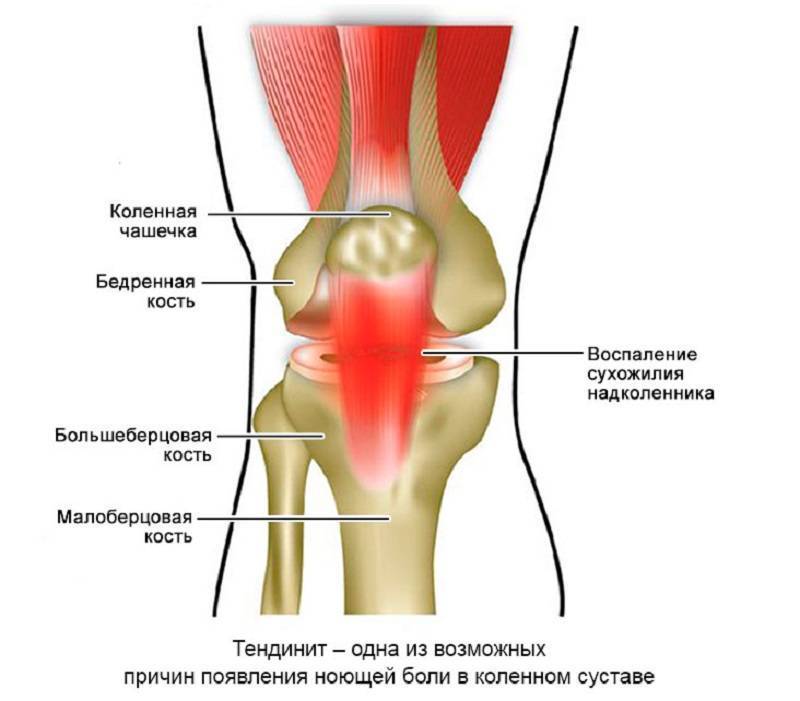
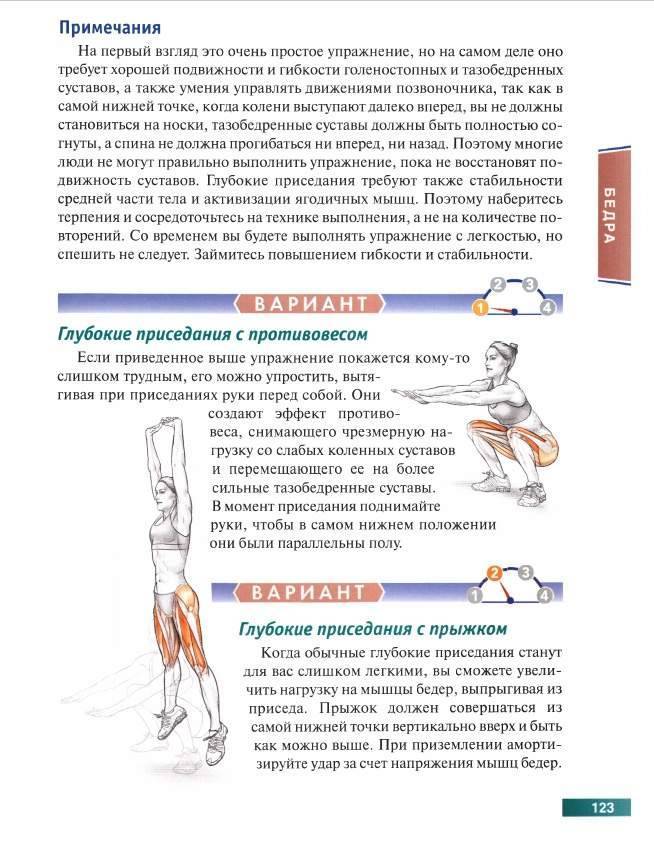
Профилактика
Чтобы сохранить здоровье колен, необходимо придерживаться следующих правил:
- вести активный образ жизни, заниматься любительским спортом, больше гулять и делать зарядку;
- избегать стрессов и переутомлений;
- минимизировать риск травм;
- сохранять вес в пределах нормы;
- правильно и сбалансировано питаться;
- носить качественную ортопедическую обувь;
- не допускать чрезмерной нагрузки на колени (поднятие тяжести, профессиональный спорт, длительная работа на ногах).
Эти же правила актуальны для тех, кто уже страдает от артроза, ведь их соблюдение помогает замедлить развитие заболевания.
В каком случае боль – это вариант нормы
Боль в коленях на фоне спортивных нагрузок – явление не редкое. Ее возникновение может быть связано с изменениями в мышечно-сухожильных комплексах и костно-суставных элементах коленной области. В качестве варианта нормы должны рассматриваться:
- Легкая относительно непродолжительная болезненность целой группы или только определенных мышц голени и бедра. Чаще всего она является закономерным явлением на фоне нагрузки и обусловлена накоплением в тканях молочной кислоты. Вероятность возникновения подобных болей и их продолжительность (максимум до 3-4 дней) определяются тренированностью мышц. Чем более они приспособлены к нагрузкам, тем меньше мышечная боль.
- Непродолжительная ноющая боль неопределенной локализации в области колена. Спортсмены ощущают ее после тренировок как легкое сдавливание всего коленного сустава. Не должно быть одной болезненной точки.
Важно помнить! Нормальные болевые ощущения в области колена после тренировки всегда непродолжительные, неинтенсивные, уменьшаются или вовсе проходят после отдыха. Неподготовленные мышцы и суставы всегда болят после физических нагрузок!
Как бегать, чтобы не болели колени?
Вот несколько базовых советов, которые помогут правильно организовать свой тренировочный процесс, снизить риски возникновения болей и дискомфорта в области коленных суставов и понять, можно ли вообще бегать с больными коленями.

- Правильно подбирайте спортивную обувь. Она должна быть предназначена именно для бега, а также иметь амортизирующие свойства: смягчать ударный импульс, защищая не только ноги, но и позвоночник.
- Составьте грамотную программу беговых тренировок — желательно под контролем профессионального тренера. Нагрузки должны быть разумными и дозированными, а темп бега и длительность дистанции лучше подбирать с учетом индивидуальных особенностей здоровья.
- По согласованию со специалистом используйте специальный коленный бандаж. Он не только поддерживает и защищает связки и мышцы, но и помогает уменьшить трение в суставах.
Если дискомфортные ощущения или боль уже стали постоянным спутником во время или после бега, не стоит продолжать тренировки, не посоветовавшись с врачом. Нужно обязательно убедиться, что боли в колене не являются симптомом какого-либо серьезного заболевания, а также подобрать грамотные способы помощи организму.
Надеемся, что мы смогли максимально полно ответить, что делать, если во время или после бега болят колени, и как бегать, чтобы они не болели. Здоровья вам и удачных тренировок!
Что делать при боли в колене?
Вам нужно попытаться установить причину боли. Пока она не будет установлена, любые физические нагрузки должны быть исключены. Если причиной стало легкое растяжение или незначительный ушиб – можно ограничиться самолечением и уменьшением нагрузки. При «беспричинной» боли самолечение не рекомендуется.
Как проходит диагностика?
Определитесь с характером боли перед походом к врачу. Выше мы уже описали характерную симптоматику заболеваний коленного сустава. Проверьте свой организм на их наличие. Врач обязательно спросит об этом перед обследованием.
Чтобы точно определить диагноз и назначить лечение, врач сперва проводить пальпацию – прощупывает Ваше колено. Позже отправляет пациента на инструментальную и лабораторную диагностику. Вам делают:
- Рентгенографию.
- УЗИ.
- Биохимический и общий анализ крови.
- Забор и анализ суставной жидкости.
- МРТ коленного сустава.
В большинстве случаев диагноз достоверно известен уже после МРТ.
Первая помощь при вывихах, ушибах и растяжениях
Первая помощь при ушибах, вывихах и растяжениях отличается. Если Вы получили ушиб, действуйте так:
- Приложите холодный компресс к поврежденному месту на 15-20 минут.
- Наложите повязку достаточно туго, чтобы предотвратить кровоизлияние. Снова положите холод поверх повязки и оставьте так на полтора-два часа. Следите за тем, чтобы не переморозить область.
- Спустя несколько часов примите теплую ванну, чтобы ускорить рассасывание излившейся крови.
При растяжении:
- Приложите холодный компресс и наложите повязку (можно эластичный бинт).
- Не нагружайте связку в течении двух дней. Желательно вообще находиться в кровати.
- Чтобы такое не повторилось – занимайтесь лечебной гимнастикой, практикуйте самомассаж.
При вывихе:
- Вызывайте скорую.
- Любым доступным способом зафиксируйте колено в том положении, которое оно приняло после травмы, охладите участок.
- Займите горизонтальную позицию, положите зафиксированную ногу так, чтобы она находилась выше остального туловища. Сделать это можно только с посторонней помощью. Если рядом никого нет – просто не двигайтесь.
Диагностика заболеваний коленного сустава
Точная диагностика – уже половина лечения. Анализ любой ситуации начинается с опроса: узнаем что и где болит, как долго, чем провоцируется. Затем идёт подробный осмотр коленного сустава, провожу специальные тесты. Часто нахожу связь между болью в коленях и плоскостопием. Чтобы поставить точный диагноз и приступить к лечению, требуется инструментальная диагностика. Для этого назнаяется:• МРТ коленных суставов.Наиболее точный метод диагностики внутрисуставной патологии. Прекрасно видны связки, мениски, суставные хрящи, сухожилия и суставные сумки. Чтобы получить качественное изображение, мощность аппарата должна быть 1.5 Тесла. Если у пациента присутствует металлический протез, МРТ противопоказана. В таком случае информативно сочетание рентген+УЗИ.
• УЗИ коленных суставов.Хороший метод диагностики околосуставных тканей, кисты Бейкера, состояния сосудов и лимфоузлов. УЗИ позволяет оценить состояние тканей на значительном расстоянии от сустава, где не достает стандартное МРТ исследование.• Рентгенография коленных суставов.Рентгенография коленных суставов является стандартным обследованием в поликлинике. Дает информацию о состоянии костей, суставных хрящей, позволяет исключить перелом. Большинство заболеваний, вызывающих тянущую боль в коленном суставе, не связаны с поражением костей. Поэтому рентгенография малоинформативна, это исследование назначаю редко. • Компьютерная томография коленных суставов.Это исследование наиболее точно показывает состояние костей, косвенно информирует о околосуставных тканях. Основные показания – подозрение на перелом, асептический некроз или наличие эндопротеза. При КТ организм получает высокую лучевую нагрузку, без направления врача проводить исследование не стоит.
Как самостоятельно определить причину боли
Каждое заболевание имеет собственные клинические проявления и боль определенного характера.
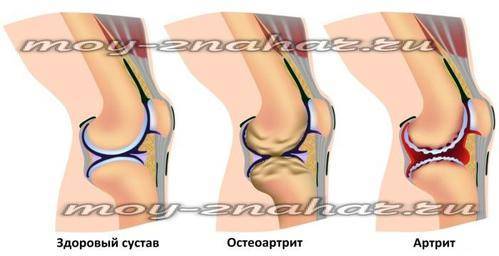
- При гонартрозе присутствует постоянная тупая боль во время движений, дискомфорт усиливается после утреннего пробуждения, сопровождается хрустом.
- При артрите заметна отечность, повышается температура тела.
- При тромбозе вен женщины жалуются на постоянные или периодические ноющие боли по ночам.
- О поражении мениска расскажет интенсивная резкая боль.
- Ревматизм и ревматоидный артрит вызывают симметричные сильные боли в обоих коленях.
Артроз коленного сустава хорошо «маскируется»: при нем не бывает отеков и повышения температуры
Последствия и осложнения
Артроз коленных суставов развивается очень медленно, но при отсутствии лечения это заболевание становится причиной серьезных и малоприятных осложнений:
- выраженная деформация сустава и ноги, в целом (связана с изменением конфигурации колена, а также перестройкой мышечного каркаса и искривлением костей);
- укорочение конечности за счет стачивания головок костей;
- анкилоз: полное отсутствие движений в пораженном колене;
- поражение других отделов опорно-двигательной системы из-за неправильного распределения нагрузки (пяточная шпора, артроз тазобедренного сустава, боли в позвоночнике).
Чтобы не допустить этих проблем важно своевременно проходить обследование у ортопеда и выполнять его рекомендации. Самолечение и увлечение народными средствами может стать причиной серьезного усугубления ситуации.
Методы лечения в зависимости от причины
При нестерпимой боли во время приседания и вставания, а также в состоянии покоя, пациенту назначают анальгетики в мазях и таблетках, либо обезболивающую блокаду.
Медикаментозные препараты
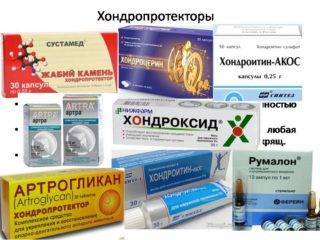 Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
Медикаменты для лечения коленных суставов используются в зависимости от поставленного диагноза. При выявлении сопутствующих заболеваний, связанных с нарушением обмена веществ, назначается коррекционная терапия. Отложения солей в суставах лечатся диетой и регулярным приемом воды, а также ферментативными препаратами, минеральными веществами и витаминами. Иммунитет в процессе обмена веществ играет главную роль.
Глюкокортикоиды также влияют на обмен веществ. Это гормональные препараты, которые назначают при низком иммунитете, плохом усвоении кальция и отложениях его в суставах.
Нестероидные препараты снимают воспаление при артритах или невралгии. Принимаются в комплексе с антибиотиками, если заболевание коленного сустава инфекционной природы. Желательно провести полный курс, чтобы болезнь не перешла в хроническую стадию.
Для восстановления пораженной хращевой ткани при дегенеративно-дистрофических патологиях используют хондропротекторы.
Физиотерапевтические процедуры
Физиотерапия и лечебная гимнастика предусмотрены для восстановления работы суставов после перенапряжения или воспалительного процесса, а также в период реабилитации после оперативных вмешательств.
Контрастные или массирующие водные процедуры восстанавливают чувствительность конечностей. Различные аппаратные методики позволяют улучшить кровообращение, снизить боль и воспаление: электрофорез, магнитотерапия, лазеротерапия, и др. Их назначают специалисты, учитывая основную патологию и локализацию повреждений.
Выполнять гимнастические упражнения необходимо осторожно, прислушиваясь к своим ощущениям. После операции на коленном суставе ЛФК назначают не ранее, чем через 3–4 месяца
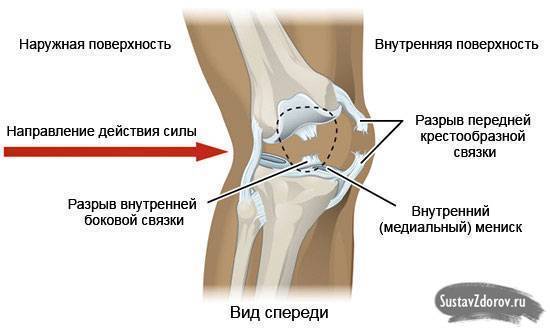
Разрыв связок, мениска и сухожилий
Описание
 Более серьезная версия травмы. Связки выполняют функцию по скреплению частей коленного сустава друг с другом и с остальной частью ноги. Мениск служит амортизатором. Насчитывается 4 основных вида связок в коленном суставе, 2 мениска. Травма в целом более опасная, чем, например, ушиб, поэтому требует более серьезного подхода.
Более серьезная версия травмы. Связки выполняют функцию по скреплению частей коленного сустава друг с другом и с остальной частью ноги. Мениск служит амортизатором. Насчитывается 4 основных вида связок в коленном суставе, 2 мениска. Травма в целом более опасная, чем, например, ушиб, поэтому требует более серьезного подхода.
Характер боли
Боль в коленном суставе сильная или средней силы. Может чувствоваться в самом колене, а так же над ним, под ним и внутри. Усиливается при попытке перенести вес на больную ногу во время ходьбы.
Кто и как диагностирует?
При подозрении на разрыв нужно срочно обратиться к хирургу или травматологу. Способы диагностики те же, что и при обычной травме – осмотр, пальпация, снимок.
Лечение
Лечение зависит от степени разрыва связок или мениска и запущенности. В простых случаях врач может назначить постельный режим с мазью, эластичным бинтом и минимальной подвижностью.
Как проводится диагностика?
Когда больно приседать на корточки и вставать, нужно отправиться к ревматологу. Неприятный симптом может свидетельствовать об опасных заболеваниях. Врач назначит диагностику, которая включает:
- Анализы мочи и крови. Их лабораторные исследования позволяют определить, есть ли в пораженных суставах ног воспаления. Анализ мочи также указывает на содержание мочевины в организме (ее избыток способствует подагре).
- Рентген. Данное исследование позволяет выявить травму и костные разрастания.
- Артроскопия. Инвазивное исследование при помощи специального приспособления. Артроскоп вводят в колено через проколы, а врач осматривает сочленения изнутри.
- Пункция. Она нужна для определения особенностей воспаления.
Точная диагностика позволяет определить причины болезненности и назначить эффективное лечение.
Степени
В зависимости от объема поражения тканей, ортопеды выделяют 4 степени (стадии) артроза коленного сустава, определяющих его симптомы:
- степень 1: симптомы отсутствуют, а на рентгене обнаруживаются незначительные отклонения от нормы;
- степень 2: пациент отмечает эпизодические боли при физических нагрузках, при ходьбе по лестнице, приседаниях, долгом пребывании в стоячем положении; на снимках выявляется сужение суставной щели, явные очаги дегенерации; начальные проявления остеофитов или кальцификации латеральных связок сустава.
- степень 3: боль преследует пациента постоянно, даже в покое, ходьба без трости невозможна; на рентгеновских снимках видна значительноесужение суставной щели, иногда асимметричное, из-за повреждения менисков, признаки деформации сустава, множественные, крупные остеофиты, костные разрастания;
- степень 4: движения в суставе практически невозможны, рентгенологически выявляется полное разрушение хряща и значительная деформация суставных поверхностей костей, большое количество остеофитов; в тяжелых случаях кости срастаются между собой.
Боль при ходьбе
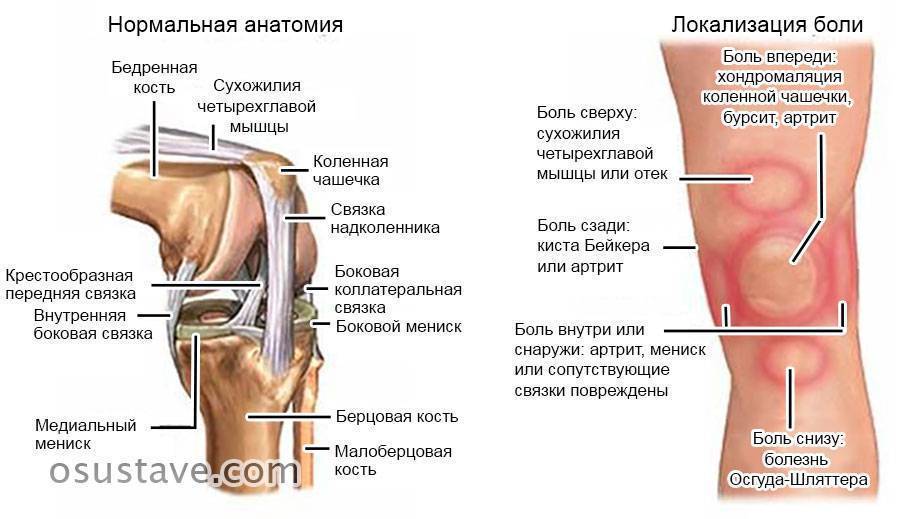
Возникновение болей в колене в определенные моменты ходьбы, чаще при сгибании конечности в суставе, может быть связано с:
- Разного рода травмами колена. Это могут быть повреждения связок, менисков и синовиальной оболочки. Необходимо помнить о том, что болевой синдром может быть как следствием свежих травм, так и застарелых повреждений. В первом случае определение причины боли не представляет затруднений, во втором – диагностика проблематична.
- Болезнь Осгуда (Осгуда-Шляттера). Возникает преимущественно в подростковом возрасте у мальчиков. Представляет собой неспецифическое поражение большеберцовой кости ниже колена. Основным проявлением патологии является точечная болезненность под надколенником во время ходьбы.
- Рассекающий остеохондрит – нарушение кровоснабжения коленного конца бедренной кости, проявляющееся отслоением участка суставного хряща с его полным разрушением.
- Артроз. В начальных стадиях развития заболевание проявляется периодическими болями внутри колена во время ходьбы.
Колено – самый сложный и крупный сустав в организме человека
Ежедневно на коленный сустав ложится серьезная нагрузка. Он отвечает за процесс сгибания и разгибания нижней конечности, выдерживает вес человека и обеспечивает его устойчивое положение. Именно колено позволяет нам ходить, прыгать, бегать, приседать и совершать повороты.
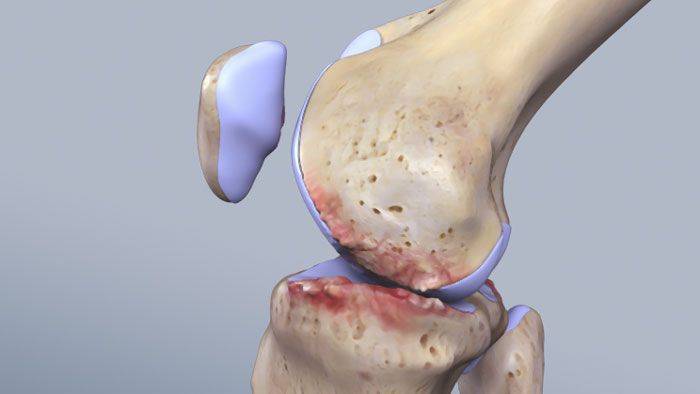
Возможность выполнения этих действий обеспечивается за счет следующих составляющих:
- Сухожилий;
- Костей;
- Хрящей;
- Связок и мышц.
Это объясняет, почему болевые ощущения в коленном суставе могут проявляться у людей любой возрастной категории. Говорить об эффективном лечении и полном выздоровлении можно только после выяснения причины недуга.
Что именно болит в колене
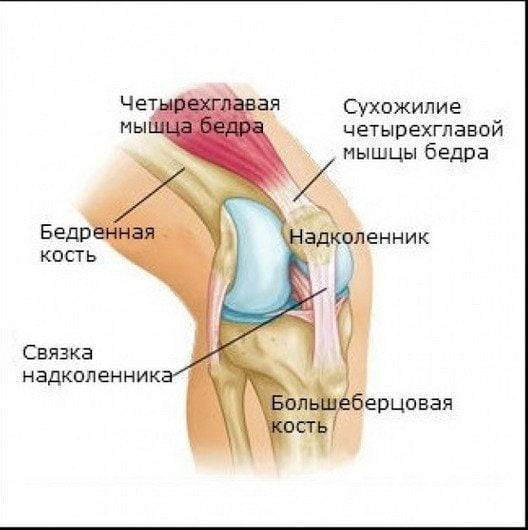
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, – гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
Строение коленного сустава
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Что делать, когда болят колени при вставании: советы для профилактики
Для того чтобы не допустить развития болей в колене следует придерживаться таких советов:
1. Не носить обувь на высоком каблуке.
2. Сбалансированно питаться. Рацион должен быть богат витаминами и полезными веществами, особенно магнием и кальцием, которые так необходимы для нормального функционирования суставов.
3. Избегать чрезмерных физических нагрузок.
4. Вовремя лечить ушибы и травмы колена, которые могут привести к развитию серьезных болезней.
5. Следить за своим весом и не допускать ожирения, так как лишний вес будет оказывать сильную нагрузку на коленный сустав, и вызывать боль.
Полезные ссылки:
Профилактика
Чтобы избежать появления суставных болей, рекомендуется придерживаться таких правил:
- контролировать массу тела;
- заниматься спортом, избегая перегрузок коленей;
- выбирать комфортную обувь;
- много гулять на свежем воздухе;
- сбалансировать свой рацион;
- избегать травм ног;
- пить витамины и микроэлементы, которые способствуют укреплению костных тканей и связочных элементов.
Боль в коленях при приседании и вставании после 50 лет наблюдается довольно часто. К ее появлению приводит множество факторов. Чтобы справиться с дискомфортом и сохранить подвижность, требуется установить причины его появления и четко следовать всем врачебным рекомендациям.
Диагностика при болях в колене
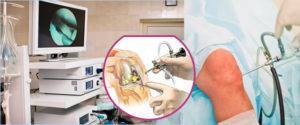 Артроскопия коленного сустава
Артроскопия коленного сустава
Обратиться за помощью к врачу необходимо в том случае, если после приседания на корточки чувствуется средняя или интенсивная боль. Самостоятельно определить причину заболевания не получится. Боль может сигнализировать о начале серьезного заболевания, например, межпозвоночной грыжи или дегенеративных изменений в хрящевой ткани. Позднее обращение к врачу может закончиться хирургической операцией.
Диагностические методы:
- общие анализы крови и мочи помогут выявить воспаление;
- рентген или МРТ выявят травмы или их последствия;
- пункция синовиальной жидкости определит инфекцию.
Процедура артроскопии проводится с диагностической и лечебной целью. Малоинвазивный хирургически метод применяют при недостаточно полной информации о патологии.
Что сделать до обращения к врачу
Если при приседании болит колено и появляется характерный хруст, необходимо записываться на приём к врачу. Однако бывают такие ситуации, когда посетить специалиста нет возможности. В этом случае человек должен самостоятельно оказать себе первую помощь.
| Первая доврачебная помощь | Что нужно сделать |
| Пораженному сочленению необходимо обеспечить полный покой. | Лишняя двигательная активность способна привести к усугублению ситуации. В этом случае рекомендуется зафиксировать сочленение посредством эластичного бинта. Это позволит стабилизовать сустав и уменьшить нагрузку на него. |
| Что делать, если ощущается сильная боль? Купировать её с помощью препаратов местного действия: мазей или кремов. | Высокой эффективностью отличаются диклофенак и индометацин. Они оказывают обезболивающее и противовоспалительное действие. |
Если болит колено при приседании, на время придется отказаться от физической активности. Главной задачей является устранение негативных клинических проявлений. Для этого сочленение стабилизируют, боль купируется местными медикаментами и тепловыми компрессами. Если появляется острый болевой синдром после приседаний, и это явление носит постоянный характер – без визита к врачу не обойтись. Самолечение в этом случае не приветствуется.
Лечение артроза коленного сустава
Все методы лечения артроза коленного сустава можно разделить на три группы:
- медикаментозные;
- физиотерапевтические;
- хирургические.
При выявлении у пациента заболевания 1-2 стадии используется комплекс препаратов и физиотерапии, если же поражение стало обширным, приоритет остается за хирургией.
Медикаментозное лечение
Грамотное назначение лекарственных препаратов позволяет снять болевые ощущения, остановить воспалительный процесс при его наличии, а также остановить или, хотя бы, замедлить разрушение хрящевой ткани. Для этого используются следующие группы средств:
- противовоспалительные (ибупрофен, кетопрофен, диклофенак, а также их производные): снимают воспаление и обезболиваются сустав;
- гормональные (кортикостероиды): назначаются при неэффективности противовоспалительных препаратов;
- спазмолитики (мидокалм и аналоги): помогают избавиться от спазма мышц и облегчить состояние пациента;
- хондропротекторы (глюкозамин, хондроитин и их сочетания) стимулируют процессы регенерации хрящевой ткани;
- препараты для улучшения микроциркуляции (никотиновая кислота, циннаризин, пентоксифиллин): улучшают снабжение сустава кислородом и питательными веществами.

Экспертное мнение врача
Солоухин Андрей Геннадьевич
Врач-ортопед-травматолог
В зависимости от ситуации, используются таблетированные, инъекционные и местные формы лекарств, допускается внутрисуставное введение. Подбором препаратов, их дозировки и кратности приема занимается только врач. При бесконтрольном использовании многие средства способны ухудшить состояние сустава, а также вызвать неприятные побочные эффекты.
Физиотерапия
Физиотерапевтические методики используются для улучшения кровообращения в области сустава, увеличения подвижности, а также усиления действия лекарственных средств. Врач может назначить:
- ударно-волновую терапию: ультразвук особой частоты, способствует устранению остеофитов;
- магнитотерапию: воздействие магнитным полем, стимулирующее обмен веществ и процессы регенерации;
- лазеротерапию: глубокое прогревание тканей лазерным лучом;
- электротерапию (миостимуляцию): воздействие на мышцы слабым электрическим током;
- электро- или фонофорез: введение лекарственных препаратов (хондропротекторов или анальгетиков) с помощью электрического тока или ультразвука;
- озонтотерапию: введение смеси газов в суставную полость.
По индивидуальным показаниям назначается также лечебная физкультура и массаж.
Симптомы
Симптомы артроза колена типичны для дегенеративного поражения. Человек сталкивается со следующими проблемами:
- боль на начальном этапе проявляет себя в виде легкого дискомфорта после подъема по лестнице, а затем постепенно нарастает; при выраженном поражении приобретает постоянный характер и мучает пациента даже в покое;
- утренняя скованность: возникает уже на ранних стадиях развития, сначала длится всего несколько минут, затем – до получаса;
- хруст: возникает при второй и дальнейших степенях поражения, отличается от физиологического звука резкостью и особой тональностью, а также сопровождается болевыми ощущениями;
- ограничение подвижности: связано с разрастанием остеофитов и повышенным трением костей; сгибание и разгибание колена затруднено и часто сопровождается болью; на последних стадиях сустав может полностью заблокироваться (анкилоз);
- деформация колена: возникает за счет изменения формы соприкасающихся костей, костных разрастаний и вовлечения в патологический процесс мышц и связок; при присоединении воспаления, возникает отечность тканей вокруг сустава;
- хромота: по мере прогрессирования артроза человек хромает все сильнее, на поздних стадиях он вынужден пользоваться тростью или ходунками.
Оценка
Вы можете использовать ЭМГ для оценки активности медиальной и латеральной широких мышц до и после терапии. Это можно делать во время проведения теста подъема по лестнице. Имейте в виду, что этот тест может быть очень болезненным для пациентов с ПФБС. Используйте эту методику оценки только после того, как пациент сможет выполнить этот тест безболезненно. Начните с очень низких ступенек, чтобы компрессия между надколенником и бедренной костью была минимальной.
Основные отличия, которые вы должны найти, — это увеличение энергии, потребляемой МФШБ для выполнения теста, изменение силогенерирующей способности мышцы и более быстрая (более точная) активация МФШБ после терапии.
Симптомы боли в копчике
Боли в копчике отличаются многообразием проявлений. Они могут быть ноющими, судорожными, острыми, мозжащими, жгучими, тянущими, распирающими и пр. Часто иррадиируют в крестцовую, ягодичную область, половые органы, бедра.
При изменении положения тела интенсивность болевых ощущений снижается или сходит на нет без приема обезболивающих препаратов. Приступы могут быть как редкими и легкими, так и частыми, болезненными. Возможны постоянные негативные ощущения на протяжении длительного времени, для которых характерно внезапное начало и такое же окончание.
В большинстве случаев приступы возникают ночью, во время чихания, кашля, физического напряжения, спортивных тренировок, интимной близости. Наиболее сильно боль в копчике проявляется при сидении на жестких поверхностях и уменьшается при ходьбе. Газы и каловые массы оказывают давление на прямую кишку, поэтому опорожнение кишечника иногда проходит болезненно с последующим временным облегчением.
Локализация болей
Основной симптом кокцигодинии – болевые ощущения, которые локализуются в следующих местах.
Непосредственно в копчике. Как правило, боль в копчике возникает при сидении, вставании с места и наклонах. Она усиливается при сильном давлении на нижний отдел позвоночника и после физической нагрузки.
В заднем проходе. Болевые ощущения возникают внезапно, преимущественно ночью или в процессе полового акта, а также при опорожнении кишечника.
Движения становятся скованными и осторожными, походка – медленной, переваливающейся (утиной). Это чревато сколиотическими изменениями в позвоночном столбе, деформацией суставов, мышечным перенапряжением. Не исключено появление запоров, трудностей с деуринацией, нарушение сексуальных функций. Как результат – ухудшение эмоционального состояния: возникновение страхов, раздражительности, депрессивного состояния, утомляемости, бессонница.
Возможны вегетативные реакции организма на боль в копчике: повышенное потоотделение, периферический приходящий ангиоспазм (спазм сосудов), расстройство кишечника, рвота.
Для заболевания характерно хроническое течение. Оно обостряется преимущественно в осенне-зимний период, после стрессовых ситуаций, общего переохлаждения, чрезмерных или непривычных физических нагрузок.
Если причиной боли в копчике является травма, болевой синдром носит выраженный характер, не исключается появление гематом, отечности и припухлости в поврежденной области.
Профилактические меры
Чтобы избежать болей в коленях, необходимо снизить нагрузку на коленный сустав. Если у вас есть лишний вес, нужно срочно его сбросить. Кроме того, необходимо соблюдать режим, т. е. чередовать работу и отдых.
Лечебную гимнастику назначает врач. Самое эффективное упражнение — это «Велосипед». Его нужно делать в положении лежа. Также можно заниматься на велотренажере и периодически совершать велосипедные прогулки.
Еще 1 профилактическое средство — это плавание. Если регулярно посещать бассейн, можно избавиться от неприятных ощущений как в коленных, так и других суставах, поскольку в воде хрящевая ткань не подвергается нагрузке.
Многие спортсмены в профилактических целях принимают специальные препараты, предназначенные для укрепления суставного хряща. Эффект наступает после полного курса лечения, который длится 3 месяца. Через полгода препарат принимают повторно.
Читать также: Ноют колени
Старайтесь не простужаться, поскольку коленные суставы подвержены инфекционным заболеваниям с последующим развитием воспаления. Носите обувь, которая не пережимает лодыжки и стопы.
Рекомендации для устранения боли в колене при физической нагрузке
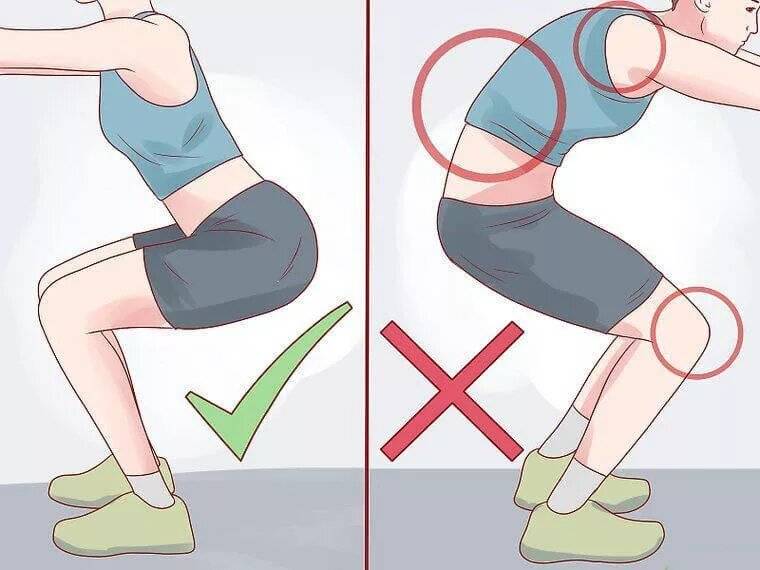
В ряде случаев при приседании и вставании с этого положения отмечаются болезненные ощущения, а иногда и отечность. Первая помощь заключается в следующем:
- Приложить к болезненному участку на 10-15 минут холодный компресс, предварительно завернув в полотенце. Это поможет приостановить формирование отека.
- Занять горизонтальное положение, поднять конечность, которая беспокоит на уровень выше груди. На время сна под колено рекомендуется класть подушку. Такие манипуляции положительно влияет на отток скопившейся жидкости.
- На следующий день после возникновения боли можно воспользоваться средствами с обезболивающим эффектом в виде геля или мази.
Если через несколько дней неприятные ощущения не пройдут, следует обратиться к терапевту, который может направить для дальнейшей консультации к ортопеду, ревматологу. Особенно это верно в случаях, когда резкая боль появляется в коленном суставе при глубоком приседании.
Боли в коленях во время приседания не возникнут, если перед занятиями уделить внимание разминке. Предварительный разогрев подготовит мышечный аппарат и кровоток, легкие и сердце, придаст сухожилиям большей растяжимости
Подготовка позволяет избежать травм.
Кроме разминки уберечь коленный сустав от развития неприятных ощущений защитит дозирование нагрузки. Начиная тренировки нельзя стремиться получить большой прогресс за короткий промежуток времени. Чрезмерные нагрузки на неподготовленные мышцы могут повлечь за собой травматическое поражение.
Для тех, кто выполняет приседания с дополнительной нагрузкой, рекомендуется использовать ортезы – специальные повязки, предназначенные для надежной, но не сдавливающей фиксации. Нагрузка распределяется равномерно.
Использование во время занятий спортом удобной, правильно подобранной обуви – гарантия отсутствия болей в коленях во время приседания. Желательно, чтобы подошва и стелька были анатомически правильной формы, задник – жестким, надежно фиксирующим голеностоп.



![Что делать, если болят колени? [причины, как и чем лечить]](https://yoga-in-greece.ru/wp-content/uploads/b/9/f/b9faa7bf9faed4aed0d10a5e198c5ee4.jpeg)