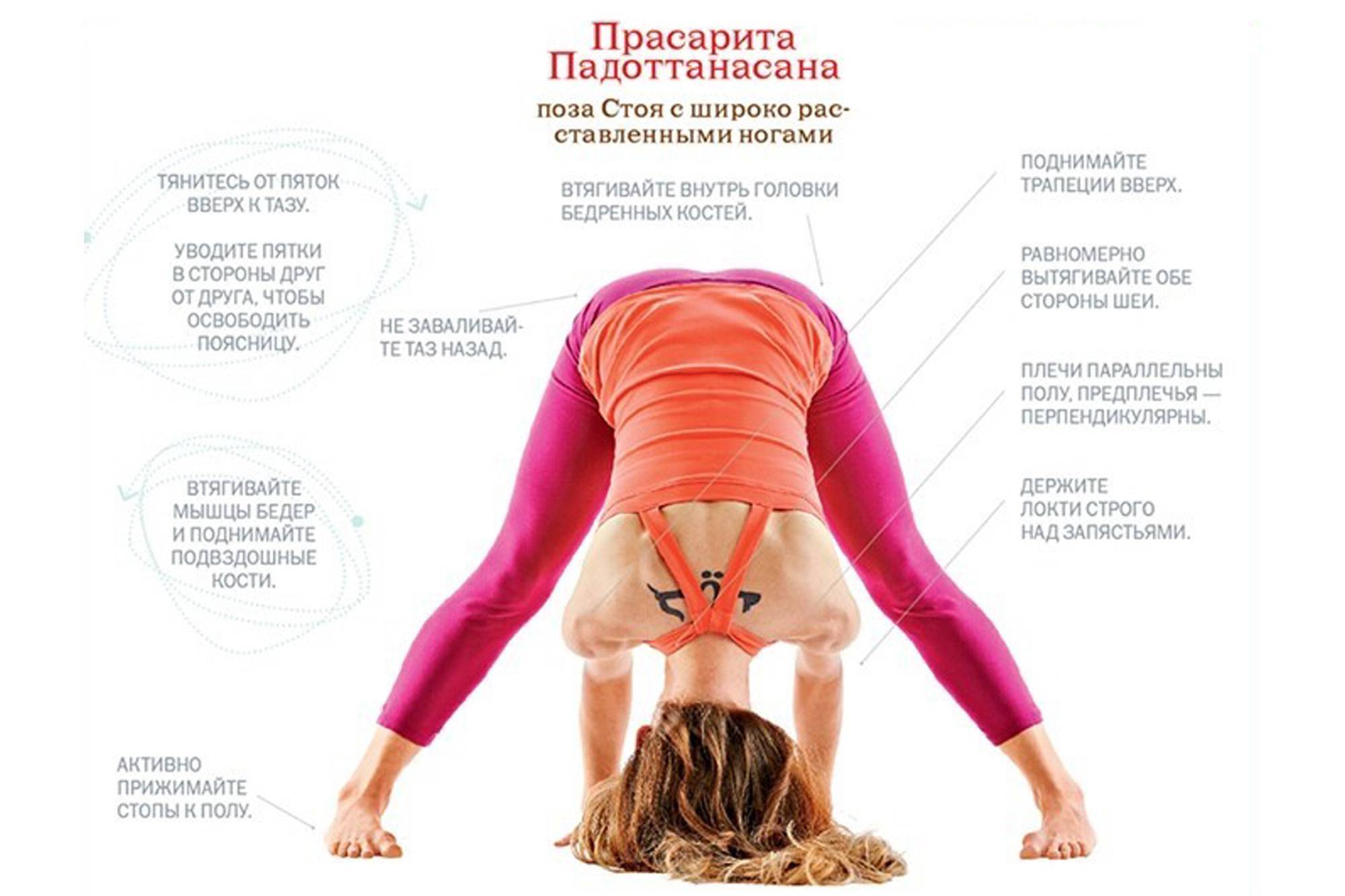
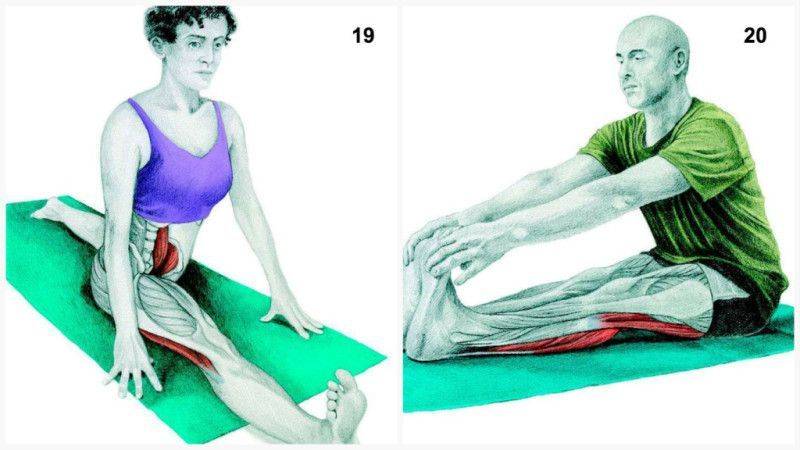
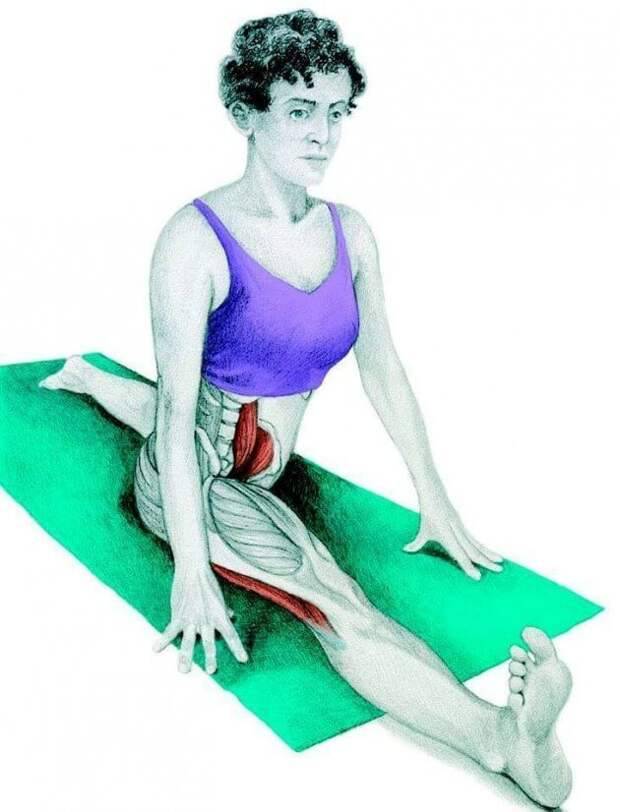
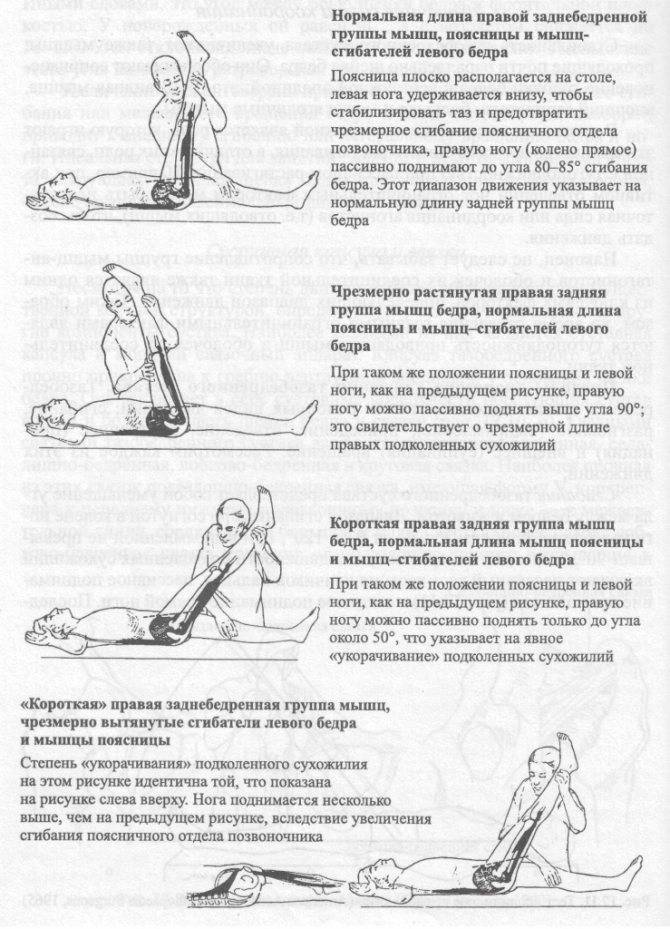
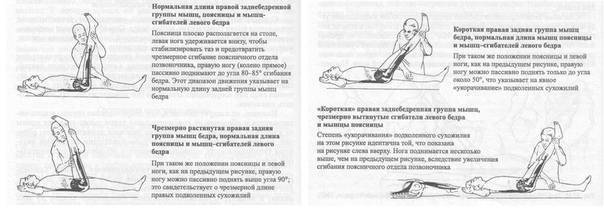
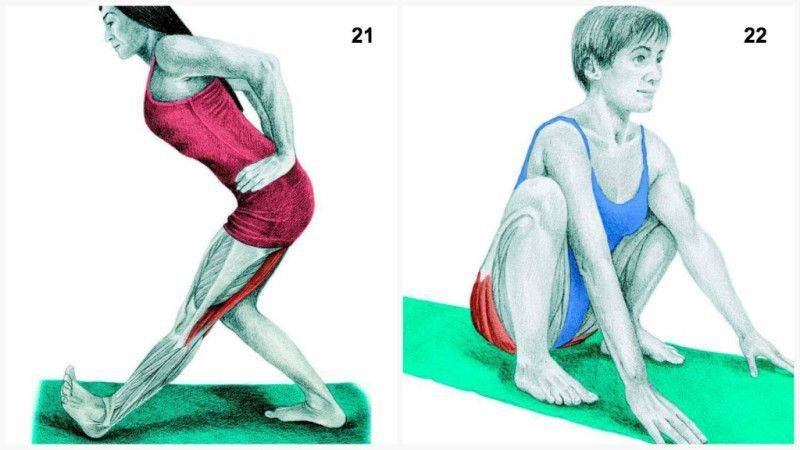
Выпад с вращением туловища и касанием пальцами ног
Роль упражнения: Активизирует нервно-мышечный контроль и правильную работу всей кинетической цепи с момента, когда нога ступает на землю.
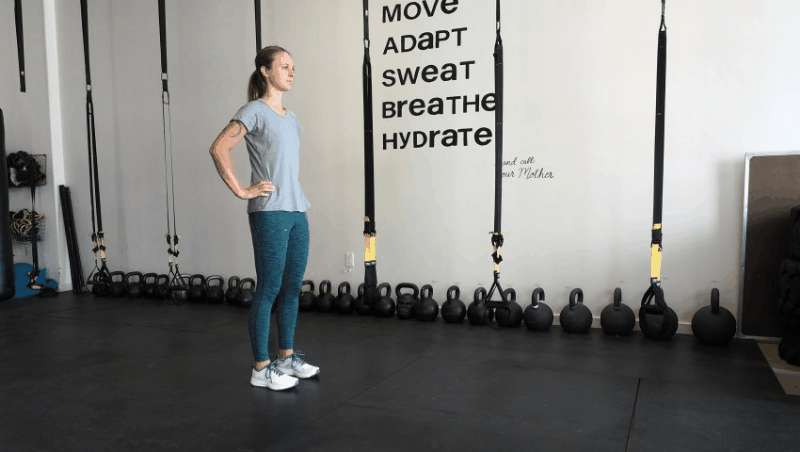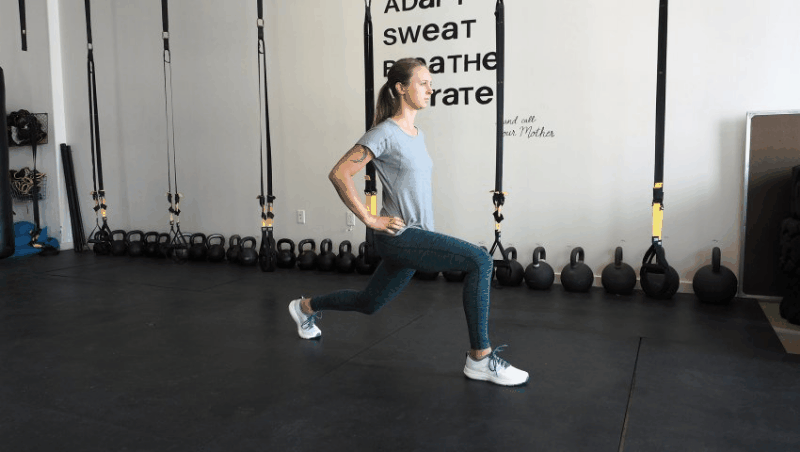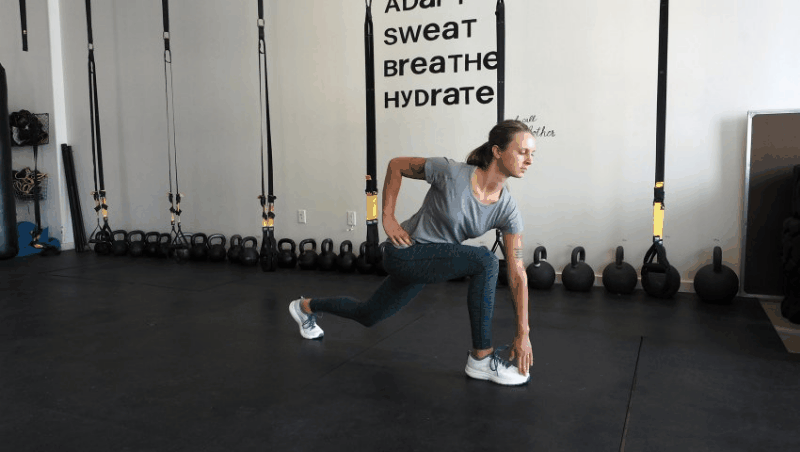
Как делать: Встаньте прямо, ноги на ширине бедер. Сделайте увеличенный шаг вперед (на расстоянии около двух футов), затем опустите бедра в фазу выпада, пока переднее бедро не станет параллельным земле (или настолько глубоким, насколько это удобно). Колено передней ноги должно быть позади пальцев той же передней ноги, проседайте. Отсюда медленно двигайтесь вперед, чтобы дотронуться до передней ноги противоположной рукой, сосредотачиваясь на правильно положении ног и выравнивании своей позы — не позволяйте коленям сгибаться внутрь и избегайте скругления спины при достижении цели. Вернитесь в вертикальное положение выпада, затем встаньте, выпрямив ноги и поставив их вместе, чтобы. Шагните вперед снова, но противоположной ногой и повторите все вышеописанное.
Объем: три подхода по 10-15 повторений на каждой ноге.
Локальные поражения и симптомы соединительнотканных образований
Похожая картина вырисовывается при тендините латеральной боковой связки. По частоте заболеваемости воспаление приравнивают к травме мениска. Аномалия возникает:
после падения на горнолыжном спуске;
при прямом ударе по ноге;
резких скручивающих движениях в сочленении.
После удара открывается суставная щель, коллагеновые волокна частично или полностью рвутся. При сильном подении страдает фронтальный крестообразный пучок, возникает тендинит медиальной коллатеральной связки. В момент удара многие слышат щелчок или скрип. Процесс сопровождается кровотечением в полость, гематомой и другими классическими признаками.
Проблемы с внешними боковыми и тыльными крестообразными пучками случаются реже. Такое бывает при подворачивании ноги, сильном отклонении голени от прямой оси. В этом случае вывих может сопровождаться переломом малоберцовой кости.
Что может болеть в суставе
Нервных окончаний в хрящах и менисках нет, поэтому болеть они не могут. По сути, в суставе нет ничего, что могло бы болеть в привычном понимании. Нервы подходят не к костям, а к надкостницам – тонким оболочкам, покрывающим кость снаружи. Поэтому человек испытывает боль при повреждении кости. Что же происходит, если перелома нет?
При отсутствии перелома источником болевого синдрома могут быть связки, окружающие коленный сустав и удерживающие внутри мениски. Кроме того, нервные окончания подходят к суставной сумке, которая также может вызывать боль.
Хрящи не болят: нервных окончаний в них нет
При механической травме происходит следующее:
- травмируется сустав, связки опухают;
- организм инициирует процесс заживления – гонит кровь в поврежденную область;
- кожа вокруг сустава краснеет, сустав отекает;
- синовиальная жидкость перестает свободно циркулировать и давит на нервы в суставной сумке, что приводит к усилению боли.
Спустя какое-то время мелкие связки заживают, отек спадает, жидкость снова начинает циркулировать – боль исчезает. Так происходит, если повреждены только мелкие связки, а крупные и мениск остались целы. При повреждении мениска ситуация развивается иначе, поскольку человек не испытывает боли, а структура продолжает нарушаться.
Со временем мениск повреждается еще больше, хрящи вокруг него также деформируются, оказавшись в неблагоприятных условиях. Их поверхность постепенно истирается, что приводит к трению костей, раздражению нервных окончаний в надкостнице и как следствие – к боли. Именно так развивается артроз коленного сустава – заболевание, которое редко диагностируют на ранней стадии.
Когда человеку назначают лечение артроза или остеоартроза, состояние суставов у него уже оставляет желать лучшего. Почти наверняка в суставной сумке недостаточно синовиальной жидкости, а в условиях дефицита смазки хрящи быстро иссушиваются, трескаются и истираются. Исправить ситуацию можно внутрисуставными инъекциями заменителя синовиальной жидкости «Нолтрекс».
«Нолтрекс» – как недостающий кирпичик в строительстве дома
Препарат вводится внутрь суставной сумки и равномерно распределяется по хрящевым поверхностям. Из-за высокой молекулярной массы он не проникает внутрь, а задерживается там, выполняя функцию смазки. Noltrex не имеет в составе белков животного происхождения, поэтому не вызывает аллергии и не распознается иммунными клетками организма. Нескольких инъекций достаточно, чтобы восстановить физиологические особенности сустава на год, полтора или даже два, а значит, избавить человека от боли.
Как бороться с подошвенным фасциитом?
Медикаментозное лечение. Если боль сохраняется более трех недель, и другие методы ее облегчить не помогают, лучше не тянуть и обратиться к врачу, чтобы он подобрал оптимальное лечение. Без рецепта можно попробовать снять болевые ощущения и снизить воспалительный процесс при помощи ибупрофена.
Растяжка и еще раз растяжка. В данном случае крайне необходимо каждый день, а желательно два раза в день выполнять комплекс растягивающих упражнений для икр, лодыжек и ступней. Причем желательно заниматься их растяжкой и без проблем с ногами – с целью их избежать.
Холод. Как и в случае с другими травмами, при подошвенном фасциите можно попробовать снять воспаление льдом. Лучший способ сделать это – катать бутылку с замороженной водой туда-сюда стопой около 10 минут, несколько раз в день.
Массаж. Похожий метод. Только катать регулярно рекомендуется теннисный мяч или валик из пенки (туристический коврик из мягкого полиуретана).

Подобрать удобную обувь или купить ортопедические стельки.
Ваша стопа сейчас нуждается в дополнительной амортизации и правильном распределении нагрузки. Откажитесь – хотя бы на время лечения – от обуви на тонкой плоской подошве или на высоком каблуке и сделайте выбор в пользу кроссовок или специальной ортопедической обуви на амортизирующей подошве. Кстати, кроссовки сейчас в моде.
И еще один важный совет: даже дома не ходите босиком, носите удобную обувь на небольшом каблуке (2-3 см).
Тренировки: что предпочесть?
Закономерно встает вопрос, раз нагружать больную ногу не стоит, и надо дать ей отдохнуть, то нужно ли тренироваться? Ответ – да! Как мы уже неоднократно писали, физические упражнения улучшают кровоснабжение и доступ кислорода ко всем тканям. А это значит, что тренировки способствуют восстановительным процессам в тканях. Просто необходимо скорректировать свои тренировки и подобрать правильную нагрузку.
Сделайте выбор в пользу плавания, водной аэробики, пилатеса и йоги. Особенно йоги! Хорошая проработанная растяжка всего тела – это то, что вам сейчас нужно. Единственное, по состоянию, возможно стоит отказаться от некоторых асан, которые дают сильную нагрузку на пятку, например от «позы воина».
Категорически следует избегать бега, прыжков, степ-аэробики, спортивной ходьбы. И после того, как вы излечите фасциит, все эти виды нагрузки вводить в свой режим можно очень медленно, постепенно, аккуратно, чтобы не навредить.
Берегите себя, будьте здоровы и активны!
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Тяга на одной ноге (тяга бегуна)
Роль упражнения: Эксцентрично нагружает подколенные сухожилия, тренируя контроль над сочленением задней части ног и тела и балансируя с помощью функциональной модели движения.
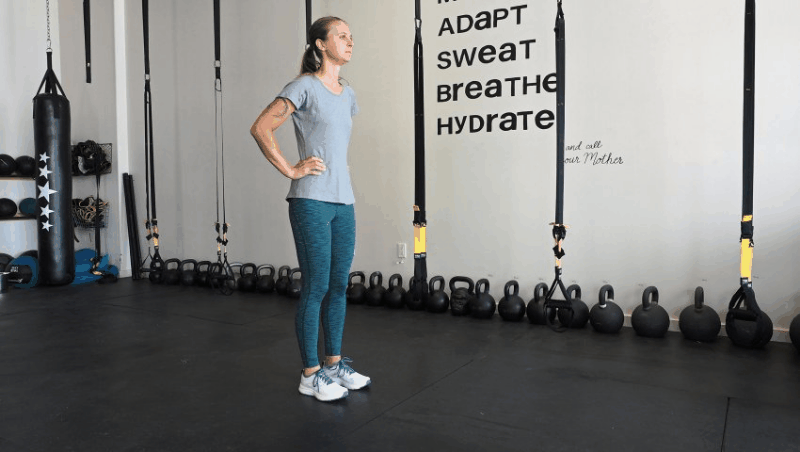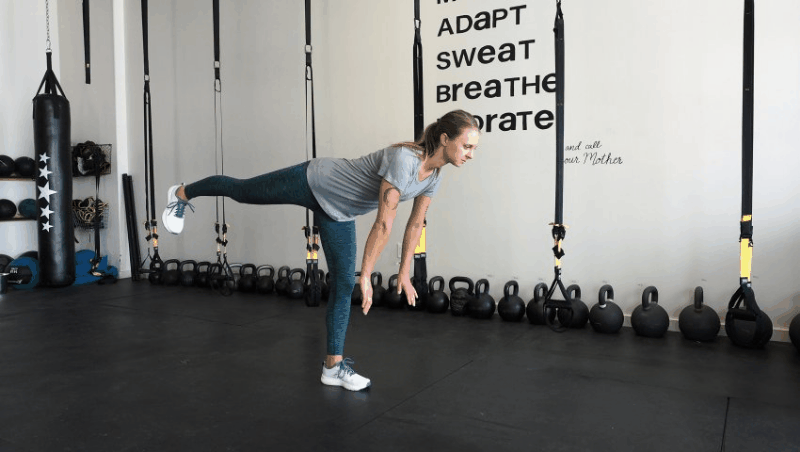
Как делать: Встаньте на одну ногу, слегка согнув колено. Не округляя спину, наклонитесь вперед и вниз к полу, поднимая свободную ногу позади себя и на ту же горизонтальную плоскость, что и туловище. Продолжайте поднимать свободную ногу (держите ее как можно более прямой) и опускайте туловище до тех пор, пока ноги не будут параллельны полу или настолько далеко, насколько это возможно, не нарушая правильную технику. Затем медленно вернитесь в исходное положение. Не забывайте держать бедра ровно (думайте о том, чтобы направить поднятую ногу аккуратно и плавно к полу), а спину выпрямить и сосредоточиться на контроле ноги.
Начните с весом собственного тела, и как только вы сможете выполнить упражнение с правильной техникой, используйте утяжелители, например, гири или гантели, в противоположной руке заземленной ноги.
Объем: три подхода по 10-15 повторений на каждой ноге.
Тесты и диагностика тендинита
Во время обследования ваш врач может применить давление на различные части вашего колена, чтобы точно определить, где вы испытываете боль. Боли, связанные с коленным тендинитом, как правило, концентрируются в передней части колена, чуть ниже коленной чашечки.
Врач-диагност также может предложить один или несколько следующих диагностических обследований:
Рентген. Он не всегда может показать состояние коленных сухожилий, но все же помогает исключить другие проблемы с костями, которые могли бы вызывать боли в колене.
УЗИ. Этот метод обследования использует звуковые волны для создания изображения вашего колена, точно показав место разрыва коленных сухожилий.
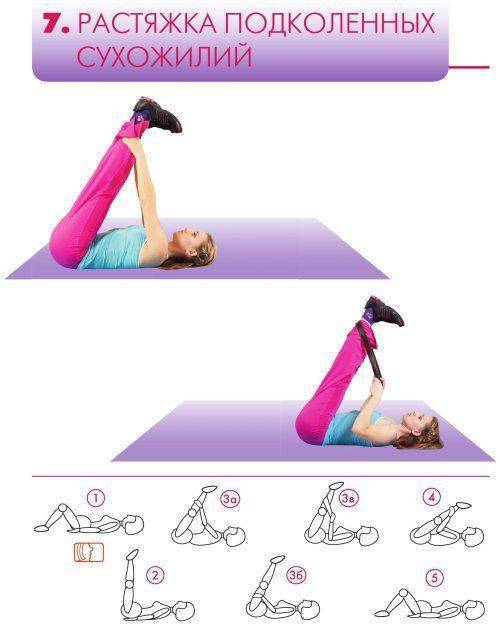
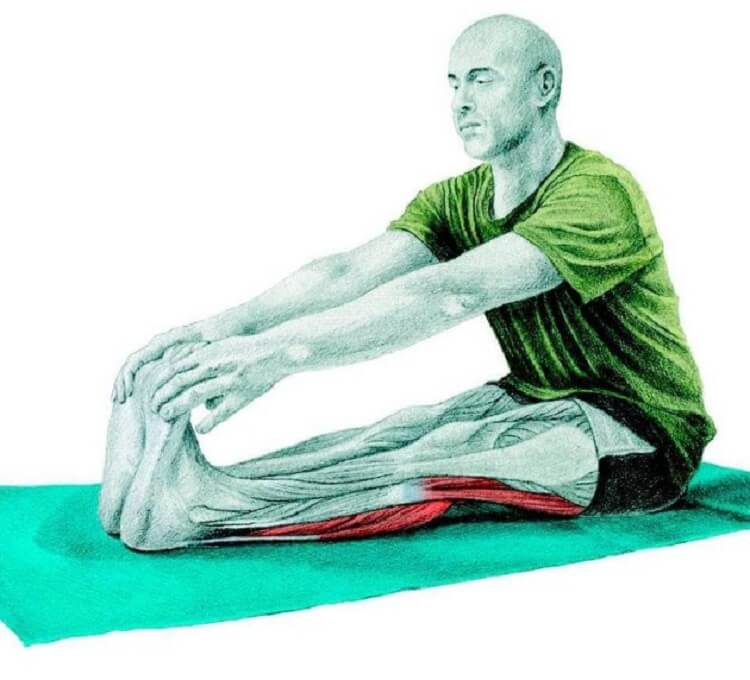
Фишки для счастливых подколенных сухожилий
Миофасциальный релиз снимает напряжение в мышцах для улучшения подвижности. Используйте массажный ролик или пенопластовый валик, чтобы аккуратно раскатать подколенные сухожилия, давая напряжение, но не настолько, чтобы это причиняло боль. Успокойтесь от работы на любых чрезмерно трудных или чувствительных областях. Это должно приносить пользу, а не боль. Если у вас проблемы с подколенным сухожилием, Хаас рекомендует массажную палочку, а не пенный валик, поскольку вы можете использовать его в положении согнутого колена, которое снимает напряжение с подколенного сухожилия, тогда как для пенного валика требуется более прямая нога. В идеальном мире вы должны ежедневно раскатываться на массажном валике перед тренировкой, чтобы ослабить напряжение в подколенных сухожилиях, говорит Хаас, и снова после тренировки, чтобы снять то же напряжение, но полученное после физических нагрузок.
Терапевтические мероприятия
В качестве оказания первой помощи рекомендуется приложить к больному месту холод, поместить сустав на возвышенность, обездвижить и забинтовать эластичным бинтом. Далее принять обезболивающее средство и обратиться в нашу клинику “Стопартроз”. Специалисты в день обращения назначат эффективное лечение, наложат гипс, если будет выявлен разрыв сухожилия или связок.
На начальном этапе назначается медикаментозная терапия с учетом степени и формы основного заболевания. Лекарства вводят обычно через уколы от боли в колене. Также пациентам рекомендуется ЛФК (курсами) для ускорения восстановления сухожилия после травмы, растяжения сухожилия. При необходимости – костыли, брейсы для удобства передвижения, снижения нагрузки и давления на пораженный сустав.
Вернут эластичность и упругость подколенного сухожилия при растяжении:
упражнения, но с постепенным проведением в несколько приемов и тренировкой;
физиопроцедуры (реабилитационные меры);
компрессы, грелки;
иглоукалывание;
массаж для повышения подвижности сустава.
Бывают тяжелые случаи, при которых постоянно болит сухожилие коленного сустава, например, разрыв мениска и даже опытные хирурги не всегда быстро распознают проблему. У пожилых людей после 60 лет и женщин при лишнем весе требуется оперирование при запущенном остеоартрозе, когда на фоне нарушения обменного и гормонального процессов на коленный сустав возлагается особая нагрузка.
Комментирует врач-ортопед Сиденков Андрей Юрьевич:
Сложно лечить перелом коленной чашечки (надколенника). Боль под коленом усиливается при попытке встать, опереться на больную ногу. Врач должен выявить – нет ли смещения и отломков. При их отсутствии лечение – консервативное с наложением гипса до 6-7 недель. В тяжелых случаях назначается операция с фиксацией чашечки колена, восстановлению поверхности сустава.
Специалисты клиники Стопартроз проведут полную диагностику, установят точный диагноз, назначат лечение (если болит сухожилие под коленом) в день обращения и не рекомендуют затягиваться проблему
Пациентам важно помнить об одном, что любые дегенеративно-воспалительные процессы в суставах ведут к снижению качества жизни, инвалидности, полной частичной полной утрате двигательной активности.
Причины
Первые признаки могут появиться в любом возрасте. Однако проблемы чаще касаются бодибилдеров, любителей фитнеса и игровых видов спорта. Потенциально опасными для сочленений считают техники из кроссфита и все прыжковые упражнения, приводящих к тендиниту боковых связок коленного сустава. Отсюда и название – «колено прыгуна».
У людей 45+ выше риск воспаления дегенеративной природы. Процесс связан c возрастными изменениями, развивающими из-за нарушения кальциевого обмена, снижения синтеза коллагена, жировой дегенерации костей. Воспалению соединительнотканных структур способствуют:
длительный прием глюкокортикостероидов;
хамстринг-синдром — микротравмы;
артрит, дефор
мирующий артроз колена, остеоартроз;
красная волчанка;
полиартрит;
подагра колена;
склеродермия;
гонококковая инфекция;
синдром Рейтера.
К провоцирующим причинам относят плоскостопие, нарушение осанки, анатомически неправильное расположение чашечек, защемляющих нервы при подъеме ноги выше 60°.
Почему болит колено
Коленный сустав – один из самых выносливых в нашем организме. Однако нередко в нем начинаются дегенеративные процессы. Они происходят, например, из-за генетической предрасположенности – у тех, чьи родственники уже проходили лечение остеоартроза. У многих боли возникают вследствие внешних факторов – неправильный образ жизни, вредные привычки, травмы.
Боль в колене при разгибании появляется часто после интенсивных физических нагрузок. Особенно прогрессирует она в старшем возрасте, когда хрящевая ткань изнашивается сама по себе. Наиболее частые причины, которые приводят к болезненности при разгибании, – такие:
- интенсивный бег;
- продолжительное ношение тяжестей;
- перенесенные травмы;
- бактериальные инфекции;
- возрастные изменения;
- генетическая предрасположенность;
- нарушение кровообращения из-за дефицита движений;
- дегенеративно-дистрофические изменения при артрозе;
- дефицит синовиальной жидкости в организме;
- защемление нервных волокон.
Какой бы ни была причина боли при разгибании, наколенники никогда не помешают
Врачи-остеопаты, представители нетрадиционной медицины, имеют собственный взгляд на боли в колене:
Обратное скольжение с полосой сопротивления
Роль упражнения: Укрепляет ягодицы и бедра, чтобы уменьшить нагрузку на подколенные сухожилия.

Как делать: с эластичной лентой вокруг лодыжек поставьте ноги вместе, колени слегка согнуты. Делайте диагональные шаги назад, чередуя стороны. После каждого шага соединяйте ноги: сделайте шаг назад правой ногой, доведите до нее левую; шаг назад левой ногой, доведите до нее правую. И так далее. При каждом шаге наступайте на пятку, чтобы стопа была параллельно полу, а не стоя на пальцах ног. Как и в предыдущем упражнении, следите, чтобы пальцы ног были направлены прямо вперед, и сосредоточьтесь на положении колена и правильной технике.
Объем: три подхода по 15 повторений на каждой ноге.
Подготовка к встрече с врачом-травматологом
Если у вас есть боль в колене во время или после физической активности, и это состояние не улучшается даже после отдыха и ледяных компрессов, вам нужно встретиться с врачом-травматологом. После первоначального обследования ваш врач может направить вас к специалисту по спортивной медицине, либо к специалисту с углубленной подготовкой по лечению опорно-двигательного аппарата.
Что вы можете сделать перед встречей с врачом
Припомните и внесите в список какие-либо симптомы боли в колене, которые у вас были, и запишите, как долго они длились.
Дайте врачу информацию обо всех заболеваниях, которыми вы страдаете, и всех препаратах, которые вы принимаете..
Припомните картину вашей повседневной деятельности, в том числе продолжительность и интенсивность спортивных тренировок или другие упражнения.
Врачу также будет интересно знать, меняли ли вы недавно частоту, интенсивность и методы тренировок.
Припомните, были ли недавно у вас какие-либо травмы, из-за которых мог повредиться ваш коленный сустав.
Запишите вопросы, которые хотите задать врачу. Создание списка вопросов заранее может помочь вам сберечь большую часть времени – вашего и доктора.
Если у вас имеются дополнительные вопросы во время визита в поликлинику, не стесняйтесь спрашивать.
Примерный список вопросов к травматологу
Как вы считаете, что было наиболее вероятной причиной моей боли в колене?
Существуют ли какие-либо другие возможные причины болей?
Нужны ли какие-либо анализы для подтверждения диагноза?
Какое лечение вы посоветуете?
Будет ли у меня возможность после лечения вернуться к своим нынешним видам спорта?
Сколько времени мне понадобится, чтобы сделать перерыв в спорте?
Какие тренировки я могу продолжать проводить во время лечения?
Какие меры предосторожности я должен принимать?
Какова вероятность, что я буду нуждаться в хирургии?
Как часто мы будем встречаться, чтобы отслеживать прогресс в лечении?
[], [], [], []
Каких вопросов ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, это сэкономит время, чтобы начать лечение. Вот что ваш врач может спросить на обследовании:
- Каковы ваши симптомы?
- Когда вы впервые заметили эти симптомы?
- Не усугубляются ли ваши боли?
- Насколько серьезна ваша боль в колене? Какая она: сильная, слабая?
- Боль в колене беспокоит вас до, в течение или после ваших тренировок – или это постоянная боль?
- Боль связана с отеком колена, блокировкой движений в колене или она нестабильна?
- Каковы ваша регулярные физические нагрузки и спортивно-тренировочный режим?
- Можете ли вы выполнять ваши упражнения на прежнем уровне или это вызывает затруднения?
- Есть ли у вас симптомы, влияющие на способность к обычным задачам: подъем по лестнице, сидение на стуле, схождение вниз по ступенькам?
- Пробовали ли вы самолечение на дому? Если да, что из средств помогло облегчить состояние?
- Были ли у вас недавно любые повреждения, которые могли привести колено в нынешнее состояние?
- Какие заболевания у вас диагностированы?
- Какие лекарства вы сейчас принимаете, включая витамины и пищевые добавки?
Чем опасен синовит
Синовиальная мембрана выполняет в суставе важную функцию – обеспечивает разделение твердых тканей. За счет этого сустав двигается с минимальным изгибом компонентов. Мембрана способна изменять форму, тем самым приспосабливаясь к опорным поверхностям и обеспечивая амортизацию. От ее состояния зависит качество и количество синовиальной жидкости в суставе, той самой, при дефиците которой развивается коксартроз или гонартроз.
Соединительная ткань, образующая эту мембрану, может воспаляться. В суставе формируется отек, во время движения человек чувствует боль, возможно кровотечение. Если заболевание не лечить, синовиальная мембрана утолщается, в ней появляются новые кровеносные сосуды. В будущем это приведет к частым суставным кровотечениям.
Синовит без лечения может привести к дисфункции сустава
Что происходит при разгибании колена
Когда мы совершаем привычные сгибательно-разгибательные движения, задействуется огромное количество структур – кости, мышцы, хрящи, нервные окончания, синовиальная жидкость и т. д. Если коленный хрящ имеет целостную ненарушенную структуру, человек даже не замечает этих движений. Если поверхность хряща разрушена, во время разгибания затрагиваются нервные окончания – появляются боль и дискомфорт.
Если в организме не хватает синовиальной жидкости, хрящи быстро истираются, поскольку между ними нет смазки. На поверхности образуются поврежденные участки – сустав перестает нормально функционировать, и каждое разгибательное движение доставляет боль.
Частично пополнить запасы коллагена, который принимает участие в синтезе синовиальной жидкости, можно из пищевых продуктов – мясных и рыбных субпродуктов, холодца. Но этого, как правило, недостаточно. Чтобы восстановить функциональность сустава, правильнее ввести в него протез синовиальной жидкости «Нолтрекс» и прекратить трение.
Больно разгибать колено? Откажитесь от самолечения холодцом и желатином
Стандартная схема терапии включает:
- нестероидные противовоспалительные препараты для снятия отека и уменьшения боли;
- кортикостероиды непродолжительным курсом;
- холодные компрессы для снижения боли и отечности;
- отдых с целью снижения нагрузки на сустав;
- антибиотикотерапию – при наличии бактериальной инфекции.
Если сустав сильно поврежден, иногда вылечить синовит можно только оперативным путем
Стоит ли откачивать жидкость из коленного сустава? Мнение практикующего травматолога-ортопеда:
Синовит часто диагностируют у людей с дегенеративными заболеваниями суставов. Поврежденные хрящевые поверхности воспаляются, в суставе скапливается жидкости. В таких условиях начинать лечение остеоартроза нельзя. Необходимо купировать воспаление, и только после этого проходить курс внутрисуставных инъекций протеза синовиальной жидкости или прибегать к другой, менее эффективной терапии.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице – и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Принципы ЛФК при артрозе
Комплекс ЛФК может включать упражнения в положении сидя, стоя и лежа. Главное правило – их выполнение не должно вызывать боли, в противном случае можно навредить. После каждого упражнения нужен небольшой перерыв, который поможет избежать обострений вследствие интенсивных тренировок.
Чтобы лечебная физкультура принесла пользу в лечении артроза и остеоартроза, важно соблюдать простые принципы:
- заниматься регулярно, в идеале – каждый день, а еще лучше – в течение дня по несколько минут;
- увеличивать нагрузку постепенно;
- двигаться в медленном темпе, без резких рывков и других «подвигов»;
- если поражение затронуло конечность, выполнять упражнение сначала на здоровой ноге или руке, а затем аккуратно переходить на поврежденный сустав;
- в период обострения прекратить любые физические нагрузки.
С помощью ЛФК вы сможете улучшить гибкость мышц, сохранить подвижность сустава и избавиться от лишнего веса
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
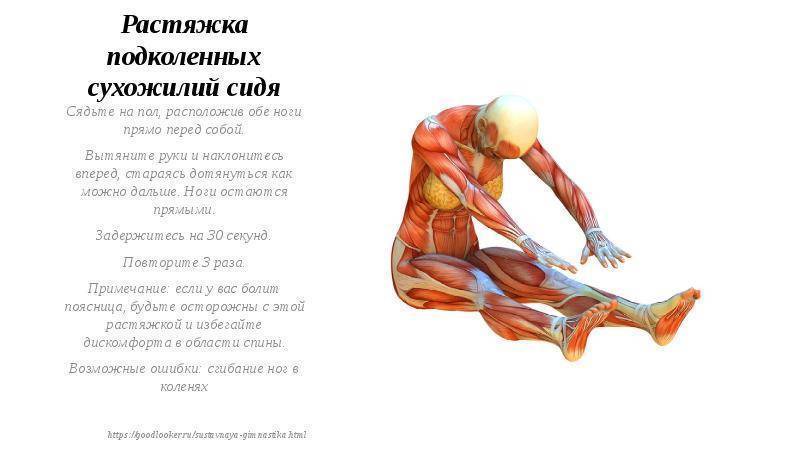
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Цены
Ознакомиться с ценами подробнее можно здесь
Наши врачи
ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
СКРЫПОВА Ирина Викторовна
ФизиотерапевтреабилитологСтаж: 16 лет
Записаться
МОИСЕЕНКО Алексей Юрьевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
ХОЛИКОВ Тимур Вячеславович
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед Врач спортивной медициныСтаж: 10 лет
Записаться
ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед вертеброневрологСтаж: 17 лет
Записаться