Что такое инфаркт, что необходимо о нем знать?
Чтобы перекачивать кровь, сердцу постоянно необходим кислород и питательные вещества. Две большие коронарные артерии занимаются поставкой обогащенной кислородом крови к сердечной мышце. Если одна из этих артерий или их ответвлений внезапно закупориваются, в определенной части сердца возникает нехватка кислорода. Такое явление называется сердечной ишемией.
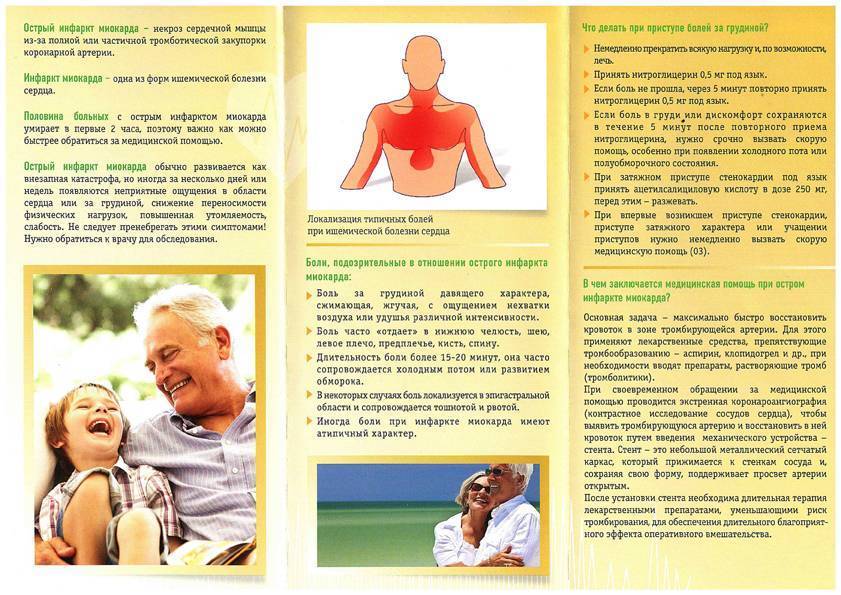
В случае продолжительной сердечной ишемии ткань, которая не получает кислорода, отмирает, что собственно и называют сердечным приступом, инфарктом миокарда или, говоря буквально, смертью сердечной мышцы.
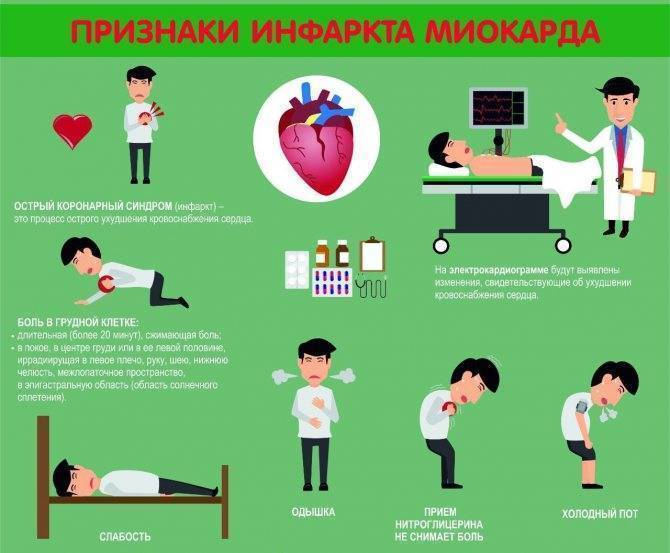
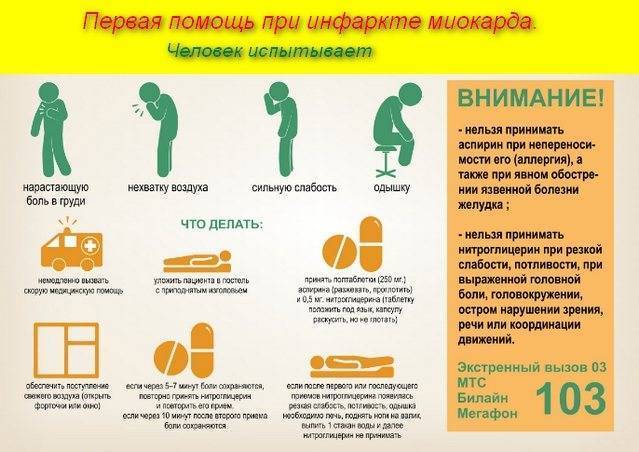
Большая часть сердечных приступов длится на протяжении нескольких часов, поэтому не затягивайте с обращением за помощью, если подозреваете инфаркт. В некоторых случаях симптомы инфаркта могут не проявляться вообще, однако при большинстве сердечных приступов человек чувствует боль в груди. Другие признаки инфаркта включают:
- затруднение дыхания;
- головокружение;
- обморочное состояние;
- тошноту.
Боль, возникающую при инфаркте, можно сравнить с ощущением сдавливания сердца. Боль может быть постоянной или периодической. Также стоит отметить, что признаки инфаркта у женщин и мужчин могут быть разными.
II. Кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП)
ГКМП является относительно часто встречаемой патологией сердца (частота среди взрослых около 1:500), при которой внезапная сердечная смерть является наиболее вероятным исходом в любом возрасте, но наиболее часто у молодых, нередко асимптомных пациентов. Имплантация КД для профилактики внезапной сердечной смерти серьезно обоснована у больных, выживших после остановки сердца (вторичная профилактика). Профилактическое использование КД также возможно у пациентов с двумя и более факторами риска.
Гипертрофическая кардиомиопатия
Класс | I | IIa | IIb |
Стратификация риска | Устойчивая ЖТФЖ | Семейный анамнез ВСССинкопыГипертрофия ЛЖ (ТМЖП больше см)Неустойчивая ЖТГипотония во время выполнения нагрузочного стресс-теста | Высокий риск мутаций |
Первичная профилактика | КД | Амиодарон | |
Вторичная профилактика | КД |
ТМЖП – толщина межжелудочковой перегородки
Аритмогенная дисплазия правого желудочка (АДПЖ)
АДПЖ является одной из основных причин внезапной сердечной смерти в «до-коронарной» возростной группе. Не смотря на то, что предрасполагающие факторы ВСС еще не достаточно изучены в больших проспективных исследованиях, внезапная сердечная смерть случается более часто у пациентов с выраженными изменениями правого желудочка, а также с вовлечением в процесс ЛЖ. У реанимированных после ВСС (вторичная профилактика), у пациентов с устойчивой ЖТ и неэффективной терапией антиаритмиками и у больных из группы высокого риска с документированными пароксизмами ЖТ, наиболее адекватным лечением является имплантация КД.
Аритмогенная дисплазия правого желудочка
Класс | I | IIa | IIb |
Стратификация риска | Устойчивая ЖТ/ФЖДилатация ПЖДисфункция ПЖИндуцируемая ЖТ/ФЖ при ЭФИ | Семейный анамнез ВССПоздние потенциалы + дисфункция ЛЖЖТИндуцируемая ЖТ/ФЖ при ЭФИ | |
Первичная профилактика | КД | Антиаритмические препараты | |
Вторичная профилактика | КД |
ПЖ – правый желудочек; ЭФИ – электрофизиологическое исследование
Дилатационная кардиомиопатия (ДКМП)
ВСС является одной из наиболее частых механизмов смерти при ДКМП, особенно на ранних стадиях заболевания. Доказано, что фракция выброса (ФВ) является наиболее точным предиктором исхода как в отношении внезапной сердечной смерти, так и смерти при прогрессирующей СН. Частота синкопальных эпизодов также считается одним из достоверных факторов риска внезапной сердечной смерти.
Общая терапевтическая стратегия, направленная на снижение риска ВСС у пациентов с ДКМП, включает использование ингибиторов АПФ, бета-блокаторов и антагонистов рецепторов альдостерона, тогда как амиодарон и имплантация КД используются в индивидуальных случаях. В нескольких исследованиях, изучавших роль антиаритмических препаратов у больных с ДКМП, получены данные (не доказанные статистически) что медикаментозное лечение, рекомендуемое больным, перенесшим ИМ с развитием СН, столь же эффективно у больных ДКМП. Использование КД для вторичной профилактики считается допустимым, имплантация КД также рекомендуется пациентам из группы высокого риска с целью первичной профилактики внезапной сердечной смерти.
Дилатационная кардиомиопатия
Класс
I | IIa | IIb | |
Стратифика-ция риска | Устойчивая ЖТФЖ | Синкопы | Снижение ФВНеустойчивая ЖТ |
Первичная профилактика | Ингибиторы АПФБета-блокаторы | КДБлокаторы рецепторов альдостерона | Амиодарон |
Вторичная профилактика | КДИнгибиторы АПФБета-блокаторы | Блокаторы рецепторов альдостерона | Амиодарон |
Виды инфаркта миокарда
Поскольку некрозу могут подвергаться различные по размеру участки мышечной ткани, кардиологи различают мелкоочаговый и крупноочаговый инфаркт миокарда.
Также инфаркты делят, в зависимости от глубины поражения стенки сердца, на:
- трансмуральный – патологическими изменениями охвачена вся толщина мышечного слоя;
- интрамуральный – некроз кроется в глубине сердечной мышцы;
- субэпикардиальный – поражены участки миокарда, близкие к эпикарду;
- субэндокардиальный – некротический процесс сосредоточен в области соприкосновения миокарда с эндокардом.
В зависимости от локализации поражения выделяют 2 типа инфаркта миокарда:
- правожелудочковый;
- левожелудочковый.
По клиническим проявлениям кардиологи различают типичный и атипичный инфаркт миокарда.
1
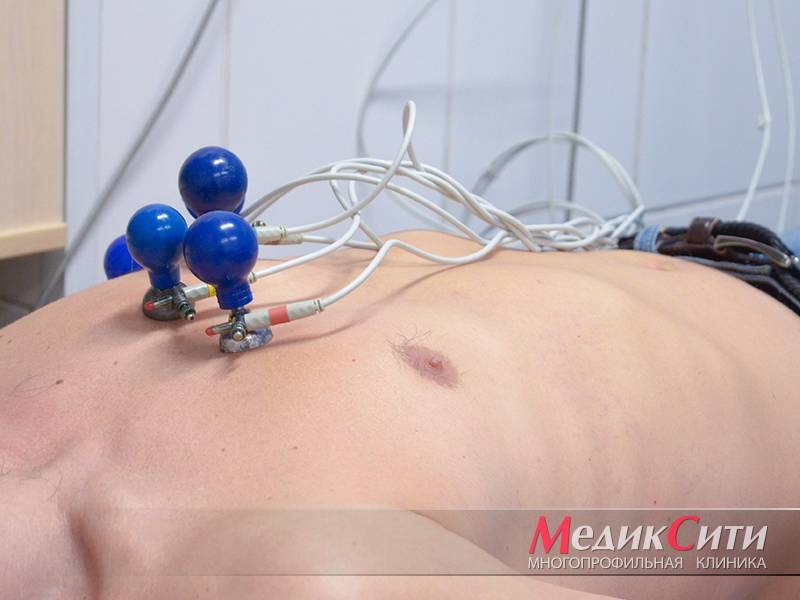
ЭКГ при инфаркте
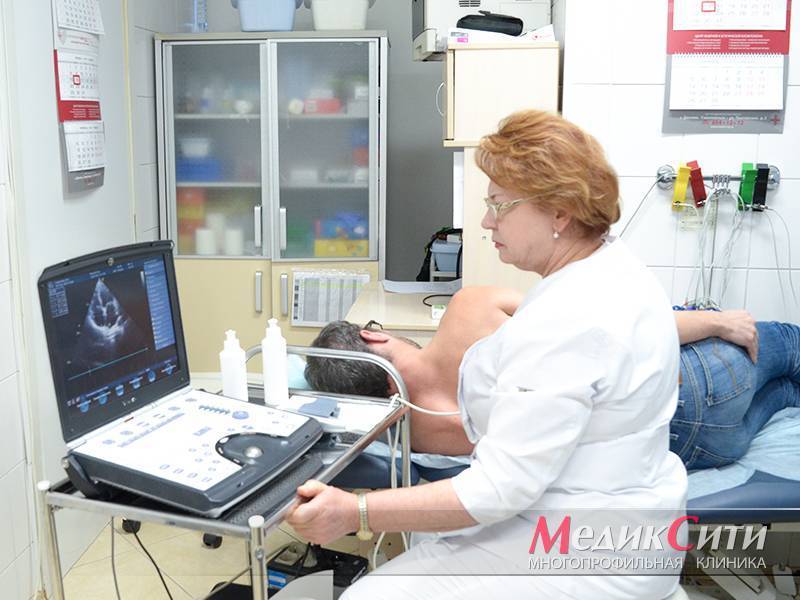
2
ЭКО-КГ при инфаркте
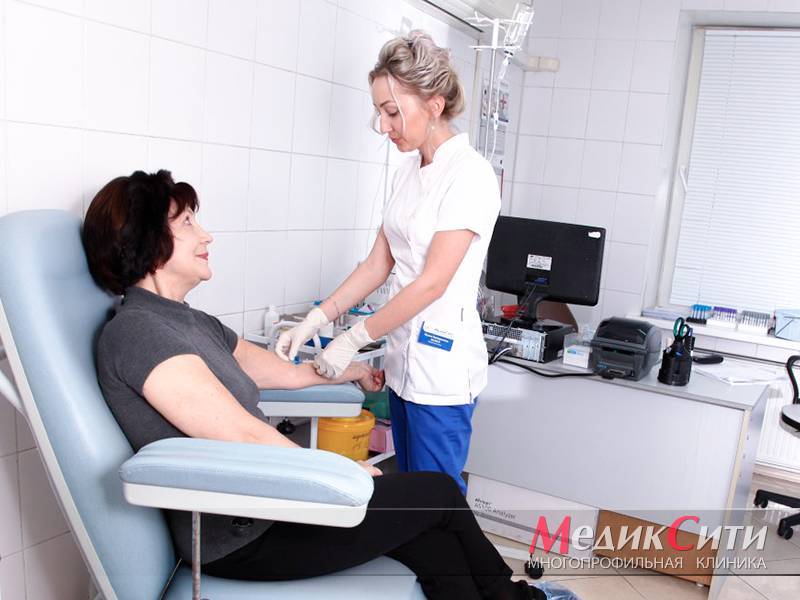
3
Исследование крови на маркеры инфаркта
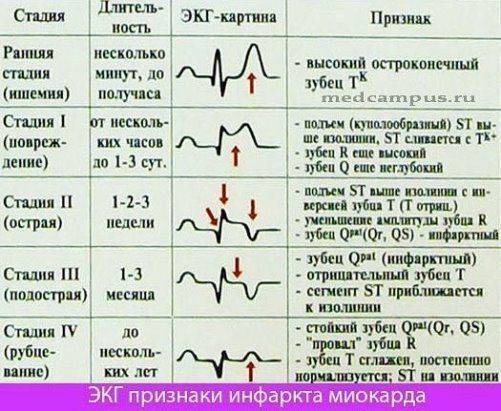
Динамика изменений сегмента ST и зубца Т при ОИМ
ЭКГ картина при инфаркте миокарда имеет свое характерное развитие. Во-первых, подъем сегмента ST, как правило, приводит к формированию зубцов Q. Во-вторых, формирование отрицательных зубцов Т происходит на фоне характерного дугообразного подъема сегмента ST.
Подъем сегмента ST, связанный с инфарктом миокарда в области передней стенки, может сохраняться продолжительное время, если развивается дискинезия или аневризма левого желудочка (ЛЖ). Отрицательные зубцы Т также могут сохраняться в течение длительного периода и иногда оставаться постоянным признаком перенесенного инфаркта миокарда. Нужно отметить, что отсутствие формирования или «восстановление» предварительно инвертированных зубцов T в острую стадию инфаркта миокарда жестко предполагает развитие постинфарктного перикардита .
Как врач может выявить признаки ИБС если симптомов нет?
- Не исключено, что симптомы есть, однако непрофессионалу сложно их оценить. Например, снижение переносимости физических нагрузок, одышка у пациентов нередко являются «эквивалентами стенокардии». Правильно оценить Ваше самочувствие и симптомы может профессионал- кардиолог.
- Выполнить нагрузочный тест. При физической нагрузке сердце бьется чаще и сильнее и его потребность в крови сильно возрастает. Если сосуды сердца «забиты» бляшками мы увидим признаки ишемии (нехватки крови) миокарда- изменения на кардиограмме и УЗИ сердца. Нагрузочный тест является рекомендованным во всем мире стандартным тестом для выявления ИБС. Наиболее информативна стресс-эхокардиография, при которой можно оценить не только кардиограмму, но и функцию сердца с помощью УЗИ.
- Выполнить коронарографию. Коронарография – «золотой стандарт диагностики ИБС». При коронарографии артерии видны предельно четко и можно наверняка сказать есть бляшки или нет, сколько их, насколько они ограничивают кровоток по артерии. Однако коронарография требует внедрения в артериальную систему человека и выполняется строго по показаниям. Например, при инфаркте, впервые возникшей стенокардии, ухудшении течения стенокардии или по результатам нагрузочного теста.
Первая помощь
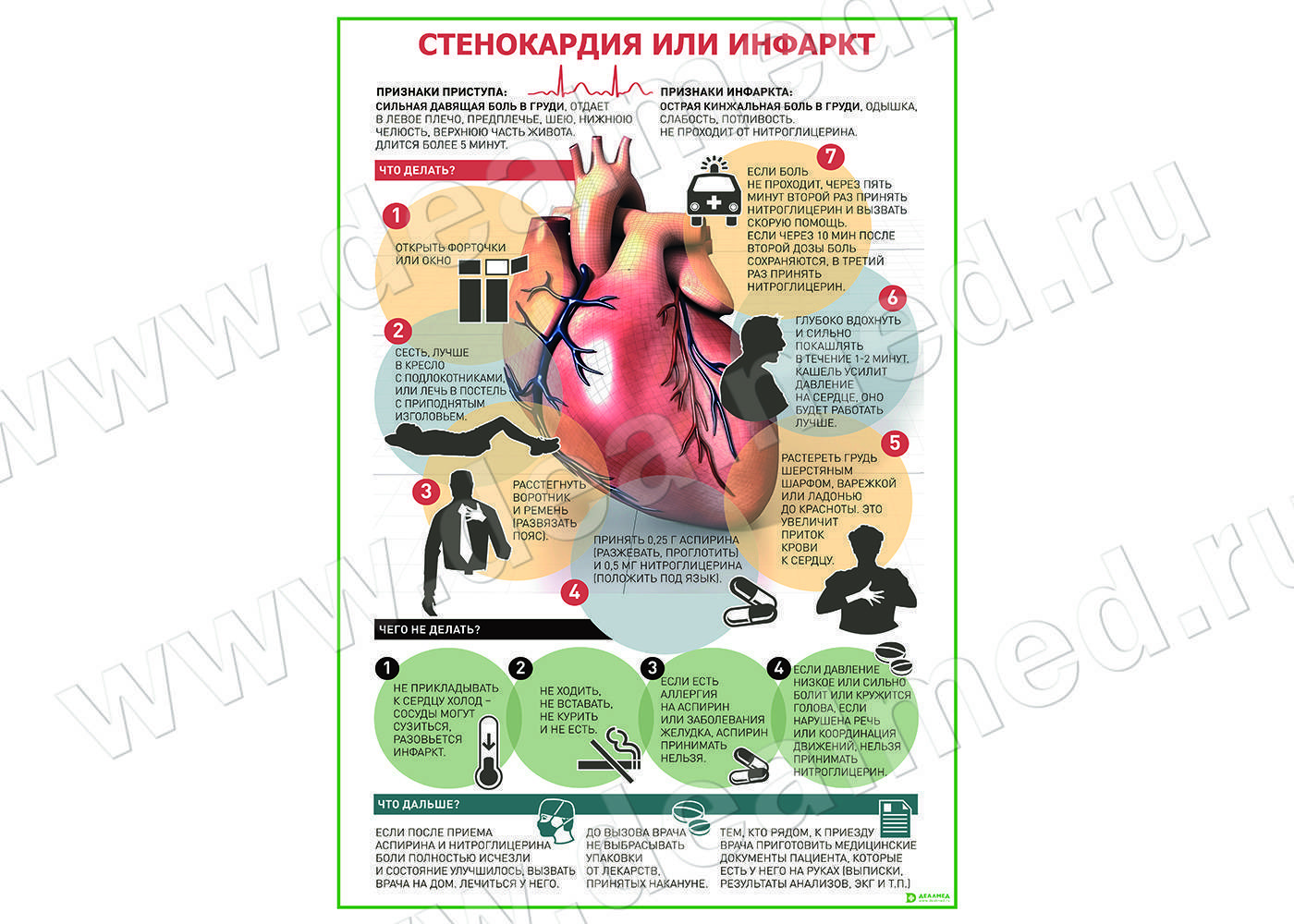
Чтобы своевременно самостоятельно определить возможное развитие рассматриваемой патологии очень важно обратить внимание на:
- интенсивность и характер болевых ощущений. инфаркту присущи сжимающие, давящие, жгучие ощущения;
- локализацию болевых ощущений. расположение болей в левой части тела, точно за грудиной, в области плеч, лопатки;
- иррадиацию боли, в руку, бок, шею.
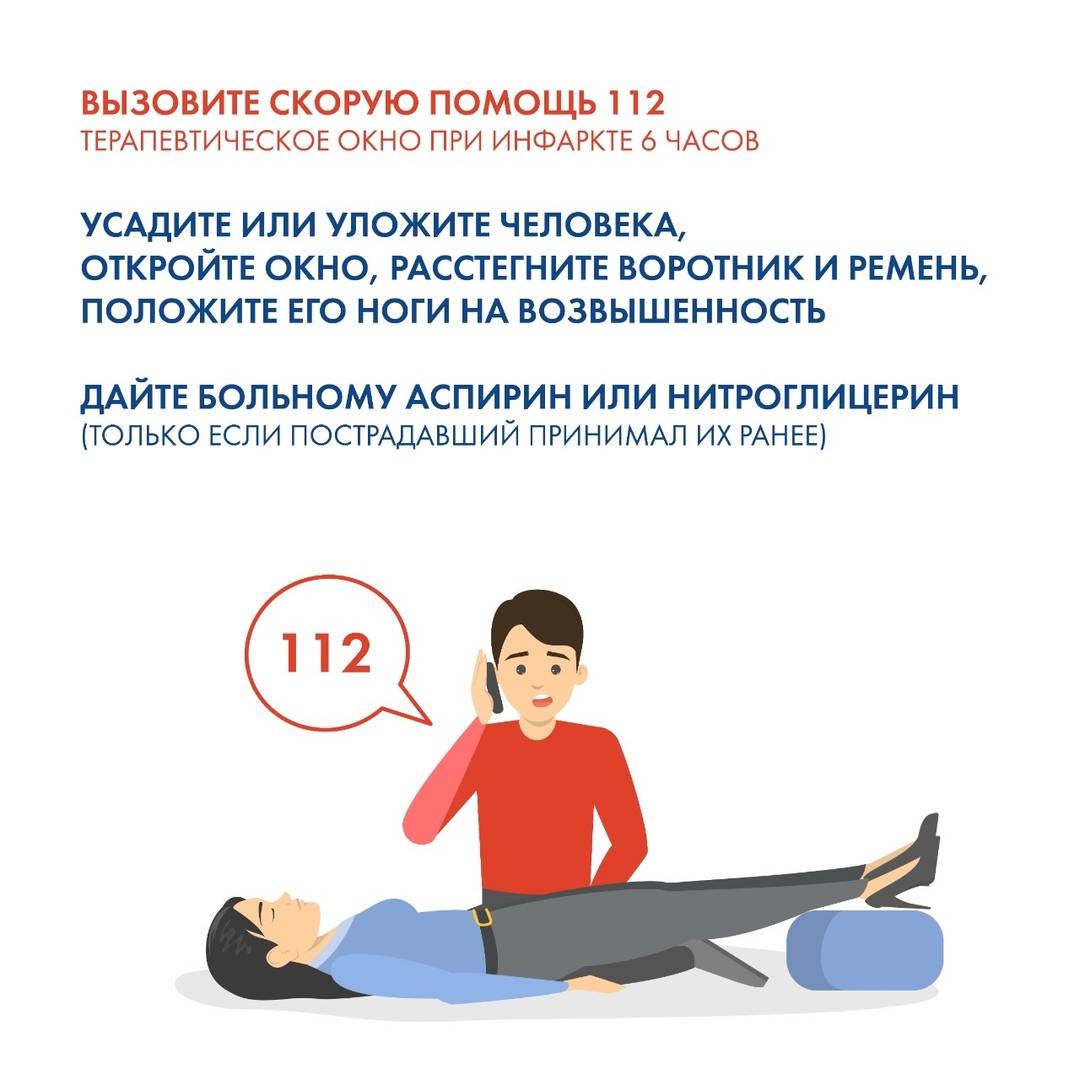
А вот чтобы реально помочь пациенту со стенокардическим приступом, первое, что очень важно сделать – это, несомненно, вызвать бригаду медиков. Чем быстрее медики получат возможность начать свою работу, тем больше шансов у пациента выжить и избежать печальных осложнений первичной проблемы
Первое доврачебное лечение или просто помощь пациенту должна заключаться в следующем:
пациенту важно занять удобное положение тела, его можно уложить или удобно усадить, позволить откинуться на подушку;
расстегнуть тесную одежду;
обеспечить приток воздуха, открыть окна;
можно дать пациенту одну таблетку нитроглицерина или аспирина.
Дальнейшие действия должна выполнять уже реанимационная бригада. К сожалению, крайне сложно научить людей без медицинского образования делать непрямой массаж сердца и искусственное дыхание, которые также могут быть остро необходимы пациентам в таких ситуациях.
Профилактика инфаркта миокарда у мужчин и женщин
Основным фактором риска для инфаркта миокарда является ишемическая болезнь сердца. Снизить риск возникновения болезней сердца и сердечного приступа можно следующими способами:
1. Бросайте курить.
2. Следите за кровяным давлением. Помните, что у людей с повышенным давлением (гипертензией) повышается риск возникновения инфаркта и болезней сердца.
3. Контролируйте уровень сахара в крови. Диабет сопряжен с риском развития болезней сердца.
4. Следите за уровнем холестерина в крови. Если Вы не знаете, какой у Вас уровень холестерина, настало время сдать анализы.
5. Следите за своим весом. Как известно, люди с ожирением больше рискуют умереть от болезней сердца, чем люди с нормальным весом.
6. Будьте активными. Установлено, что регулярная физическая активность – отличный способ профилактики инфаркта и прочих болезней сердца.
7. Питайтесь правильно. Больше фруктов, овощей и омега-3 кислот. Помните, что для подбора правильного рациона питания необходимо обратиться к специалисту, поскольку Ваш организм уникален.
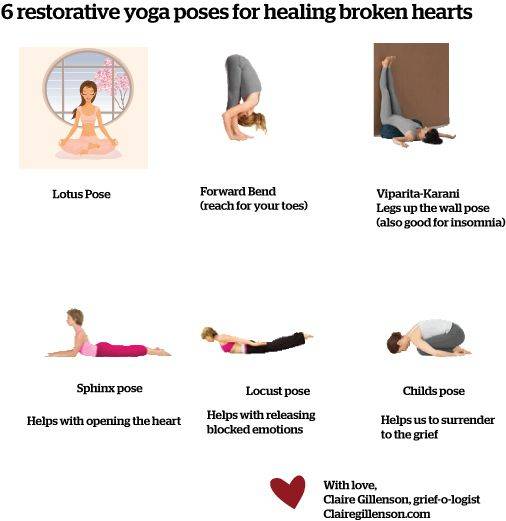
8. Не поддавайтесь стрессу. Научитесь укрощать стресс, например, при помощи йоги или медитации.
9. Общайтесь. Социальная поддержка, которую Вы получаете от близких и друзей – отличный способ профилактики инфаркта и множества заболеваний.
10. Научитесь управлять гневом. Не подавлять гнев, а направлять его в нужное русло, давать правильный выход эмоциям.
Будьте бдительны, не игнорируйте опасные признаки инфаркта! Помните, что своевременное оказание помощи – единственный способ выжить после сердечного приступа!
Врач кардиолог Яппарова Лилия Авхатовна
Теперь об аспектах реабилитации после инфаркта миокарда
Лечение и восстановление после инфаркта миокарда у нас проходит по трем направлениям. Это физическая, психологическая и социальная реабилитация.
Физическая реабилитация
По результатам обследования создается индивидуальный режим двигательной активности пациента. На индивидуальной консультации специалистом по ЛФК будет разработан комплекс лечебной физкультуры. Он может включать в себя ходьбу, индивидуальные тренировки, лечебную гимнастику, плавание, игровые виды спорта и др.
Психологическая реабилитация
Инфаркт миокарда — это еще и тяжелое душевное потрясение. Часто у людей, перенесших инфаркт развивается депрессия. Клиническая форма депрессии встречается в 15-20% случаев, а в легкой форме присутствует у половины пациентов. Исследования показывают, что депрессия увеличивает смертность, а легкие формы депрессии ухудшают качество жизни после инфаркта миокарда. Пациенты с депрессией плохо проходят период восстановления и часто не придерживаются предписанного лечения и образа жизни.
Поэтому мы проводим психологическое исследование личности пациента, врач-психотерапевт проводит индивидуальные консультации. Также у нас проходят групповые психотерапевтические занятия
Социальная реабилитация
Чем выше социальная адаптация, тем ниже смертность у людей, перенесших инфаркт миокарда.
Инфаркт миокарда в большинстве случаев приводит к инвалидности.
Поэтому на консультации с врачом пациенту необходимо обсудить продолжение своей карьеры. Здесь необходимо учитывать характер работы: ее тяжесть и напряженность. После оценки этих параметров врач объяснит сроки восстановления и возвращения на старое место работы, если это возможно. В других случаях врач даст рекомендации о переводе на более легкую работу или по оформлению инвалидности.
Выписка
По окончанию курса реабилитации врач-кардиолог выдает индивидуальные рекомендации, которые включают в себя:
- Оптимальный режим труда, отдыха, питания, физических нагрузок
- Индивидуальный план консультаций врачей специалистов, контрольных инструментальных и лабораторных исследований
- План гипотензивной, коронаролитической, антиангинальной, дезаггрегантной терапии
- План применения немедикаментозных методов профилактики инфаркта
- План коррекции сопутствующей патологии
Каких результатов следует ожидать после прохождения программы кардиореабилитации?
Если пациент, перенесший инфаркт, добросовестно выполнял все предписания программы кардиореабилитации и аккуратно соблюдает рекомендации, то он вправе рассчитывать на:
- Снижение или полное устранение приступов стенокардии
- Снижение артериального давления
- Повышение эффективности лекарственной терапии
- Коррекцию сопутствующих болезней и общее улучшение качества жизни
Теперь пациент может вернуться к работе и активному образу жизни, путешествовать, вести активную половую жизнь.
Диагностика
После приезда скорой помощи пациентку, как правило, проводят срочную электрокардиограмму, по показаниям которой можно определить развитие инфаркта. Одновременно, медики собирают анамнез, анализируя, время начала приступа, его длительность, интенсивность боли, ее локализацию, иррадиацию и пр.
Электрокардиографическими критериями развития приступа могут считаться следующие изменения:
- повреждение или дугообразный рост сегмента st, который может сливаться с положительным зубцом t либо даже переходить в зубец t отрицательного типа;
- появление патологически измененного зубца q с уменьшением амплитуды у зубца r. иногда может наблюдаться полное исчезновение зубца r с формированием qs;
- возникновение отрицательного часто симметрично расположенного зубца T.
Помимо этого, косвенными признаками развития инфаркта может оказаться остро возникающая блокада ножек пучка Гиса. Также диагностика инфаркта миокарда основывается на обнаружении маркеров повреждения мышечных тканей сердца.
Сегодня наиболее убедительным (явным) маркером такого типа может считаться показатель тропонина в крови, который при наступлении описываемой патологии будет существенно повышен.
Уровень тропонина может резко повышаться в первые пять часов после наступления инфаркта и может оставаться таким до двенадцати дней. Помимо этого для обнаружения рассматриваемой патологии медики могут назначать эхокардиографию.
Как узнать есть ли у меня ИБС?
Симптомы – стенокардия.
Часто первым симптомом ИБС является стенокардия- боль в груди, связанная с недостаточным притоком крови к сердцу. Стенокардия, возникшая впервые, – очень опасна. Она часто в течение 2-3 недель приводит к развитию инфаркта миокарда. Это состояние требует срочных действий. Как отличить стенокардию?
- Боль чаще всего локализуется за грудиной – по центру грудной клетки.
- Боль возникает при физической нагрузке и заставляет пациента остановиться или хотя бы замедлить шаг.
- При остановке боль проходит в течение 3-5 минут.
Если Ваши симптомы похожи на стенокардию- срочно обращайтесь к врачу, до инфаркта миокарда могут оставаться считанные часы.
Если боли возникают в левой половине грудной клетки, если они связаны с дыханием, держатся в течение дня, вероятность стенокардии минимальна. Однако, точно поставить диагноз сможет только врач.
К сожалению, нередко ИБС «дебютирует» инфарктом миокарда, что может привести к необратимым последствиям для сердца.
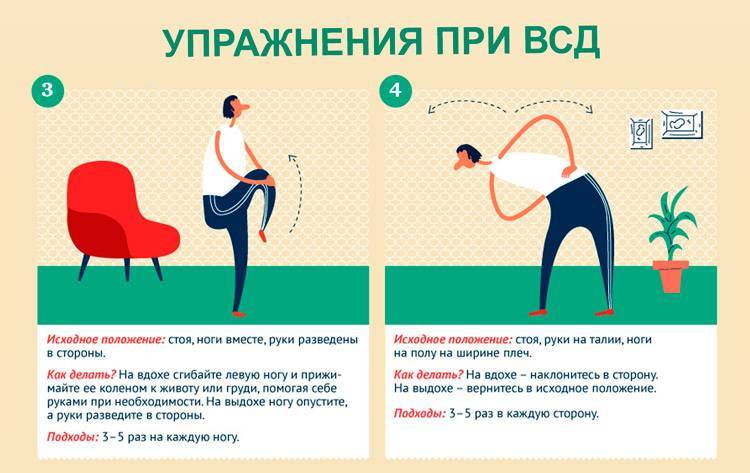
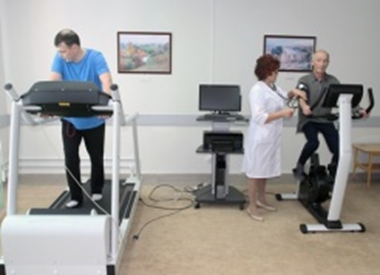
Лечебная физкультура
В период выздоровления после инфаркта миокарда рекомендуются занятия лечебной физкультурой
Для ускорения процесса реабилитации важно начать аэробные (вызывающие обогащение крови кислородом) физические нагрузки на протяжении 20 мин
Перед началом занятий физическими упражнениями необходима консультация врача. Самостоятельные занятия после перенесенного инфаркта миокарда следует начинать только в сроки и объеме, указанные врачом. При этом упражнения должны быть подобраны строго индивидуально и проводиться под руководством опытного специалиста.
Первые несколько дней весьма важно, чтобы во время физических упражнений за больным наблюдал его лечащий врач, контролируя его пульс, артериальное давление и по возможности записывая ЭКГ. В дальнейшем при хорошей переносимости двадцати минутной физической нагрузки и после консультации с врачом больной может довести ее продолжительность до 30 минут в день
В дальнейшем при хорошей переносимости двадцати минутной физической нагрузки и после консультации с врачом больной может довести ее продолжительность до 30 минут в день.
Для вычисления целевого пульса во время упражнений есть специальная формула: из числа 220 нужно вычесть возраст больного и высчитать 70% от этого числа. Например, если больному 53 года, 220 — 53 = 167. 70% от 167 = 117.
Поэтому, чтобы получить максимальную пользу от физических упражнений, пятидесятитрехлетнему пациенту следует в течении 30-минутных занятий поддерживать свой пульс на уровне 117 ударов в минуту. И при этом он должен чувствовать себя комфортно, и у него не должно возникать никаких кардиологических жалоб.
Нижний ИМ
ОИМ с изолированным подъемом сегмента ST в отведении II, III, и aVF обычно связан с поражением правой коронарной артерии (ПКА) или дистальной части огибающей артерии (ОА). Достаточно неприятной особенностью ОИМ с поражением нижней стенки является то, что связанный с инфарктом подъем сегмента ST может формироваться в течение длительного периода, вплоть до двух недель, чтобы стать явным на ЭКГ . Нижняя стенка может кровоснабжаться от правой коронарной артерии (в 80% случаев) или от ОА, являющейся ветвью левой коронарной артерии.
Подъем сегмента ST в отведении III больший, чем в отведении II, а депрессия сегмента ST более одного мм в отведении I и aVL предполагает поражение ПКА, кровоснабжающей нижнюю стенку. В случае кровоснабжения нижней стенки от ОА подъем сегмента ST в отведении III не превышает подъема в отведении II. При этом наблюдается либо подъем сегмента ST в aVL, либо он располагается на изолинии .
Лечение инфаркта миокарда
В мероприятия по интенсивной терапии при остром инфаркте миокарда могут входить:
- введение тромболитических средств для растворения тромба и восстановления кровотока в миокарде;
- обезболивание (чаще применяются наркотические анальгетики);
- стабилизация АД;
- применение антиангинальных, антиаритмических препаратов, антикоагулянтов, антиагрегантов, бета-блокаторов, ингибиторов АПФ и др.
Зачастую в лечении инфаркта миокарда применяются хирургические методики:
- ангиопластика (расширение суженного сосуда с помощью баллонного катетера);
- коронарное стентирование (установка стента в место сужения коронарной артерии, после его расширения баллоном);
- шунтирование (пришивание шунта, которые обходит суженное место).
Постстационарное лечение инфаркта миокарда (амбулаторное ведение после выписки из стационара) также включает в себя целый ряд мероприятий:
- наблюдение кардиолога;
- фармакотерапия;
- контроль АД и ЧСС;
- соблюдение диеты;
- избегание стресса, переутомления и нагрузок;
- рекомендованная двигательная активность;
- отказ от вредных привычек.
Профилактика
Любое квалифицированное и своевременное лечение патологии всегда хуже, чем своевременная ее профилактика. При этом профилактика инфаркта обычно разделяется на первичную (предотвращающую первичное развитие ишемии) и вторичную (направленную на предотвращение развитие повторных приступов).
Итак, для того, чтобы лечение инфаркта вам изначально не потребовалось, следует придерживаться следующих принципов:
- регулярно получать умеренные физические нагрузки;
- контролировать массу тела;
- отказываться от любых вредных привычек, неправильного, нездорового образа жизни и питания.
Для пациентов однажды перенесших это экстренное состояние важно заниматься лечебной физкультурой, отказаться от вредных привычек. Питание таких пациентов должно включать обилие овощей, полезных корнеплодов, свежих фруктов, не жирной рыбы
Очень важно также резкое ограничение соли в продуктах питания таких пациентов
Питание таких пациентов должно включать обилие овощей, полезных корнеплодов, свежих фруктов, не жирной рыбы
Очень важно также резкое ограничение соли в продуктах питания таких пациентов
Полезная информация:




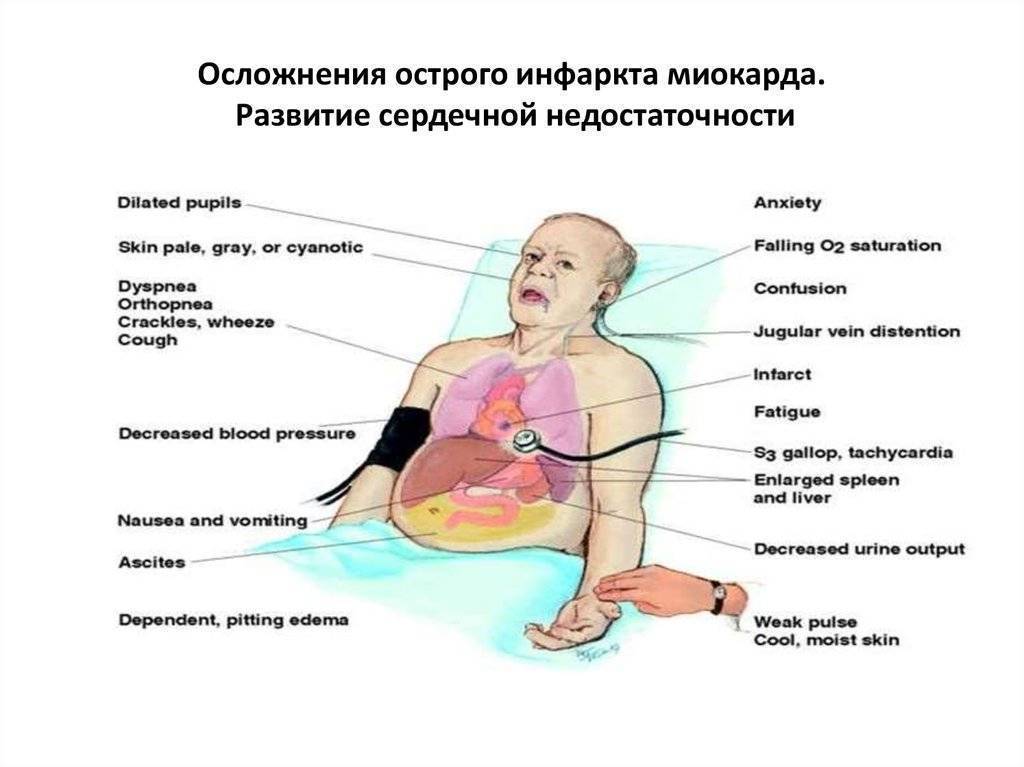
Угрожающие жизни опасности и осложнения инфаркта миокарда
Смерть до приезда в больницу наступает у 25% людей с инфарктом; остальные 75% подвержены риску появления осложнений после инфаркта, которыми являются:
- инсульт;
- аритмия;
- сердечная недостаточность;
- образование тромбов в ногах или сердце;
- аневризма.
Стоит отметить, что люди, пережившие сердечный приступ без проявления осложнений через несколько часов после инфаркта, имеют большие шансы на полное восстановление.
Восстановление после инфаркта – это всегда сложный процесс, поскольку любой инфаркт в большей или меньшей степени ослабляет сердце. В зависимости от серьезности пережитого инфаркта, дальнейшего рубцевания сердца, а также скорости оказания медицинской помощи, сердечный приступ может привести к:
- сердечной недостаточности, при которой сердце не может надлежащим образом перекачивать кровь;
- аритмии или аномальным ритмам сердечных сокращений;
- остановке сердца или внезапной сердечной смерти (сердце перестает биться);
- кардиогенный шок (в случае которого сердце повреждено настолько, что человек находится в шоковом состоянии);
- смерти.
Медикаментозная терапия
Лечение сосудов не заканчивается одним лишь введением стента, особенно если речь идет о конструкциях старого образца, не способных предотвратить тромбообразование и пролиферативные процессы в коронарных артериях. Пациентам в обязательном порядке назначают:
Антитромбоцитарные препараты. Например, «Аспирин» может назначаться пациентам на постоянной основе ежедневно в суточной дозировке, не превышающей 325 мг, а «Клопидогрель» придется принимать в течение года (по 75 г 1 раз в день).
Иногда пациентам назначают препарат «Плавикс», препятствующий склеиванию тромбоцитов и образованию тромбов в месте постановки стента. Принимать его рекомендуется в течение двух лет в назначенной врачом дозировке, которая сугубо индивидуальна.
Антитромбоцитарные препараты после коронарного стентирования назначаются с целью профилактики рестеноза и тромбоза сосудов. Но в то же время их прием может спровоцировать кровотечения в головном мозге, желудке, кишечнике, поэтому нужно строго соблюдать дозировку и обо все подозрительных симптомах сообщать врачу.
- Статины и другие препараты, снижающие содержание вредного холестерина в крови. Это лекарства для лечения и профилактики атеросклероза сосудов, вылечить который путем стентирования невозможно. К тому же они снижают риск возможных осложнений. Дозировка статинов индивидуальна и может повышаться, пока уровень холестерина в крови не будет стабилизирован на отметке 4,6 ммоль. Принимают препараты с последним приемом пищи. При этом не реже, чем 1 раз в полгода, пациент обязан анализы на содержание холестерина, липопротеидов, триглицеридов и т.д.
- Другие препараты, которые может назначить врач в связи с основным и сопутствующими заболеваниями.
Коронарное стентирование может уменьшить объем медикаментозного лечения, но оно не является серьезным поводом для отказа от приема лекарственных средств. Такое возможно лишь на время, если применяемый в операции стент имеет лекарственное покрытие с пролонгированным действием.
Второй этап – частичная стабилизация
Реабилитация начинается после первых 10 суток. При этом программа реабилитации после инфаркта составляется индивидуально. Больной переводится в общее отделение. Главным методом лечения является лечебная физкультура, состоящая из минимальных действий, дыхательных упражнений. Расстояние для прогулок не должно превышать 300 метров. При этом каждые 20-30 метров необходимо делать перерыв.
Упражнения, поделенные на 2 равных подхода, выполняются 2 раза в сутки – утром и вечером.
Срок реабилитации после инфаркта на 2-м этапе составляет до 30 дней. На этом этапе упражнения выполняются в условиях медицинского учреждения под присмотром специалиста.
Разрешается проводить упражнения на беговых дорожках, совершать пешие прогулки по полчаса 2 раза в день.
О любых изменениях в состоянии необходимо сообщить лечащему специалисту.
Симптомы инфаркта миокарда
Выраженность признаков инфаркта зависит от стадии заболевания.
Предынфарктный период наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может продолжаться как часы и дни, так и несколько недель.
Острейший период сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов. Основной признак – жгучая или давящая боль, которая часто появляется на фоне физической нагрузки или серьезного стресса. Боль может отдавать в левую руку, плечо, шею, лопатку или нижнюю челюсть.
Болевые ощущения отличаются продолжительностью (более 30 минут) и не снимаются даже повторным приемом нитроглицерина.
Другие симптомы инфаркта миокарда:
- холодный пот;
- страх смерти, резкая слабость;
- одышка, удушье;
- иногда рвота.
Первая помощь при инфаркте миокарда: при обнаружении хотя бы нескольких перечисленных симптомов необходимо немедленно вызвать скорую помощь! Больного нужно положить, обеспечить доступ свежего воздуха. До прибытия врачебной бригады возможны прием нитроглицерина 1 таблетки (или изокета 1 дозы) под язык.
Острый период инфаркта миокарда начинается с момента образования очага некроза на миокарде и длится от 2 до 14 суток.
В этом периоде человек может не испытывать боли. Из-за образования участка некроза и воспаления тканей сердца повышается температура тела. У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление понижено или нормальное.
Первая помощь та же: незамедлительное обращение в скорую.
Подострый период сопровождается формированием рубцовой ткани, продолжается 4-8 недель. Для этого периода инфаркта миокарда не характерны боли в сердце и лихорадка.
Состояние больного нормализуется, АД и частота пульса постепенно приближаются к норме, ослабевают проявления сердечно-сосудистой недостаточности.
Постинфарктный период – все симптомы проходят, лабораторные показатели постепенно возвращаются к норме. Организм приспосабливается к последствиям изменений структуры сердечной мышцы.
Симптомы инфаркта миокарда при атипичных формах болезни:
Абдоминальная – симптомы маскируются под признаки заболеваний брюшной полости: боли и вздутие в животе, тошнота.Астматическая – у больного наблюдаются одышка, приступы удушья.Церебральная – проявления мозговых нарушений: головная боль, головокружение, спутанность сознания.Аритмическая – человек жалуется на учащенное сердцебиение или сбои в сердцебиении.Отечная форма – имеются выраженные периферические отеки мягких тканей.

1
Диагностика инфаркта в «МедикСити»
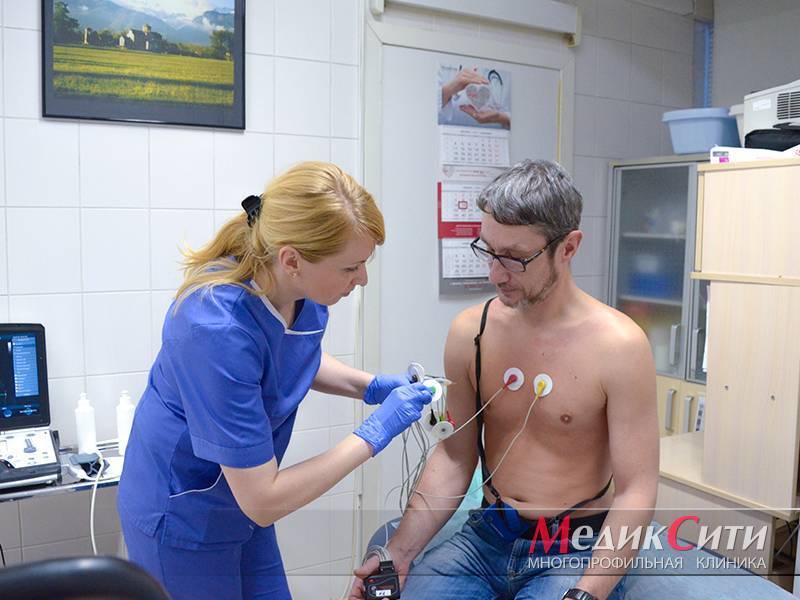
2
Диагностика инфаркта в «МедикСити»
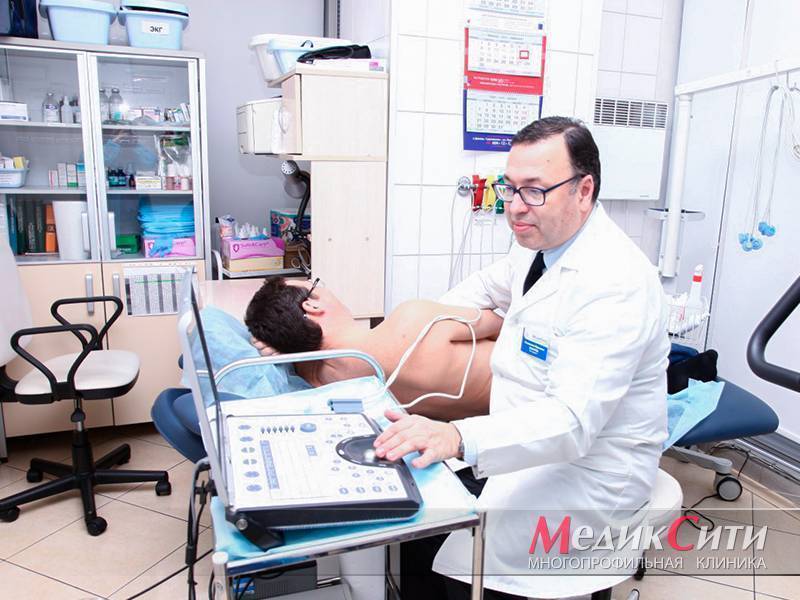
3
Диагностика инфаркта в «МедикСити»
Рекомендации врачей
Некоторые пациенты ошибочно считают, что коронарное стентирование может решить все их проблемы, связанные с работой сердечно-сосудистой системы. На самом деле это не так, ведь эта эффективная операция является лишь одним из вариантов симптоматической терапии. Если причиной стеноза сосудов стал атеросклероз, то стентирование поможет восстановить проходимость сосуда, но не избавит его от холестериновых отложений, которые могут стать преградой для тока крови в любом другом месте.
Жизнь пациента после стентирования коронарных артерий не может оставаться прежней, иначе не было бы смысла в такой достаточно серьезной операции. Нужно понимать, что после операции пациенту еще рано думать о полном выздоровлении. Это начало долгого пути. Восстановление кровотока в артериях сердца лишь облегчает его работу и снимает болезненные приступы стенокардии, при том что диагноз у пациента остается прежний. Ведь причина патологии не устранена, а значит болезнь может и далее прогрессировать, предполагая угрозу для жизни человека.
Пациент, перенесший операцию, должен осознать необходимость последующего лечения, которое включает как медикаментозную терапию, так и смену образа жизни. Лишь строго выполняя рекомендации врача можно остановить развитие болезни и подарить себе несколько лет жизни.