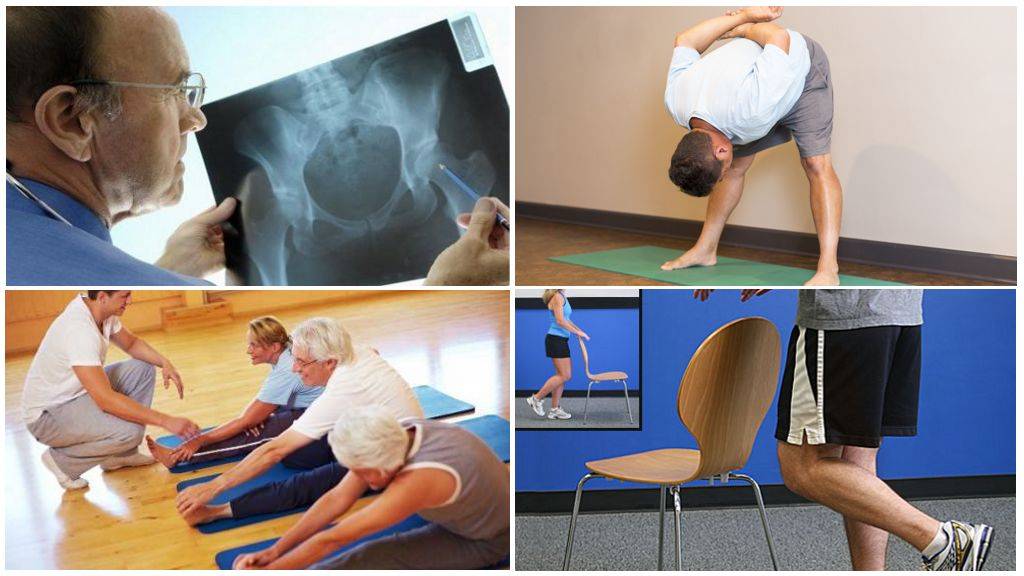
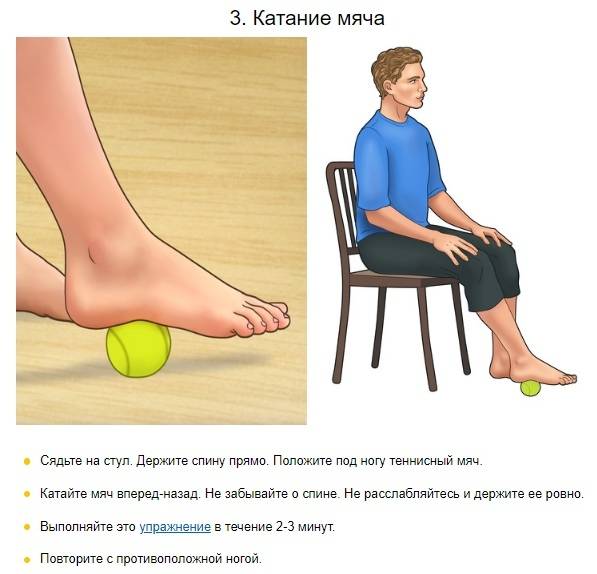
5 секретов восстановления хрящевой ткани
1. Восполните дефицит синовиальной жидкости.
С этой целью в рамках комплексного лечения артроза или остеоартроза стоит пройти курс внутрисуставных инъекций «Нолтрекс» или препарата на основе гиалуроновой кислоты. Эндопротез является заменителем синовиальной жидкости, поэтому с его появлением поверхности суставной сумки постепенно раздвинутся и перестанут тереться друг о друга. Синтетический Noltrex отличается гипоаллергенным характером, практически не имеет противопоказаний к введению и не распознается иммунными клетками организма, потому действует дольше, чем гиалуронат натрия.
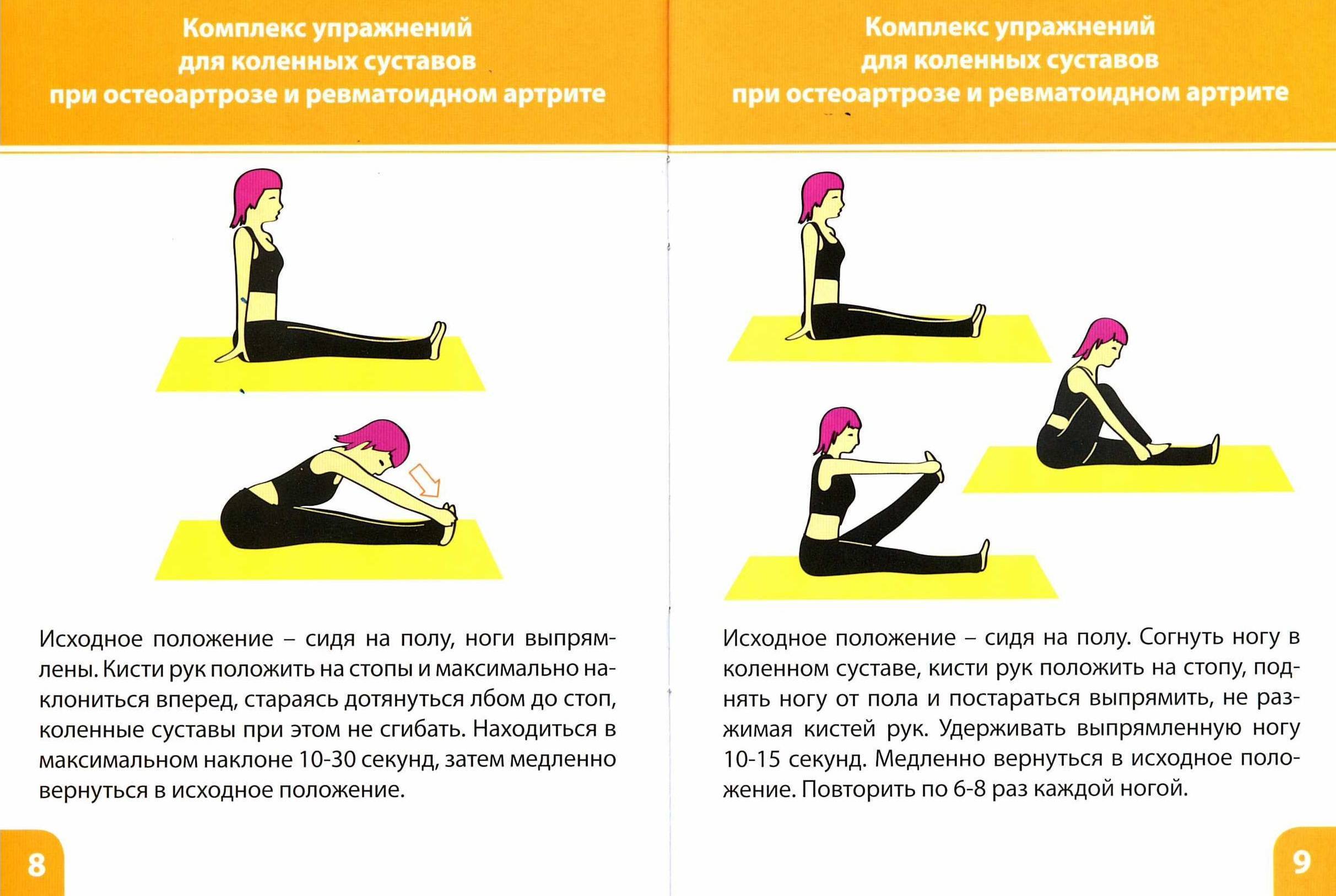
2. Подберите комплекс упражнений.
При адекватной физической активности смазывающие вещества в суставе выделяются и самостоятельно, однако на поздних стадиях лечения артроза этого недостаточно для полноценного функционирования колена. При комплексной терапии правильная лечебная физкультура поможет развить подвижность сустава после застойных явлений. С помощью специалиста можно подобрать пассивные упражнения, которые смогут выполнять люди разного возраста, с разными физическими данными, получая хороший результат.
Движение – жизнь, даже при артрозе коленного сустава
3. Наполните рацион правильными продуктами.
Для успешной борьбы с артрозом колена в меню должно быть достаточно источников кальция – молочных продуктов, мяса, наваристых бульонов. Вегетарианское меню – это прямой путь к ломкости суставов даже в молодом возрасте. А вот газированным напиткам, продуктам быстрого приготовления и слишком зажаренным – на столе у пациента с таким диагнозом не место! В идеале стоит придерживаться дробного питания – до 6 раз в день небольшими порциями.
Восстановить хрящевую ткань, будучи вегетарианцем, практически невозможно
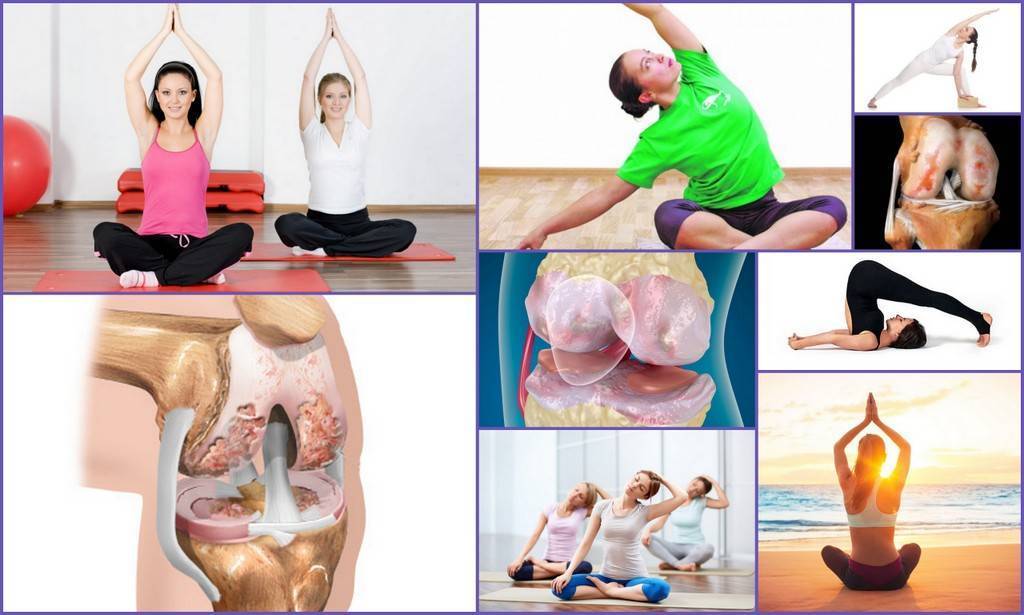
4. Займитесь йогой.
Во время лечения артроза или остеоартроза очень важно сохранять хорошее общее самочувствие, улучшать состояние и других суставов, поскольку болезнь может прогрессировать и на других участках тела – есть риск полиостеоартроза. С этой целью медики рекомендуют йогу – размеренные физические нагрузки, имеющие целенаправленное воздействие на проблемные места организма
Главное – уделять этому занятию время каждый день.
Освойте, например, такой утренний комплекс йоги для начинающих – продолжительностью до 20 минут:
5. Пейте хондропротекторы.
Лечащий врач пропишет препараты, содержащие хондроитин и глюкозамин. Их наносят местно, в виде геля или мази, а также принимают в форме таблеток. Действие лекарств направлено на восстановление хрящевой ткани, однако процесс этот длительный и дает результат только в комплексной схеме.
А вот самостоятельно назначать и принимать долгое время противовоспалительные и обезболивающие средства не стоит. Это лишь временная мера, которая не имеет ничего общего с истинным лечением артроза колена. Направляя все силы на борьбу с болезненной симптоматикой, вам совершенно точно не удастся восстановить хрящевую ткань в суставе и вернуть себе подвижность. Прислушивайтесь к рекомендациям лечащего врача, настраивайтесь на комплексную терапию – только так можно справиться с этим коварным заболеванием!
Как проходит медико-социальная экспертиза
Во время экспертизы комиссия внимательно изучает анамнез, жалобы, оценивает симптоматику. Человека просят продемонстрировать свою способность к самообслуживанию. Имеет значение также трудоспособность и уровень социальной адаптации. Если данных достаточно, человеку присваивается группа инвалидности.
Подтверждать ее необходимо с такой периодичностью:
- II и III группы – раз в год,
- I группа – раз в два года.
II и III группы инвалидности по артрозу подтверждаются каждый год на комиссии
При каких признаках присваивается I, II и III группы инвалидности
III группа
III группа предполагает умеренную или незначительную ограниченность подвижности в пораженном суставе. Человек способен ходить, хоть и медленнее, чем обычно, с частыми остановками на отдых.
Чаще всего эту группу инвалидности присваивают:
- при артрозе голеностопа или колена II степени;
- при остеоартрозе – одновременном поражении двух и более суставов;
- если артроз сочетается в анамнезе с другими болезнями опорно-двигательного аппарата, например с остеохондрозом.
Артроз голеностопного сустава II степени – повод отправляться на медико-социальную экспертизу
II группа
Если человек еще может самостоятельно передвигаться, но уже нуждается в постоянной помощи со стороны, то есть движения в суставе частично присутствуют, можно получить II группу. Чаще всего это происходит:
- если артроз колена перешел в III стадию;
- при анкилозе крупных суставов;
- если длина больной конечности уменьшилась на 7 см или больше.
I группа
Присваивается при полной утрате подвижности в суставе, когда человек полностью теряет способность к передвижению и практически не может себя обслуживать. Так происходит в основном:
при последних стадиях артроза тазобедренного сустава, колена или голеностопа.
III стадия артроза тазобедренного сустава – это наверняка первая группа инвалидности
Никакое пособие по инвалидности не заменит радости от привычной жизни, наполненной движениями. Поэтому задача каждого – не допустить прогрессирования этого неизлечимого недуга и взять под контроль его протекание. Сделать это можно разными способами, например, регулярно проходить курс внутрисуставных инъекций заменителя синовиальной жидкости «Нолтрекс».
Жидкий эндопротез будет восстанавливать вязкость и нужный объем жидкости в суставе, а значит, на определенный период – от 9 до 24 месяцев – человек сможет вернуться к привычной жизни. На это время восстановится работоспособность, сустав вернет себе былую подвижность, а когда действие препарата закончится, курс можно пройти снова, чтобы не возвращаться даже к мыслям об инвалидности.
Анализы и диагностика
Диагностикой артроза занимается врач-ортопед. Он проводит подробный опрос пациента для выявления жалоб и анамнеза. Врач подробно расспрашивает о времени появления первых признаков и скорости их развития, перенесенных травмах и болезнях, наличии подобных проблем у родственников.
Общий анализ крови позволяет выявить воспалительный процесс, который нередко сопровождает артроз.
Основным методом диагностики является рентгенография. На снимке хорошо визуализируются следующие признаки:
- сужение суставной щели;
- изменение контуров соприкасающихся костей;
- нарушенная структура кости в пораженной зоне;
- костные разрастания (остеофиты);
- искривление оси конечности или пальца;
- подвывих сустава.
Для более детальной диагностики могут быть назначены:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- УЗИ сустава;
- артроскопия (внутреннее исследование суставной полости с помощью камеры, введенной через небольшой прокол);
- сцинтиграфия (оценка состояния костей и обмена веществ в них с помощью введения радиофармацевтических препаратов).
При подозрении на вторичный характер заболевания назначаются соответствующие анализы и консультации узких специалистов.
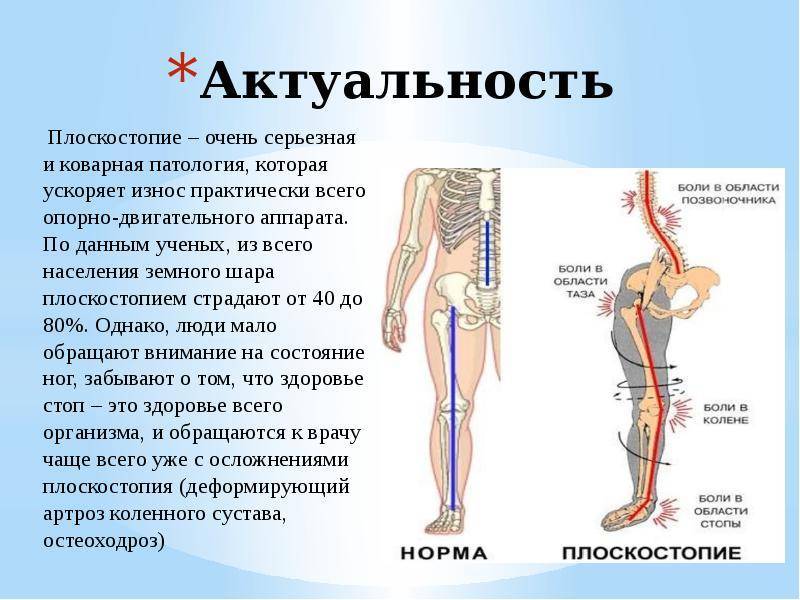
Почему эта проблема более актуальна для женщин
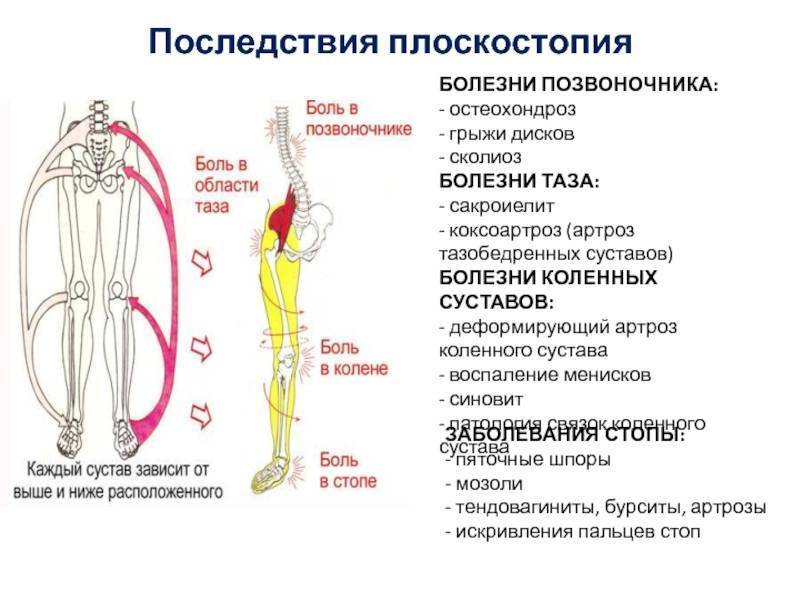
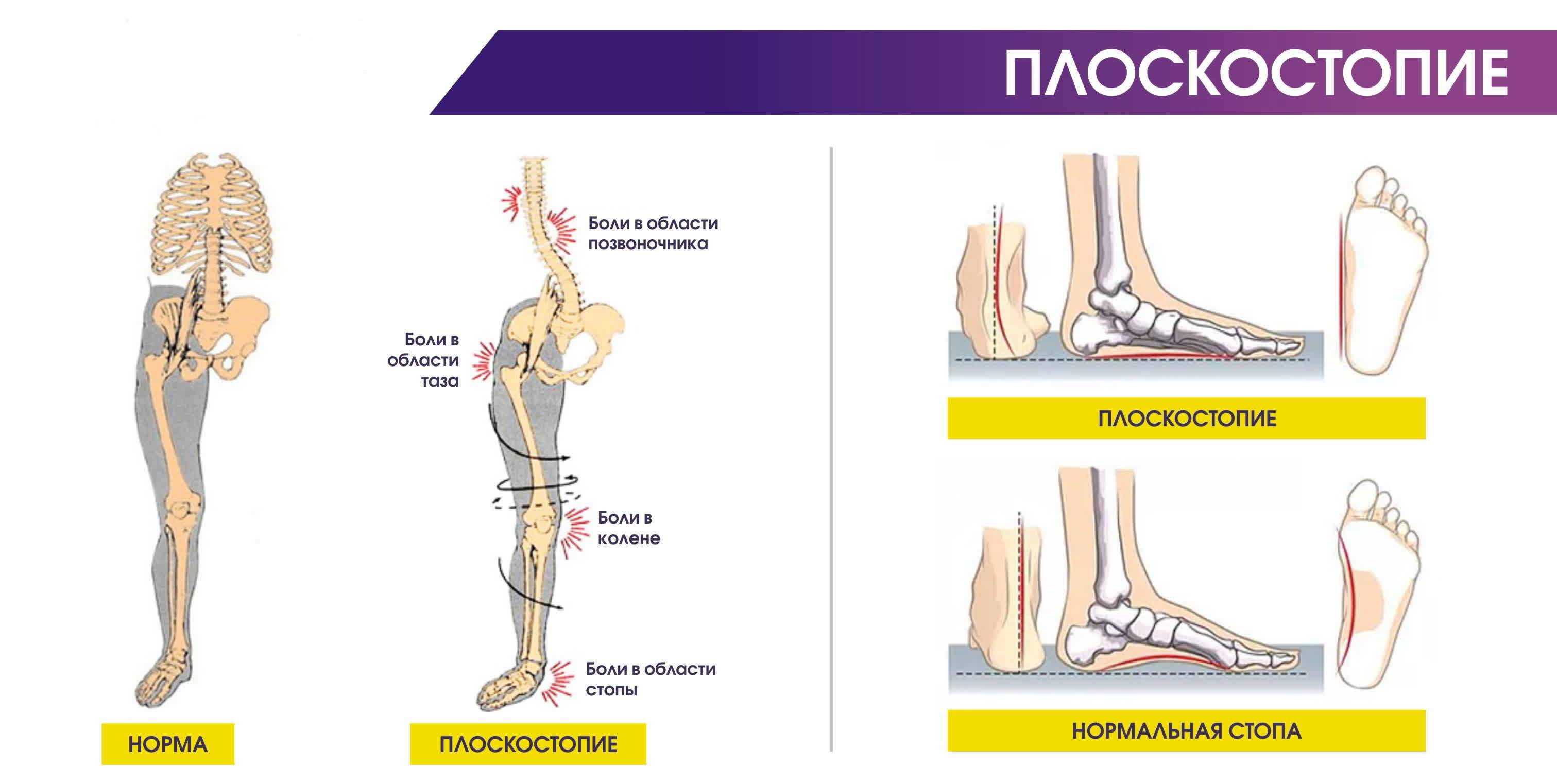
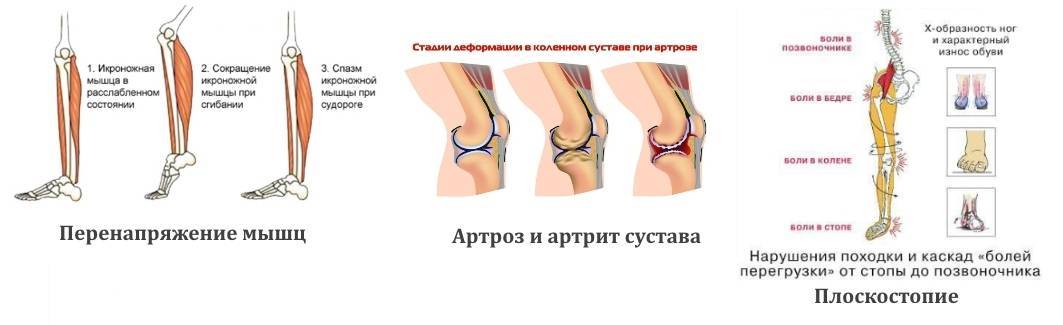
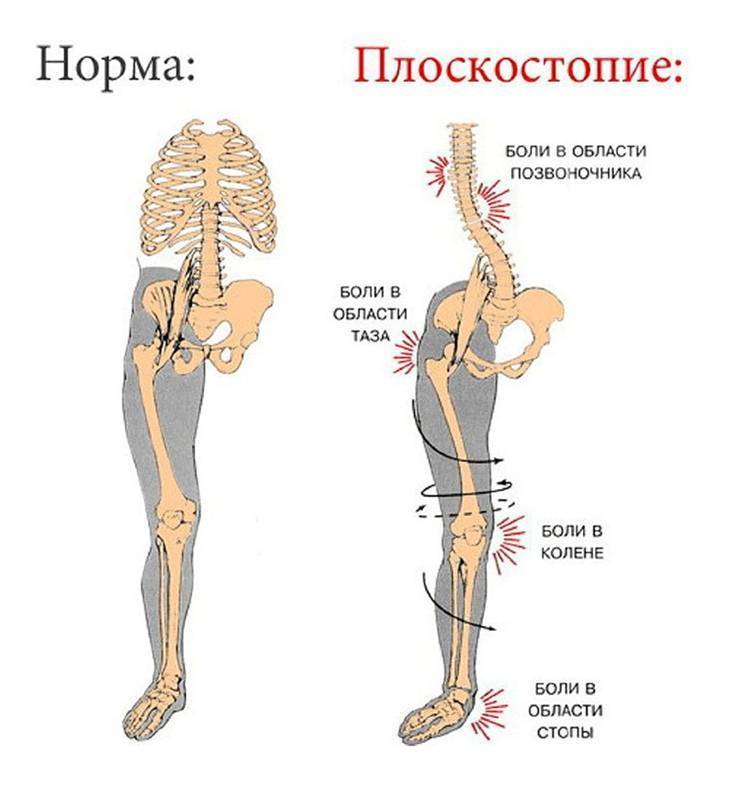
Чаще всего артроз колена и плоскостопие диагностируют одновременно у женщин. Причина – ношение узкой обуви на высоких каблуках. Туфли сдавливают пальцы ног, сокращают проходимость кровеносных сосудов. Возникает дефицит витаминов и микроэлементов. Хрящ начинает деформироваться и не восстанавливается до первоначальной формы. Следующий шаг – лечение остеоартроза.
Женщины больше подвержены артрозу вместе с плоскостопием, поскольку эндокринные изменения в женском организме происходят чаще и интенсивнее, чем в мужском. Особенно остро стоит эта проблема в период климакса.
Женщины более подвержены артрозу и плоскостопию
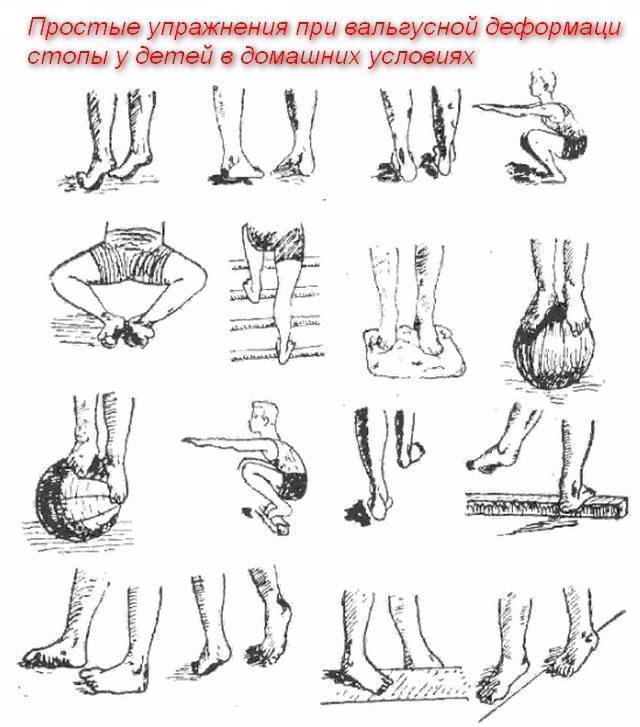
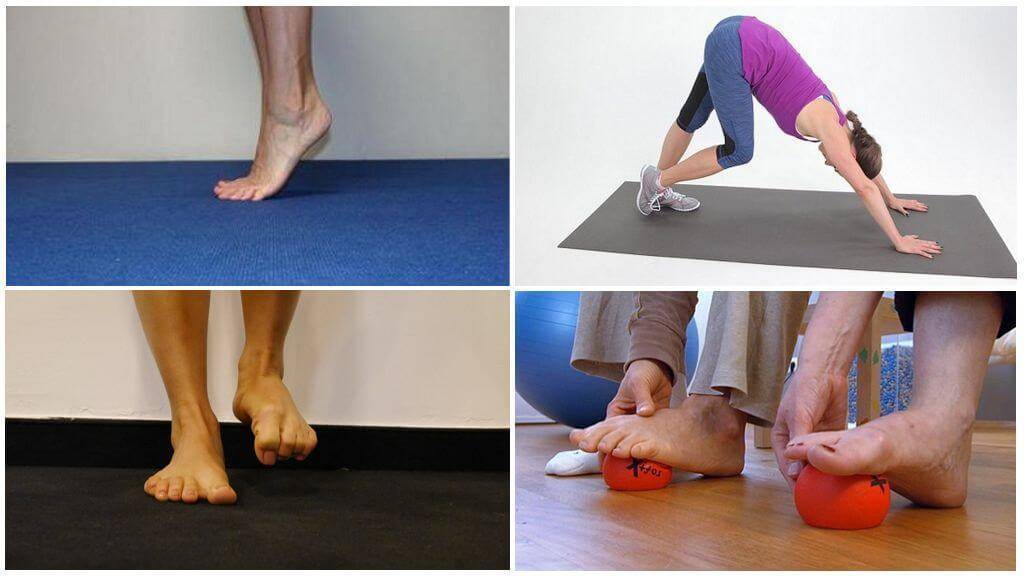
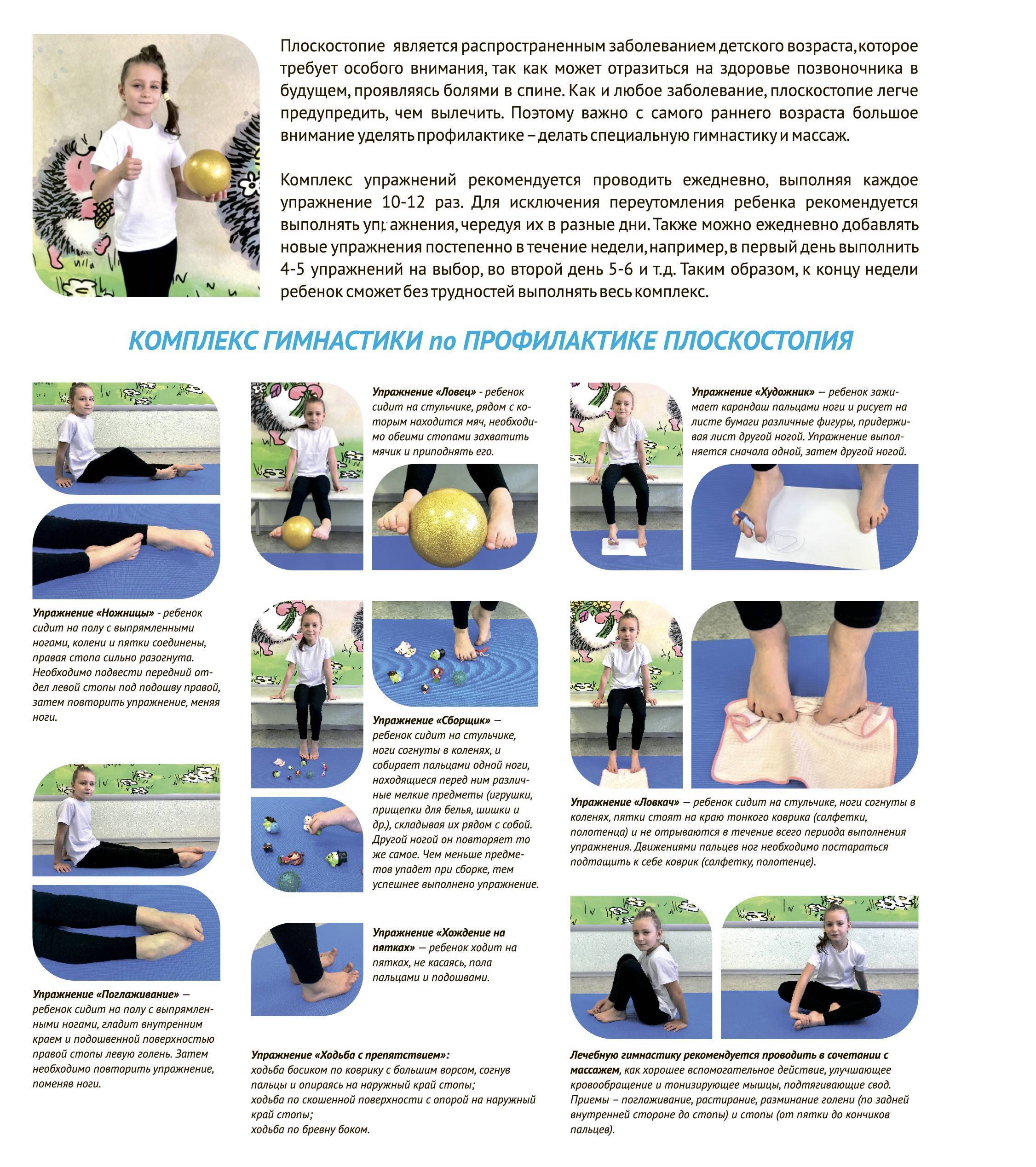
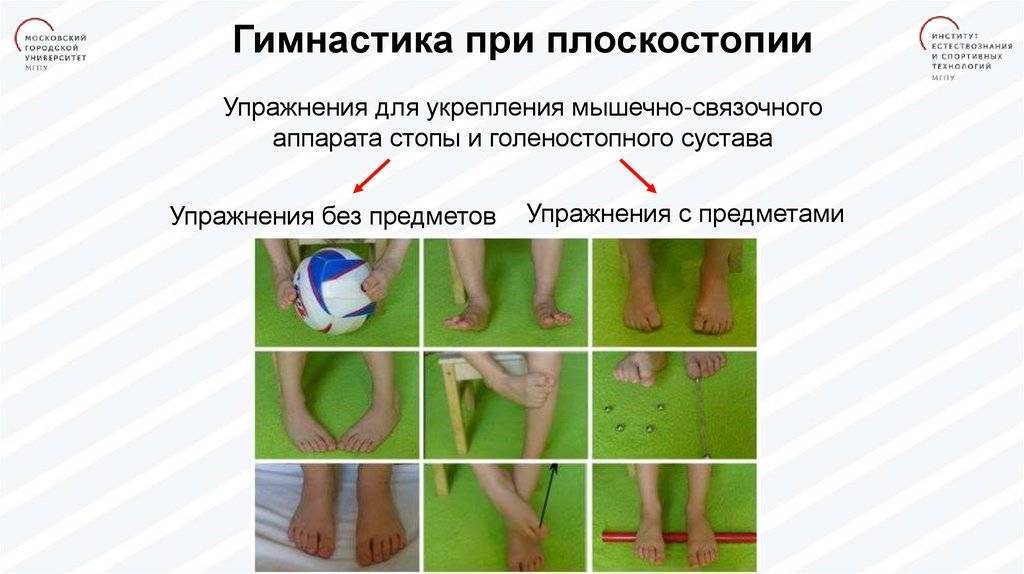
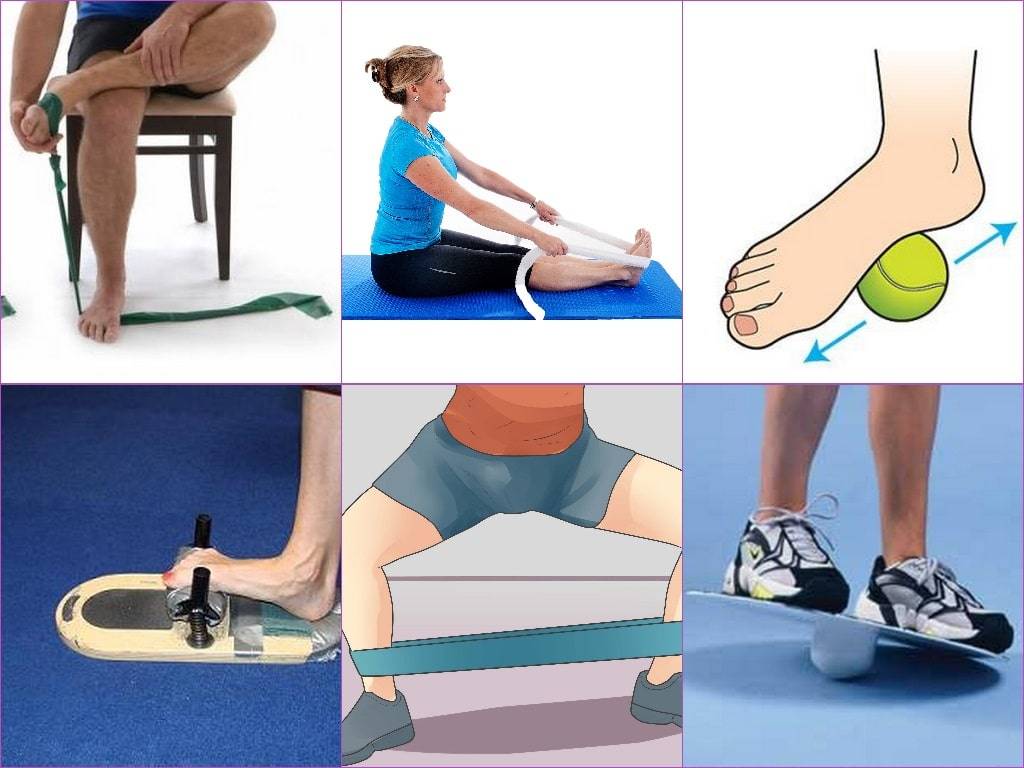
7 упражнений для укрепления стоп
Для выполнения этого простого комплекса достаточно десяти минут. Если вы активно занимаетесь спортом, например бегаете ежедневно, выполняйте 3-4 упражнения из ниже описанных. Если ваша физическая активность средняя, выполняйте весь комплекс 2-3 раза в неделю. Это станет отличной профилактикой артроза суставов нижних конечностей, а не только голеностопного.
№ 1. Вытягивание стоп на себя и от себя.
В положении сидя на полу вытяните прямые ноги перед собой. Большой палец, мизинец и пятка должны находиться во время натягивания стопы в одной плоскости, иначе укрепить мышцы не удастся. Плавно натягивайте стопу от себя, чтобы пальцы ног были максимально длинными, а не подкручивались под свод стопы. Повторите 10 раз.
№ 2. Вращение стопами.
В таком же положении вращайте стопами вовнутрь так, чтобы косточками больших пальцев прикасаться к полу. Выполните 10 вращений. Затем вращайте стопы по направлению наружу, стремясь прикоснуться к полу внешней стороной мизинца.
Вытягивание и вращение стоп хорошо укрепляет связки голеностопа
№ 3. Сидение на коленях.
В положении на коленях сядьте на пятки. Постарайтесь соединить косточки большого пальца и пятки обеих ног, зафиксируйтесь и посидите в таком положении минуту.
№ 4. Перекатывание.
Сядьте и согните колени, подтяните стопы к себе максимально близко. Соедините стопы и «раскройте» колени в разные стороны. В таком положении наклоните корпус вперед и поднимите таз над полом, задержавшись на некоторое время. Если возникнут сложности, обопритесь предварительно руками о пол. Перекатываться можно не только вперед-назад, но и влево-вправо, но боковые движения требуют больших усилий и физической подготовки.
Натренированные стопы реже травмируются
№ 5. Волнообразные движения стоп.
В положении сидя на полу вытяните ноги перед собой. Двигайте стопами волнообразно в такой последовательности: плюснофаланговый сустав большого пальца вниз – все пальцы вниз и вперед – пальцы вверх – вся стопа на себя. Если будете практиковать это упражнение регулярно по 15 раз для каждой ноги, быстро восстановите гибкость стоп.
№ 6. Подтягивание полотенца пальцами ног.
Встаньте на ближний край расстеленного на полу полотенца. Попытайтесь подгрести его под себя пальцами ног, не отрывая пяток от пола. Разложите обратно и повторите попытку еще несколько раз.
Есть и другие интересные способы позаботиться о суставах голеностопа. Не менее полезно подбирать пальцами ног мелкие предметы с пола, а также массажировать стопы подручными средствами, например катать ими скалку, бутылку или маленький мячик. Эффект получается примерно такой же, как и от этого упражнения.
Укрепить стопу можно, например, с помощью такого комплекса упражнений:
№ 7. Подъемы и спуски на пальцах.
Поднимитесь на носки максимально высоко, удерживайте пятку на весу, согните ноги в коленях и подайте пятки вперед. Теперь поставьте пятки на пол и выпрямите ноги. Следите, чтобы колени и щиколотки не выпадали наружу и не подворачивались вовнутрь. Выполнять это упражнение можно на ровной поверхности, но более эффективно – на ступеньках.
Безусловно, этот комплекс не дает гарантии того, что у вас никогда не будет артроза голеностопного сустава или коленного. Но крепкие связки стопы снижают риски травмирования нижних конечностей. Так почему бы ни взять на вооружение эти упражнения, особенно если вы занимаетесь спортом и каждый день рискуете?
Цели массажа
Консервативное лечение артроза голеностопного сустава имеет ограниченные возможности. Оно не особенно сказывается на течении болезни. Массаж является одним из элементов консервативной терапии, причем далеко не самым основным.
Цели применения:
уменьшение отечности;
снижение болевых ощущений.
Массаж помогает уменьшить симптоматику начальных стадий артроза. Но не стоит ожидать, что даже регулярные и постоянные сеансы массажа смогут вылечить артроз, обеспечить долговременное улучшение состояния пациента или хотя бы замедлить прогрессирование болезни. На клиническое течение артроза голеностопа массаж не оказывает никакого влияния.
Помимо массажа, используются и другие консервативные мероприятия:
назначение препаратов: нестероидные противовоспалительные средства, хондропротекторы;
ортопедическая обувь, перераспределяющая нагрузку на суставы при ходьбе;
физиотерапия – работает за счет тех же механизмов, что и массаж;
лечебная физкультура, направленная на укрепление мышц конечности, разгрузку сустава и улучшение кровообращения в нём.
Лечение
У некоторых пациентов с плоскостопием происходит адаптация к изменению свода стопы и в таких случаях лечение не требуется.
Боль в ноге, которая вызвана плоскостопием, может значительно минимизирована за счет хорошо подогнанной обуви.
Готовые ортопедические стельки или изготовленные индивидуально могут в значительной степени компенсировать опускание свода стопы, и позволяют уменьшить как нагрузку на стопу, так и уменьшить нарушения биомеханики движений.
Пациенты с тендинитом сухожилия задней большеберцовой мышцы могут испытывать улучшение при ношении ортопедических вставок, которые позволяют уменьшить нагрузку на сухожилие.
Ношение ортезов для лодыжки помогает пациентом с тендинитом добиться уменьшения воспалительного процесса в сухожилии.
Уменьшение нагрузки на стопу также позволяет снизить проявления дискомфорта в стопе.
При разрыве сухожилия или при артрите возможно сочетание применения НПВС и ортопедических стелек, но если консервативное лечение не эффективно, то в таких случаях может потребоваться оперативное лечение.
При наличии врожденных аномалий развития стопы хирургическое лечение может быть также назначено, особенно если есть срастание костей стопы.
Снижение веса при ожирении позволяет уменьшить нагрузку на стопу и значительно снизить болевые проявления.
Как правило, при плоскостопие, обусловленном дегенеративными изменениями, оперативное лечение не требуется, но если есть выраженный болевой синдром, то возможно проведение хирургических операций – артродез, удаление костных разрастаний, изменение формы кости (остеотомия), очищение сухожилий от оболочек (синовэктомия), пластика сухожилий с использованием аутотрансплантатов, реконструктивные операции на костной ткани.
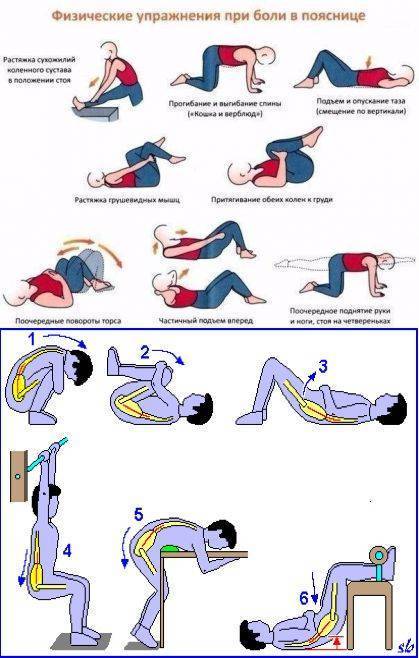
Как лечить скованность суставов
Для устранения скованности суставов важно устранить первопричину – основное заболевание. Симптоматическое лечение заключается в приеме безрецептурных противовоспалительных препаратов, лечебной гимнастике и растяжках, физиопроцедурах и теплых ванночках
Также может понадобиться ношение специальных бандажей для поддержки гипермобильных суставов, ослабленного связочно-мышечного аппарата. В терапевтических целях рекомендована ежедневная пешая ходьба в течение 40 минут – это помогает поддерживать здоровый метаболизм.
Если скованность сопровождается болями, рекомендован прием анальгетиков.
Хирургическое лечение показано для устранения травм и контрактур, а также при сращении суставных поверхностей или разрастании остеофитов. В запущенных случаях проводится эндопротезирование (полная замена сустава).
Физиотерапевтическое лечение скованности в суставах
Физиотерапевтические методики подбираются в соответствии с состоянием пациента. Все они допустимы в состоянии ремиссии, но только часть из них (например, электрофорез) можно применять при обострении болезни.
Для устранения скованности и сопутствующих болей в суставах применяется:
- ударно-волновая терапия (УВТ);
- тракция (вытяжение сустава);
- электромиостимуляция;
- лазеротерапия;
- магнитотерапия;
- лекарственный и простой электрофорез;
- иглорефлексотерапия;
- гирудотерапия;
- грязевые, озокеритовые, парафиновые, бальнеологические ванночки/аппликации.
Ежедневная разминка при скованности в суставах
Лечебная гимнастика при скованности в суставах проводится ежедневно – это обязательное условие. Разминка нужна для:
- укрепления мышц (они снизят нагрузку на сустав и соединительную ткань);
- улучшения обмена веществ;
- реабилитации после травмы.
Комплекс упражнений подбирается индивидуально, в зависимости от причин и лечения скованности в суставах, локализации проблемы и стадии патологии.
Стандартные упражнения для всего тела включают:
- потягивания;
- скручивания для позвоночника;
- наклоны;
- статические упражнения для шеи;
- махи ногами;
- повороты таза и другие.
Гимнастику лучше разбить на 3-6 подходов по 10-15 минут в течение дня.
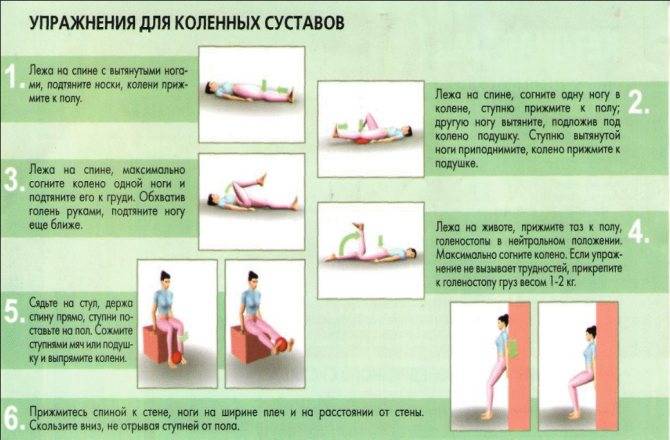
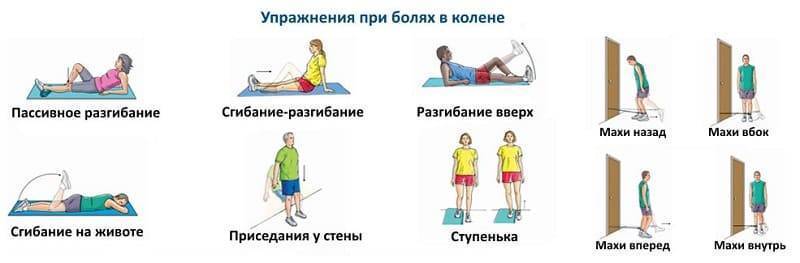
Лечение артроза коленного сустава
Все методы лечения артроза коленного сустава можно разделить на три группы:
- медикаментозные;
- физиотерапевтические;
- хирургические.
При выявлении у пациента заболевания 1-2 стадии используется комплекс препаратов и физиотерапии, если же поражение стало обширным, приоритет остается за хирургией.
Медикаментозное лечение
Грамотное назначение лекарственных препаратов позволяет снять болевые ощущения, остановить воспалительный процесс при его наличии, а также остановить или, хотя бы, замедлить разрушение хрящевой ткани. Для этого используются следующие группы средств:
- противовоспалительные (ибупрофен, кетопрофен, диклофенак, а также их производные): снимают воспаление и обезболиваются сустав;
- гормональные (кортикостероиды): назначаются при неэффективности противовоспалительных препаратов;
- спазмолитики (мидокалм и аналоги): помогают избавиться от спазма мышц и облегчить состояние пациента;
- хондропротекторы (глюкозамин, хондроитин и их сочетания) стимулируют процессы регенерации хрящевой ткани;
- препараты для улучшения микроциркуляции (никотиновая кислота, циннаризин, пентоксифиллин): улучшают снабжение сустава кислородом и питательными веществами.
В зависимости от ситуации, используются таблетированные, инъекционные и местные формы лекарств, допускается внутрисуставное введение. Подбором препаратов, их дозировки и кратности приема занимается только врач. При бесконтрольном использовании многие средства способны ухудшить состояние сустава, а также вызвать неприятные побочные эффекты.
Физиотерапия
Физиотерапевтические методики используются для улучшения кровообращения в области сустава, увеличения подвижности, а также усиления действия лекарственных средств. Врач может назначить:
- ударно-волновую терапию: ультразвук особой частоты, способствует устранению остеофитов;
- магнитотерапию: воздействие магнитным полем, стимулирующее обмен веществ и процессы регенерации;
- лазеротерапию: глубокое прогревание тканей лазерным лучом;
- электротерапию (миостимуляцию): воздействие на мышцы слабым электрическим током;
- электро- или фонофорез: введение лекарственных препаратов (хондропротекторов или анальгетиков) с помощью электрического тока или ультразвука;
- озонтотерапию: введение смеси газов в суставную полость.
По индивидуальным показаниям назначается также лечебная физкультура и массаж.
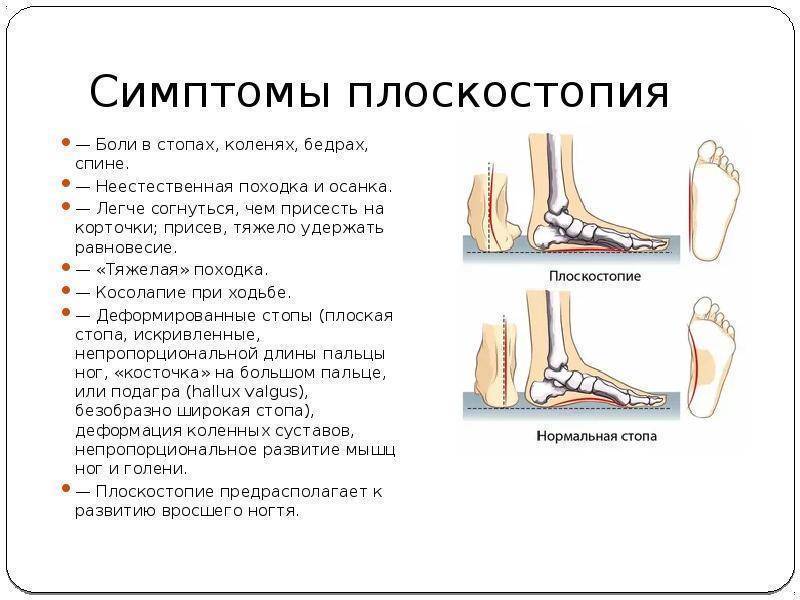
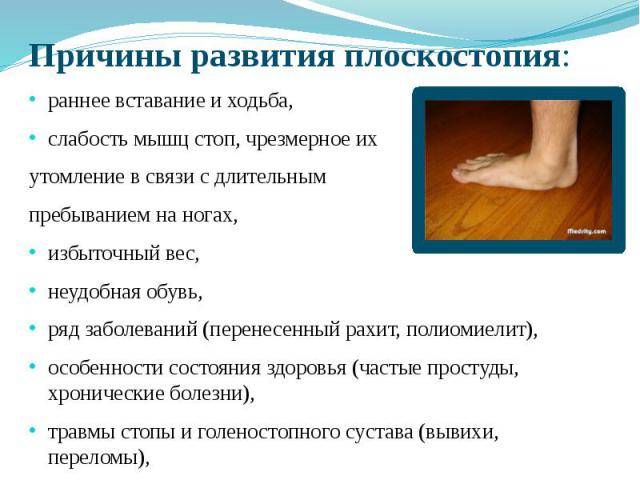
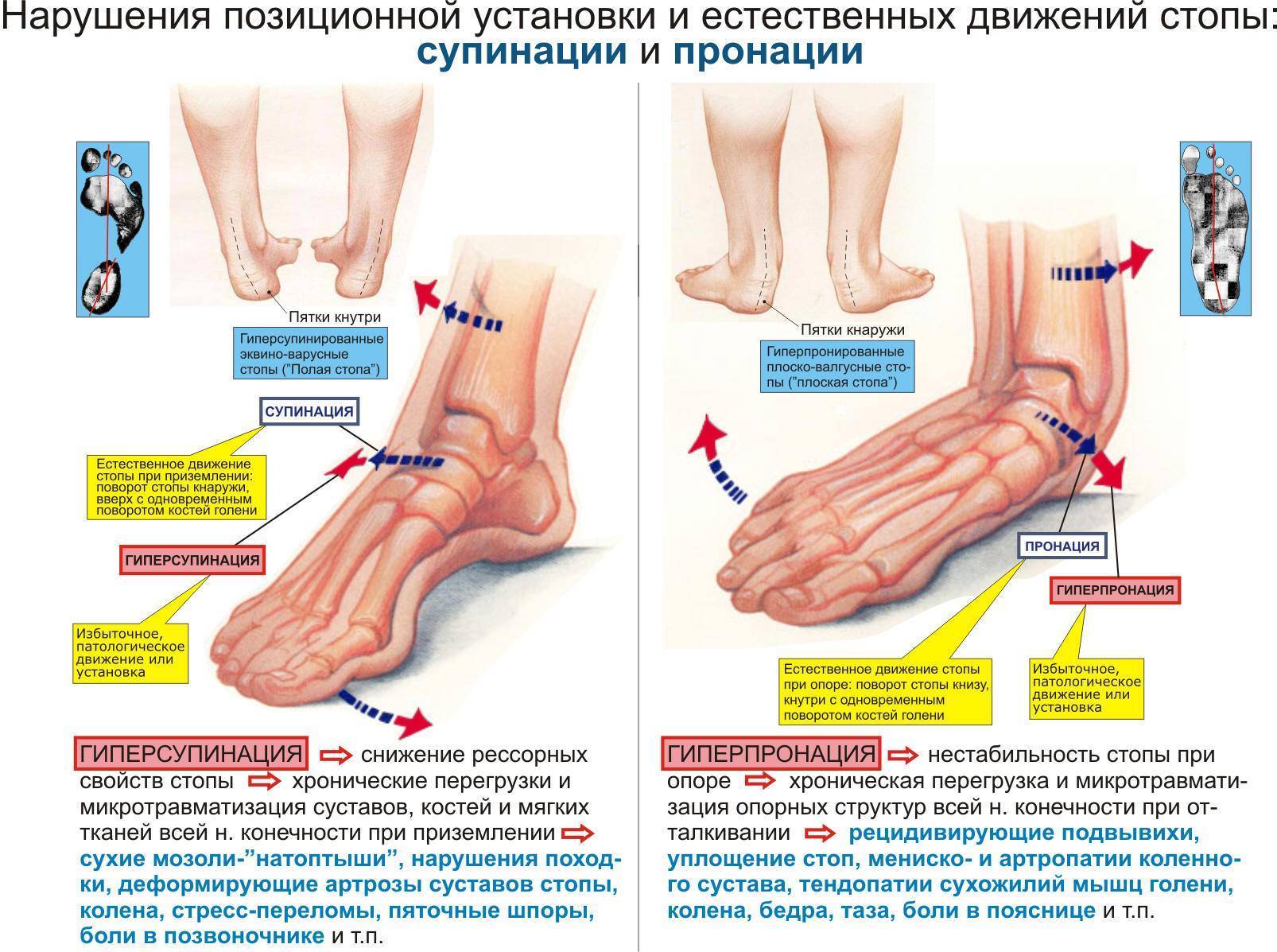
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
- травмы или повреждения сухожилия задней большеберцовой мышцы;
- генетическое наследование: плоскостопие может передаваться по наследству от родителей детям;
- проблемы с иннервацией: некоторые состояния, например, расщелина позвоночника, церебральный паралич или мышечная дистрофия, могут вызывать плоскостопие;
- врожденные нарушения: плоскостопие может возникнуть из-за аномалии, присутствующей во время рождения;
- неудобную обувь: ношение узкой или маленькой, жесткой обуви, высоких каблуков в течение длительного времени может вызвать плоскостопие;
- артрит или другие заболевания скелета.
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
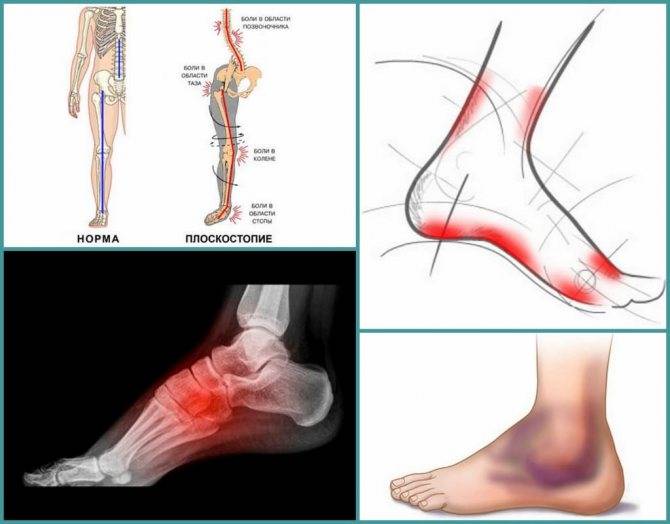
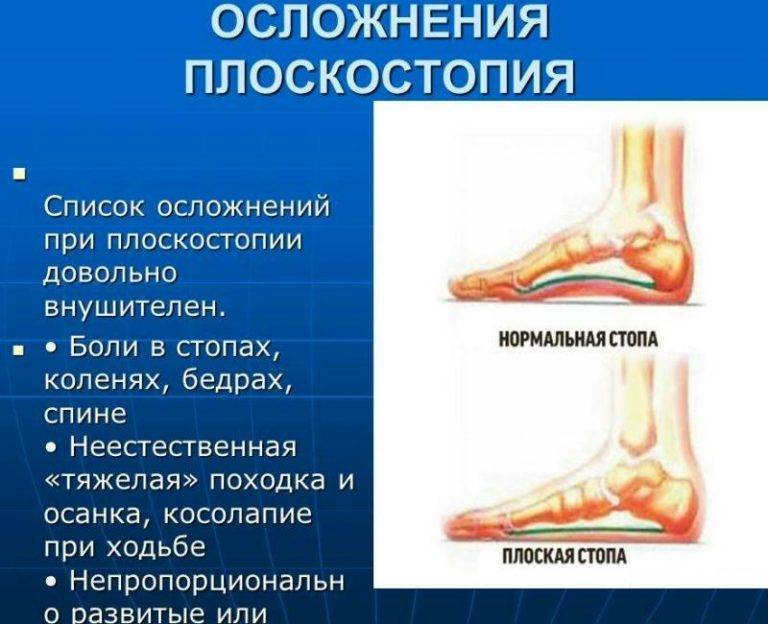
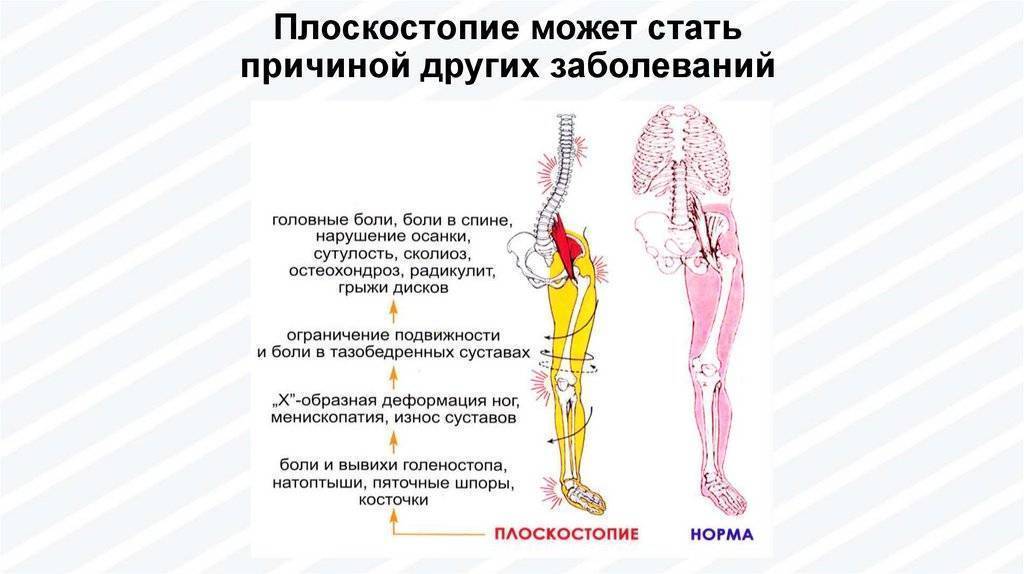
Осложнения при отсутствии лечения артроза ступней
При игнорировании лечения артроза стопы, а также без своевременного вмешательства в прогрессирующий процесс поражения суставов стопы, заболевание довольно быстро развивается. В конечном счете, это провоцирует полное разрушение хрящевых тканей и возникновение воспалительных процессов в мышечном корсете. Данные внутренние процессы выражаются не только сильными болями в области ступней, но и полной деформацией, а также разрастанием костных тканей в суставе. Таким образом, стопа утрачивает возможность движения и больной артрозом стопы не может передвигаться самостоятельно. Происходит усугубление психологического состояния, вызванного дискомфортом пациента от своей неполноценности.
Питание при скованности суставов
При скованности суставов больным рекомендована питательная диета с дробными приемами пищи (порядка 4-6 в день). Калорийность меню рассчитывается исходя из веса, возраста, метаболических особенностей и уровня физической активности пациентов.
При этом из рациона стоит исключить:
- быстрые углеводы;
- копченые, соленые, острые блюда, маринады;
- процессированное мясо (колбасные изделия, полуфабрикаты);
- алкоголь.
Кофе стоит потреблять умеренно, избегать декофеинизированных марок и 3 в 1.
Стоит есть больше свежих овощей и фруктов, богатых витамином С, яиц, молокопродуктов, мяса, морской или северной рыбы, орехов. При подагрическом артрите потребление мясных продуктов необходимо ограничить, а алкоголь – полностью убрать из рациона.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
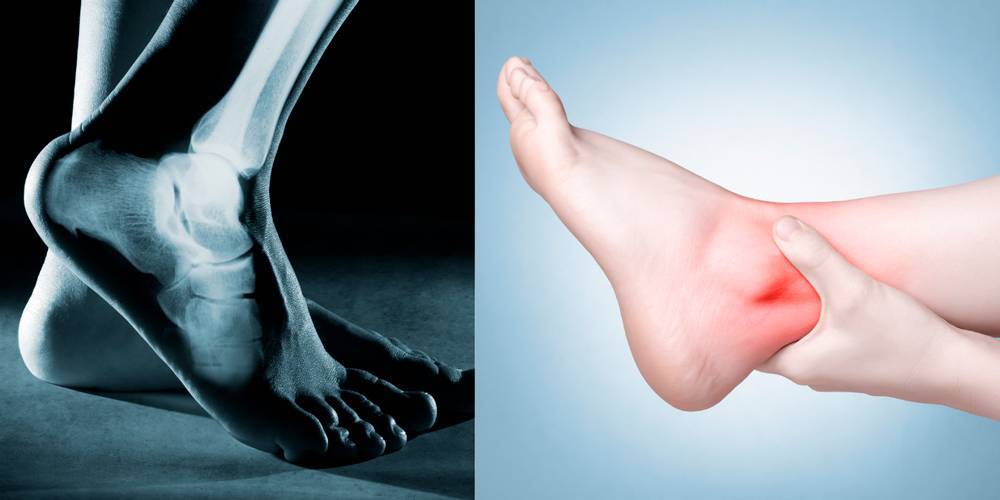 Артриты стопы и голеностопа начинаются постепенно, незаметно
Артриты стопы и голеностопа начинаются постепенно, незаметно
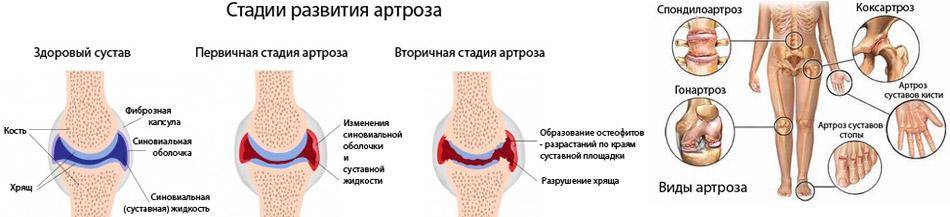
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
- Ранняя – воспаление. Отекает синовиальная оболочка, в суставной полости появляется воспалительный экссудат. Боли умеренные отечность и покраснение отсутствуют или выражены незначительно.
- Явная – воспалительно-пролиферативный процесс. Синовиальная оболочка увеличивается в объеме, на хряще появляются эрозии, в суставной полости разрастаются мягкие грануляции соединительной ткани (процесс пролиферации – разрастания). Усиливается воспалительный процесс. Внешне это проявляется усилением отеков, покраснения и болей.
- Прогрессирующая – мягкий анкилоз. Хрящ разрушается, мягкие грануляции превращаются в плотную соединительную ткань, разрастающуюся в полости сустава. Появляются костные разрастания. Сустав постепенно теряет свою подвижность. Боли, отечность и покраснения продолжают беспокоить постоянно или на фоне обострений.
- Запущенная – полная неподвижность (костный анкилоз). Хрящевой ткани нет, костные разрастания соединяют суставные поверхности голеностопа, что исключает движения в голеностопе и стопе (анкилоз голеностопа). Боли постоянные, развивается артрит стопы с ограничением ее функции.
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
- гнойные процессы – абсцессы, флегмоны, сепсис;
- подвывихи и вывихи голеностопа;
- развитие артрита стопы;
- неподвижность голеностопа и невозможность передвигаться без вспомогательных приспособлений.
Как правильно мерять обувь перед покупкой
- Покупать обувь желательно во второй половине дня, так как к вечеру появляется слабость в ногах, и они слегка отекают. Если примерять утром, вполне возможно, что на следующий день ботинки или туфли окажутся малы.
- Обувь нужно не только мерять, но и внимательно осматривать на предмет наличия внутренних швов, которые могут травмировать кожу.
- Подошва должна быть мягкой и гибкой. Толстая и жесткая – ограничит работу мышц стопы, создаст ненужное напряжение в ногах, что при лечении остеоартроза коленного сустава и тем более голеностопного недопустимо.
- Во время ходьбы большой палец должен чуть касаться носка обуви, но не упираться в него.
- Отдайте предпочтение модели со встроенным супинатором – стелькой или полустелькой, которые поддерживают нормальный свод стопы и не допускают развития плоскостопия.
Как правильно выбирать обувь в магазине? На что обращать внимание, чтобы не прогадать?
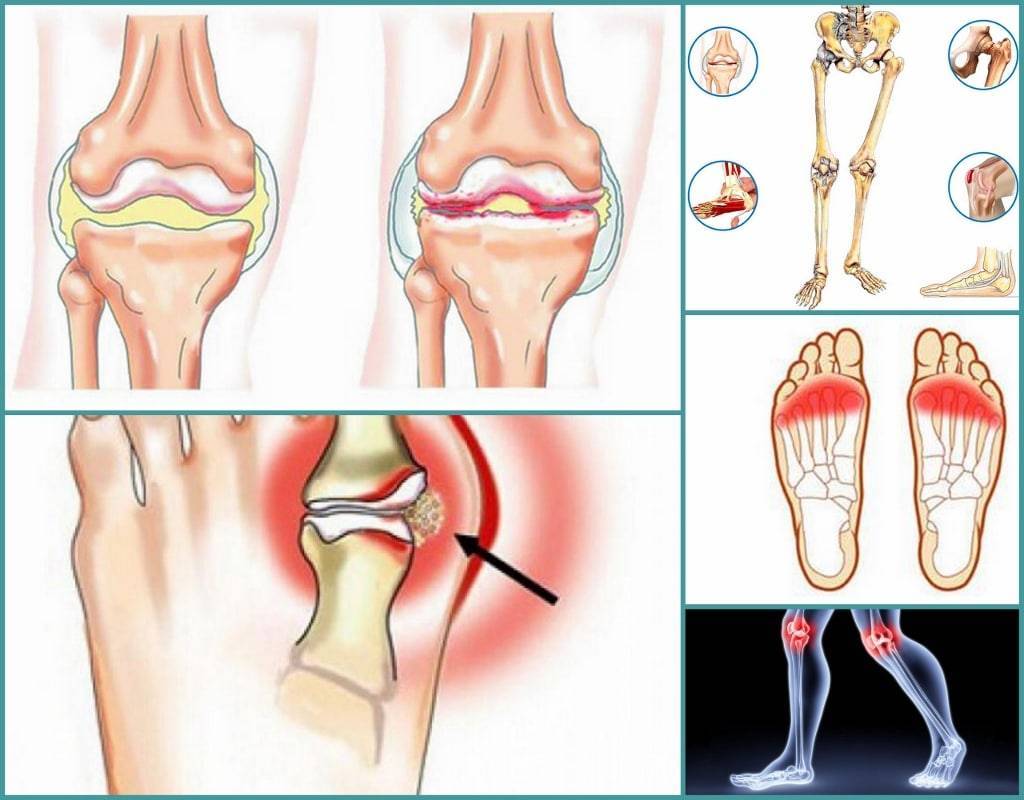
Симптомы остеоартроза
Патологические изменения при остеоартрозе у спортсменов могут возникать в любых суставах – плеча (омартроз), колена (гонартроз), бедра (коксартроз), кисти, локтя. Однако в первую очередь будут поражаться ткани, на которые приходится максимальная перегрузка.
Патологические изменения могут возникать в любом суставе, однако в первую очередь будут поражаться суставы, на которые приходится максимальная перегрузка.
К основным клиническим проявлениям остеоартроза на начальных стадиях у спортсменов относят:
- внезапная выраженная боль в суставе при нагрузке, усиливающаяся при нагрузке и стихающая в покое;
- скованность пораженных суставов по утрам;
- хруст при движениях.
По мере прогрессирования дегенеративных процессов возникают более выраженные симптомы:
- ограничение подвижности пораженного сустава;
- острая боль, из-за которой становится невозможно выполнять даже незначительные движения в суставе;
- увеличение размеров сустава за счет сильного отека.
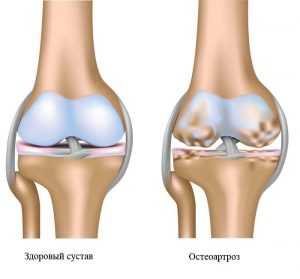 В итоге, происходит полное разрушение хрящевой ткани, боли становятся нестерпимыми, а подвижность в суставе полностью утрачивается.
В итоге, происходит полное разрушение хрящевой ткани, боли становятся нестерпимыми, а подвижность в суставе полностью утрачивается.
Профилактика артроза
Профилактика артроза, как это ни банально, заключается в здоровом образе жизни. По возможности, старайтесь бывать на свежем воздухе, двигаться, ходить босиком по песку, зеленой траве, и просто земле. Такая ходьба улучшает работу мышц и увеличивает кровообращение в стопах.
Использование лечебной физкультуры с различными взмахами рук и ног, поворотами, наклонами даст посильную поддержку вашим суставам.
Часто пациенты спрашивают, возможно ли народное лечение артроза? Да, народные средства могут помочь на начальных стадиях заболевания, снизить боль и улучшить общее состояние больного. Но оно не заменяет выполнения предписаний вашего лечащего врача.