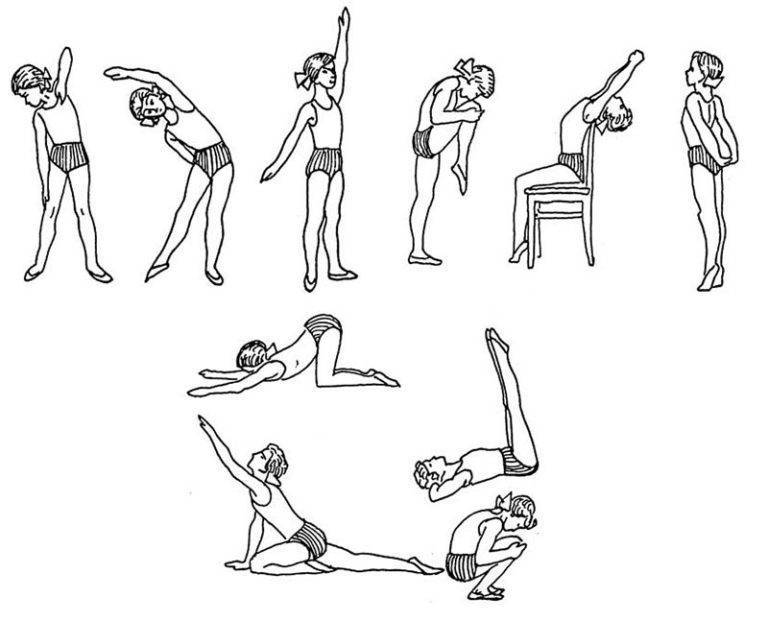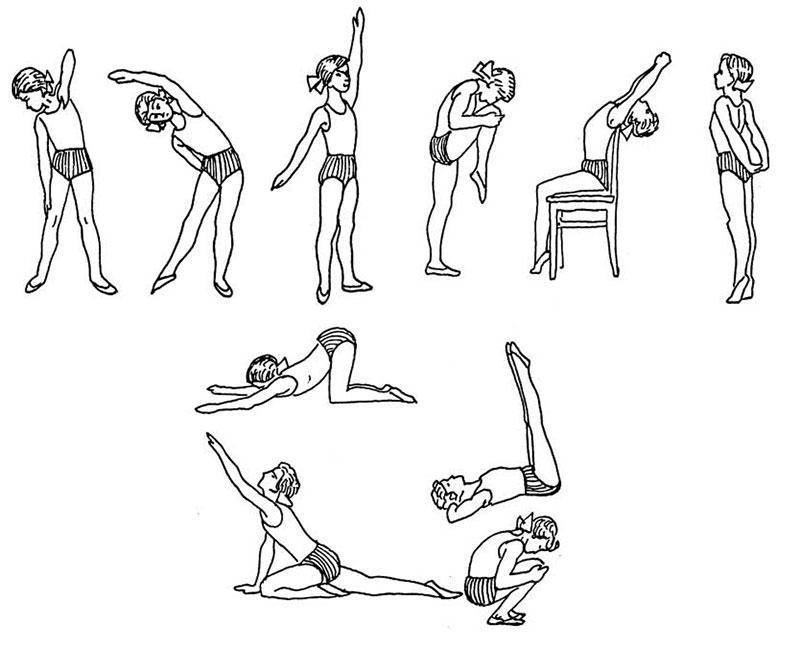Чем опасен сколиоз у взрослых и детей
Сколиоз – серьезное нарушение симметрии тела во фронтальной плоскости, связанное с более или менее выраженным изгибом позвоночного столба в правую (правосторонний сколиоз), или левую сторону (левосторонний сколиоз). В тяжелых случаях происходит образование нескольких дуг искривления позвоночника (s-образный сколиоз, множественный сколиоз).
Наиболее часто сколиоз развивается в период роста и развития позвоночника под воздействием нескольких факторов (неблагоприятная наследственность, неправильная осанка, малоподвижный образ жизни, повышенные нагрузки на позвоночник и т.п.). Значительно реже сколиоз возникает еще до рождения (врожденные формы сколиоза) и у взрослых (результаты травм и/или тяжелых поражений нервной системы).
Различают 4 степени сколиоза. Искривление позвоночника 1-2 степени, нередко протекает незаметно для пациента. Сколиоз 3-4 степени крайне негативно влияет на состояние всего организма, нарушает работу сердца, легких и других органов, в результате чего возникает сколиотическая болезнь. В раннем возрасте искривление позвоночника опасно возможностью быстрой прогрессии, когда за относительно короткий период (один-два года) степень искривления позвоночного столба может повыситься на 1-2 единицы.
У взрослых сколиоз способствует раннему развитию и быстрому прогрессированию остеохондроза. Дело в том, что при искривлении позвоночника нагрузка на отдельные позвонки распределяется неравномерно, что создает благоприятные условия для усугубления дегенеративных процессов в межпозвоночных дисках. Кроме того, нарушение симметрии тела приводит к патологическому перераспределению нагрузки на нижние конечности, поэтому в любом возрасте при сколиозе повышен риск развития патологии стопы (плоскостопие, халюс вальгус) и суставов (артриты, артрозы).
Последние исследования показали, что даже незначительная степень сколиоза может привести к нарушению деятельности внутренних органов (сердечные аритмии, повышенная склонность к заболеваниям органов дыхания (бронхиты, бронхопневмонии)). Поэтому чтобы избежать осложнений, пациентам со сколиозом следует быть особенно осторожным во всех сферах жизни.
Причины развития болезни
В детском возрасте сколиоз относится к нарушениям периода роста. Именно усиленный рост провоцирует деформацию позвоночника. Если аномалии отдельных позвонков встречаются исключительно у пациентов младенческого возраста, то в детском и пубертатном периоде причиной деформации становится ускоренный рост скелета.
У взрослых причины скручивания и искривления совсем другие:
- нарушения осанки из-за сидячей работы;
- лишний вес;
- травмы спины;
- дистрофические изменения костей и суставов;
- дефицит питательных веществ в организме, пробелы в питании;
- заболевания инфекционного и воспалительного характера.
К факторам риска относится наследственность и период полового созревания – именно в это время наблюдаются аномальные скачки роста подростков.
Если сколиоз не имеет явственной причины происхождения, то он называется идиопатическим, то есть возникшим «сам по себе».
Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.

Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.
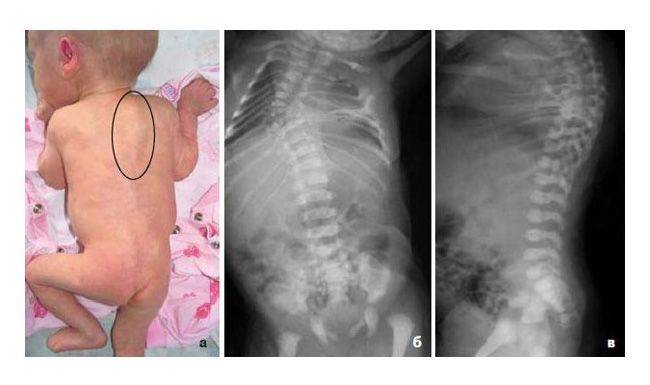
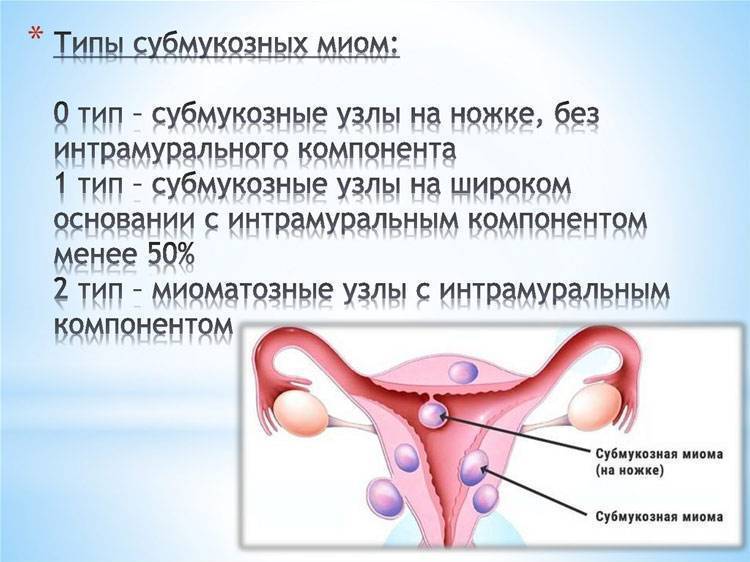
В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Диагностика сколиоза
Внешние признаки сколиоза
При наличии визуальных признаков ассиметрии туловища необходимо обратиться к врачу.
Физическое обследование включает в себя, осмотр на наличие искривления позвоночника сбоку спереди и сзади. В первую очередь пациенту будет предложено раздеться до пояса, чтобы лучше видеть любые ассиметрии. Потом пациента попросят наклониться, стараясь коснуться ног пальцами рук. Врач также может оценить симметрию тела, чтобы убедиться, что бедра и плечи находятся на одной высоте
Также будет обращено внимание на любые изменения кожи, что позволит предположить наличие врожденного дефекта. Врач может проверить амплитуду движений, мышечную силу и рефлексы
Чем длительней период дальнейшего формирования опорно-двигательного аппарата, тем выше шансы на прогрессирование деформации. В результате, врач может измерить вес и рост пациента для динамического сравнения. Другим ключом для определения начала роста организма у девочек, например, является наличие месячных и вторичных половых признаков.
Если врач считает, что есть сколиоз, то назначается рентгенография необходимая для измерения угла искривления (по Коббу). Рентгенографическое определение угла искривления помогает выбрать тактику лечения, а контрольные снимки через определенные промежутки времени увидеть динамику деформации
Для врача очень важно знать, сколько еще времени будет продолжаться рост костной системы. Рентгенография запястья или тазовых костей позволяет приблизительно определить этот промежуток времени
Как лечить шейный остеохондроз
Мы настоятельно не советуем прибегать к самолечению, в первую очередь из-за того, что симптомы остеохондроза могут означать совсем другое заболевание: мало того, что выбранные вами препараты не помогут в лечении, они еще могут и повредить. Даже при болевых обострениях не спешите в аптеку за обезболивающим – лучше запишитесь на прием к врачу, а еще лучше – сделайте это заранее, при первых симптомах.
Снятие острой боли
Остеохондроз, особенно на поздних стадиях, сопровождается сильной болью, поэтому первая задача лечащего врача – облегчить ваши страдания. Он назначит вам обезболивающие средства, противовоспалительные препараты, витамины, хондропротекторы для восстановления хрящевых тканей, лекарства для улучшения кровообращения и снижения спазма мышц.
В этой статье мы намеренно не приводим названия конкретных препаратов – их выбор лучше предоставить врачам, которые учтут все возможные последствия и оценят противопоказания.
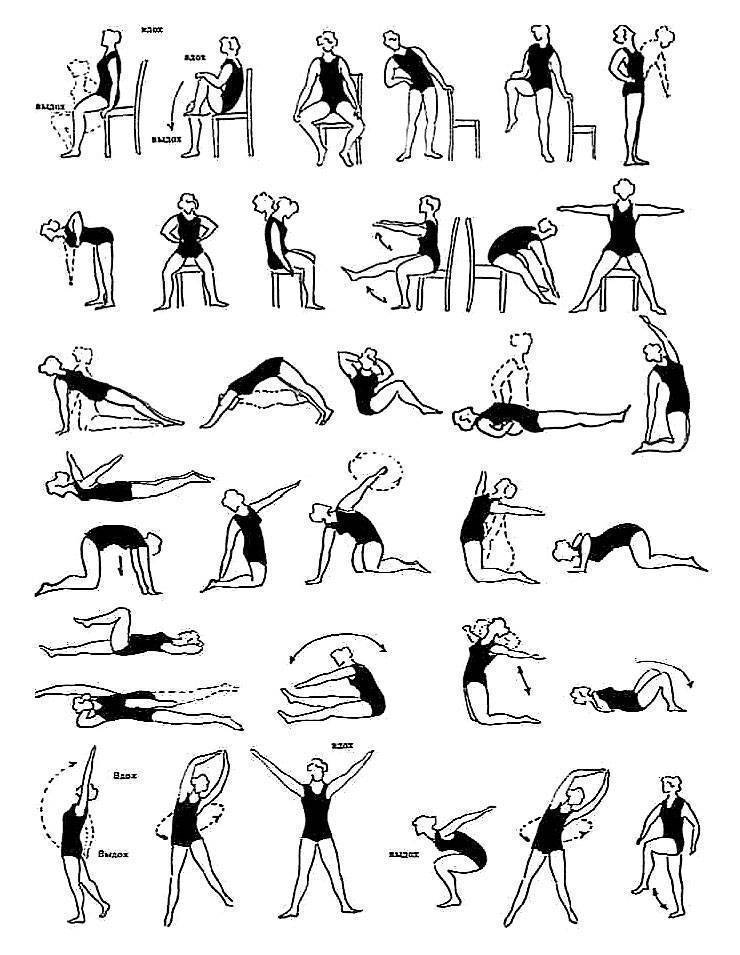
Лечебная гимнастика при шейном остеохондрозе
Самый простой и доступный, в том числе дома, способ – лечебная гимнастика. При этом она еще и достаточно эффективна, так как укрепляет мышцы шеи, восстанавливает кровообращение в поврежденных участках, компенсируют недостаток движения в обычной жизни. Лечебную физкультуру можно дополнить плаванием, аквагимнастикой.
Существует много методик, в том числе с использованием тренажеров: большинство из них не требуют специального оборудования или каких-то особых условий, но мы советуем вам обратиться в кабинет ЛФК, где вам подберут наиболее эффективные комплексы упражнений и проведут занятия под руководством опытного специалиста.
Подробнее…
Физиотерапия
Правильное и постоянное применение физиотерапевтических методов способствует улучшению кровообращения в поврежденных участках, снижению воспаления и болевых ощущений, замедляет процесс окостенения.
При остеохондрозе шейного отдела используют электрофорез, магнитотерапию, лазеротерапию, ударно-волновую терапию, лечебные ванны и душ, грязелечение и другие методы.
Массаж шеи при остеохондрозе шейного отдела позвоночника
При остеохондрозе массаж может быть очень эффективен: он улучшает кровообращение, уменьшает вероятность спазмов за счет снижения тонуса мышц, облегчает болевые симптомы и улучшает общее самочувствие больного.
Но массаж и мануальную терапию надо применять крайне осторожно, так как неумелое и грубое воздействие на больные участки тела может лишь навредить. Мы настоятельно советуем сначала проконсультироваться с врачом
Хирургическое лечение
В особо запущенных случаях не исключено даже хирургическое вмешательство: сужение просвета позвоночного столба, образование грыжи межпозвонковых дисков, при спондилолистезе.
Решение о необходимости и способе хирургического вмешательства принимает хирург, он же определяет подготовительные операции, длительность послеоперационного периода и реабилитации.
Типы сколиозов
Идиопатический сколиоз
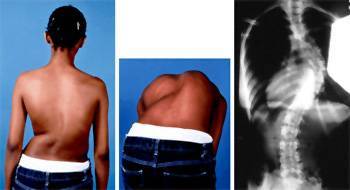 Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.
Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.
Существуют три основных типа идиопатического сколиоза, которые классифицируются в зависимости от возраста начала заболевания.
Инфантильный сколиоз – искривление, которое начинает развиваться в возрасте до двух лет. В 9 случаях из 10 этот вид сколиоза исчезает спонтанно. Этот тип сколиоза очень редко встречается.
Ювенильный идиопатический сколиоз – искривление позвоночника развивается в возрасте от двух до десяти лет. Этот тип также является также достаточно редким.
Подростковый идиопатический сколиз – этот тип появляется в раннем подростковом возрасте и гораздо чаще у девочек, чем мальчиков. В то время как небольшое искривление встречается одинаково часто у девочек и мальчиков, то искривление, требующее лечения, встречается у девочек подростков в 8 раз чаще у девочек, чем у мальчиков.
Другие виды сколиоза
Функциональный сколиоз: При этом типе сколиоза, позвоночник нормальный, но искривление развивается из-за других проблем в организме. Это может быть связано с разницей в длине нижних конечностей или из-за мышечного спазма в спине (например, антальгический сколиоз).
Нервно-мышечный сколиоз: При этом виде сколиоза возникают проблемы при формировании позвоночника. Либо кости позвоночника не в состоянии сформировать полностью, либо они не в состоянии отделиться друг от друга во время внутриутробного развития. Этот тип сколиоза развивается у людей с наличием других генетически детерминированных заболеваний, в том числе врожденных аномалий, таких как мышечная дистрофия, детский церебральный паралич, или болезнь Марфана.
У пациентов с такими заболеваниями развивается вытянутое С – образное искривление позвоночника, а слабые мышцы не могут держать его прямо. Если искривление присутствует при рождении, оно называется врожденным. Этот тип сколиоза часто является гораздо более серьезным и нуждается в более активном лечении, чем другие формы сколиоза.
Дегенеративный сколиоз: в отличие от других форм сколиоза, которые встречается у детей и подростков, дегенеративные сколиоз встречается у пожилых людей. Это вызвано изменениями в позвоночнике из-за воспалительных изменений в суставах позвоночника (спондилеза). Ослабление связок и других мягких тканей позвоночника в сочетании с разрастаниями костной ткани (остеофитами) может привести к искривлению позвоночника. Позвоночник может быть искривлен за счет остеопороза, переломов позвонков, дегенерации дисков.
Онкологические заболевания, такие остеома или метастазы рака могут приводить к появлению болевого синдрома и компенсаторного искривления позвоночника в сторону противоположную очагу опухоли, вызывающую компрессию нервных корешков.
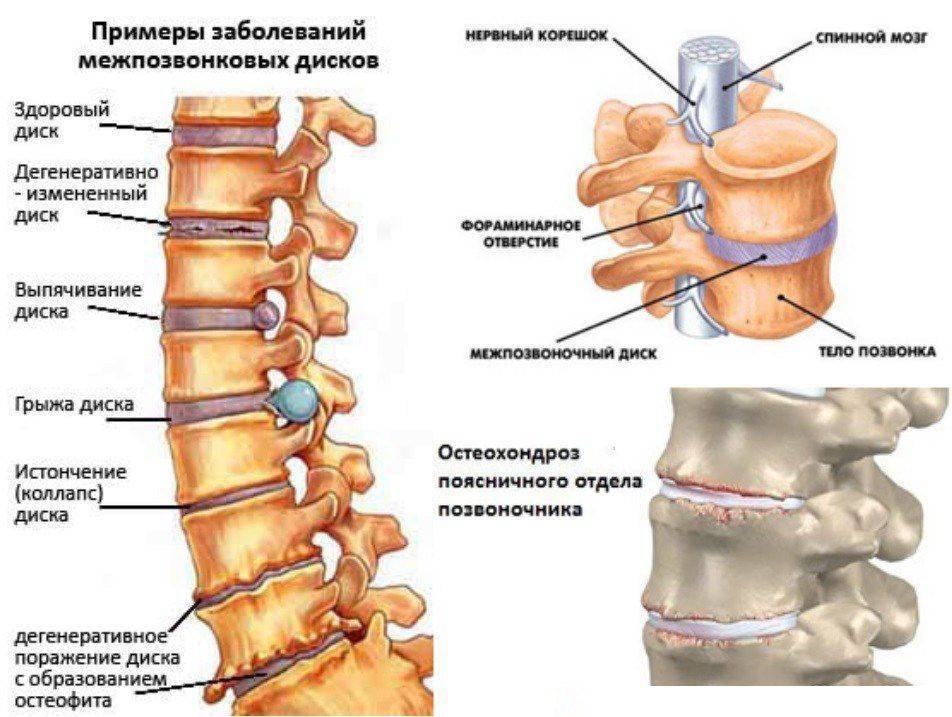
Проблемы с пищеварением, возникающие при остеохондрозе и межпозвоночной грыже
При поражении любого из отделов позвоночного столба происходит нарушение иннервации и кровоснабжения зависящих от него органов желудочно-кишечного тракта. При остеохондрозе развиваются воспалительные и деструктивные процессы в позвонках, ведущие к ущемлению и даже параличу нервных окончаний на соответствующем участке спинного мозга, спазму сосудов, снабжающих кровью тот или иной орган, связанный с данным отделом.
Влияние ущемления нервов в позвоночнике на сбои в работе ЖКТ достаточно хорошо изучено. Нервные волокна, соединяющие спинной мозг с органами пищеварения, выходят из позвонков грудного отдела. Более того, врачи знают, к каким последствиям ведёт ущемление нерва при деструкции каждого конкретного позвонка. Так, например:
- Если нерв защемляется на участке между 5 и 8 грудным позвонком, больной испытывает боль и общую тяжесть во всей брюшной полости. Симптомы могут быть похожи на острое отравление.
- На отрезке между 7 и 9 грудными позвонками защемление нервных окончаний будет отдаваться болью в правом подреберье – именно так может болеть печень.
- При поражении нервных окончаний в 8-9 грудных позвонках появляются боли в области двенадцатиперстной кишки.
- В случае правостороннего защемления нервов в области 9 грудного позвонка пациент будет жаловаться на сильную боль в желудке.
Поскольку деструкция межпозвоночных дисков и грыжа чаще всего возникают вследствие травм и таких заболеваний как остеохондроз и сколиоз, то здесь начинают работать аналогичные механизмы воздействия данной патологии на систему пищеварения – происходит ущемление нервных окончаний и нарушается снабжение кровью соответствующих участков, что приводит к болям, а затем и реальным сбоям в работе органов ЖКТ.
Сложность ситуации заключается в том, что симптомы при заболеваниях пищеварительной системы выглядят на первый взгляд очень похоже, и это может вести к постановке неправильного диагноза. Совершенно логично, что больной с острыми болями в желудке обращается за помощью к гастроэнтерологу, как правило, не подозревая, что виной всему проблемы с позвоночником, и ему нужна консультация невролога. К счастью, опытный врач достаточно быстро может определить источник проблем и назначить правильное лечение. Более того, запущенные заболевания позвоночника из-за паралича нервных окончаний и плохого кровоснабжения сопряженного с больным позвонком участка со временем действительно приводят к патологии органов брюшной полости, и лечить приходится и то, и другое.
Тем не менее отличить последствия остеохондроза от органических нарушений системы пищеварения можно, если знать некоторые правила:
- Боли и дискомфорт при поражении органов желудочно-кишечного тракта в подавляющем большинстве случаев связаны с приёмом пищи. Как правило, они возникают после еды либо на голодный желудок. Чаще всего они сопровождаются нарушением процесса пищеварения в целом – тошнотой, рвотой, диареей. Они могут сниматься после приёма средств от болезней ЖКТ.
- Если причина в позвоночнике, болевой синдром развивается независимо от приёма пищи, как правило, не сопровождается расстройством пищеварения и не снимается соответствующими препаратами. В то же время его возникновение очевидно связано с движением. Обычно болезненные ощущения появляются при поворотах, растяжках, резких движениях, при долгом пребывании в неудобном положении, например, при многочасовом сидении за компьютером.
Впрочем, если не принимать мер, то боли в животе и при остеохондрозе начнут сопровождаться тошнотой и расстройством пищеварения. Это будет свидетельствовать о развитии осложнения в виде синдрома раздраженного кишечника, колита или гастрита.
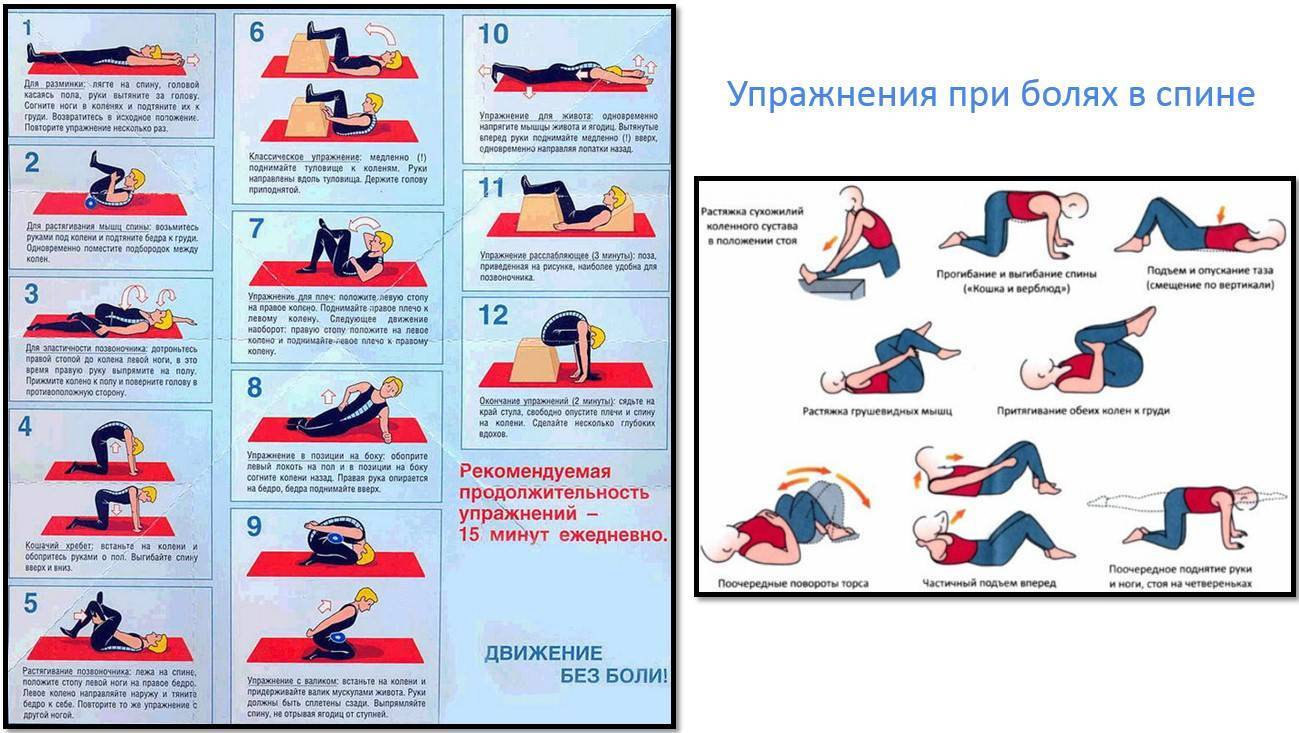
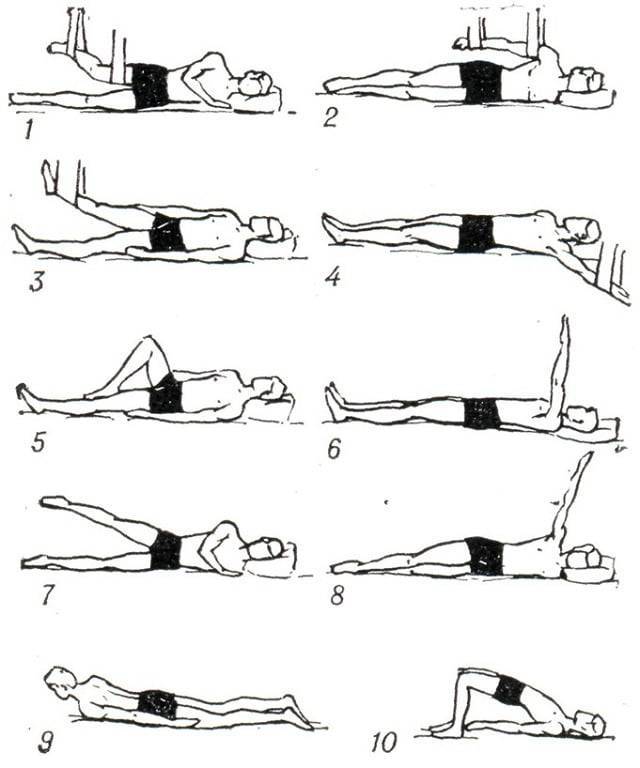
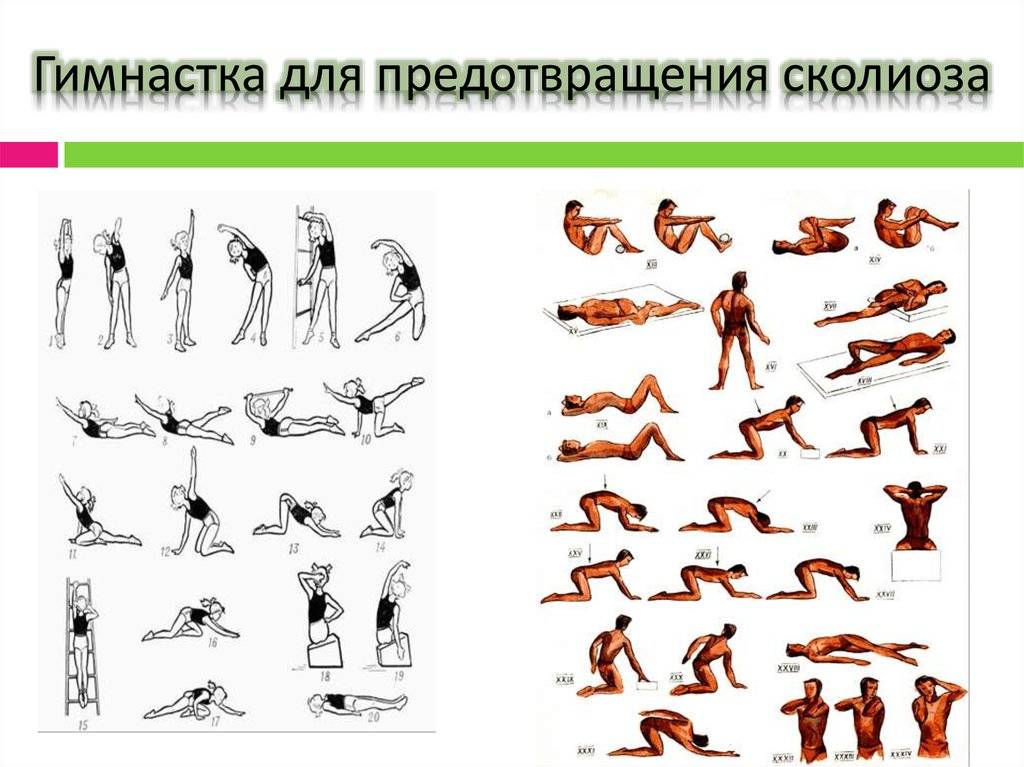
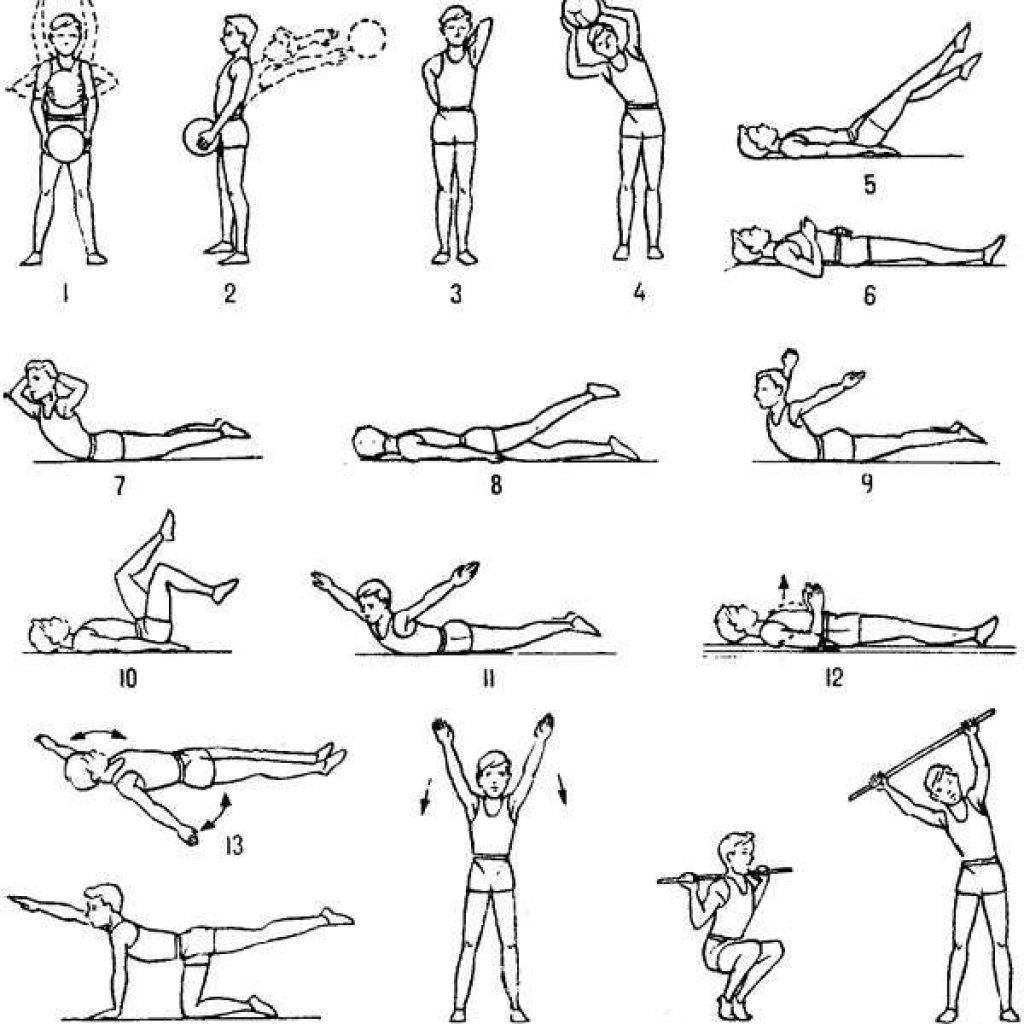
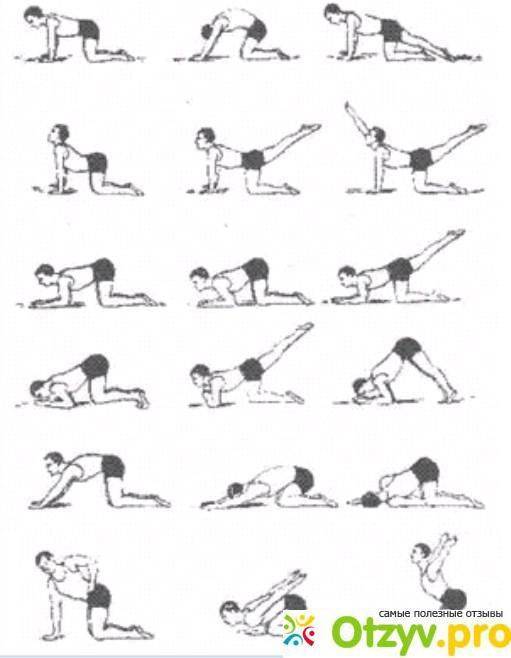
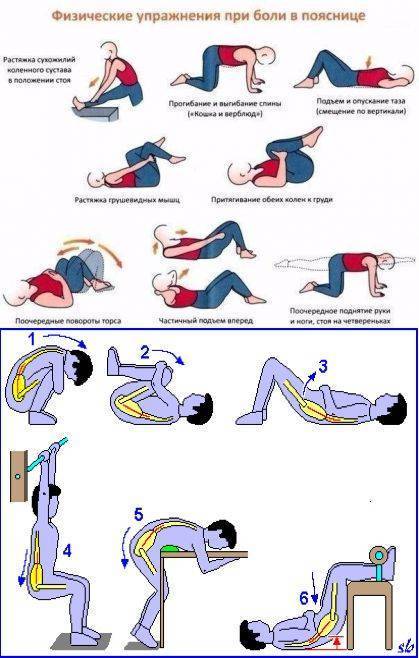
Упражнения для поясничного отдела спины

В силу особенностей физического строения человека, пояснично-крестцовый отдел позвоночника постоянно выдерживает значительные нагрузки. Такое агрессивное воздействие не проходит бесследно и приводит к определенным изменениям в структуре позвоночного столба, вызывающим заболевания разной степени тяжести. Для укрепления мышц нижней части спины рекомендуется систематически выполнять несложные, но весьма эффективные упражнения.
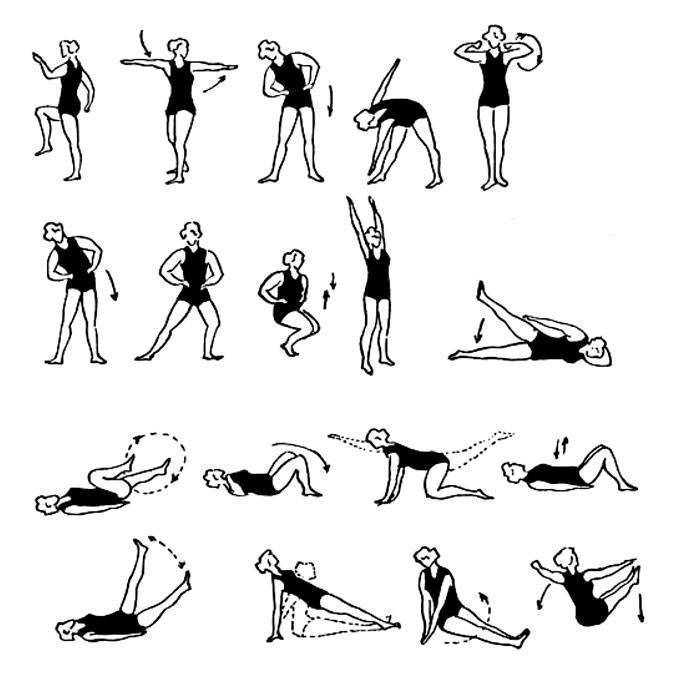
Описываемые компоненты лечебной гимнастики выполняются в позиции лежа. Необходимо расположиться на спине, свободно вытянув руки вдоль тела. Воспроизводя требуемые движения, следует в обязательном порядке контролировать положение рук, не допуская их вовлечения в процесс.
- Приняв исходное положение, необходимо одну ногу согнуть в колене. Далее надо подтянуть эту ногу к груди, распрямить вверх и плавно опустить на пол. Затем аналогичные движения следует произвести другой ногой.
- Описанные выше движения можно выполнять, задействуя обе ноги одновременно. Это несколько усложнит процесс, но повысит результативность фитнес-элемента.
- Укреплению мышц поясничного отдела весьма способствует включение в комплекс лечебной гимнастики упражнения «велосипед». Лежа на спине, требуется выполнять ногами движения, имитирующие работу с педалями.
- Слегка приподняв прямые ноги, следует воспроизвести ими движения, напоминающие действия ножниц.
- Те же самые движения необходимо осуществить, подняв прямые ноги так, чтобы они были перпендикулярны поверхности пола.
- Красота и здоровье спины также зависят от систематического выполнения «скручиваний». Для реализации данного вида физических нагрузок следует подтянуть к животу согнутые в коленях ноги и производить ими повороты то в левую, то в правую стороны. На протяжении всего выполнения данного элемента корпус должен сохранять неподвижность, спиной надо плотно прижиматься к поверхности пола.
- Укреплению мышц поясницы способствует включение в комплекс упражнений для спины так называемого «полумостика». Необходимо согнуть в коленях слегка расставленные ноги и упереться ступнями в пол. На вдохе следует оторвать бедра от пола и приподнять на максимально допустимую высоту. Зафиксировав на несколько секунд принятую позу, на выдохе нужно вернуться в первоначальное положение.
- На следующем этапе тренировки нужно поднять прямые ноги над полом. Затем, не допуская прерываний, следует медленно выписывать ими в воздухе цифры либо буквы алфавита.
- Для выполнения последнего элемента необходимо перевернуться на живот, лечь ровно, сцепив пальцы на затылке. На вдохе следует максимально прогнуться назад, зафиксировать положение на четверть минуты и на выдохе плавно вернуться в исходное положение.
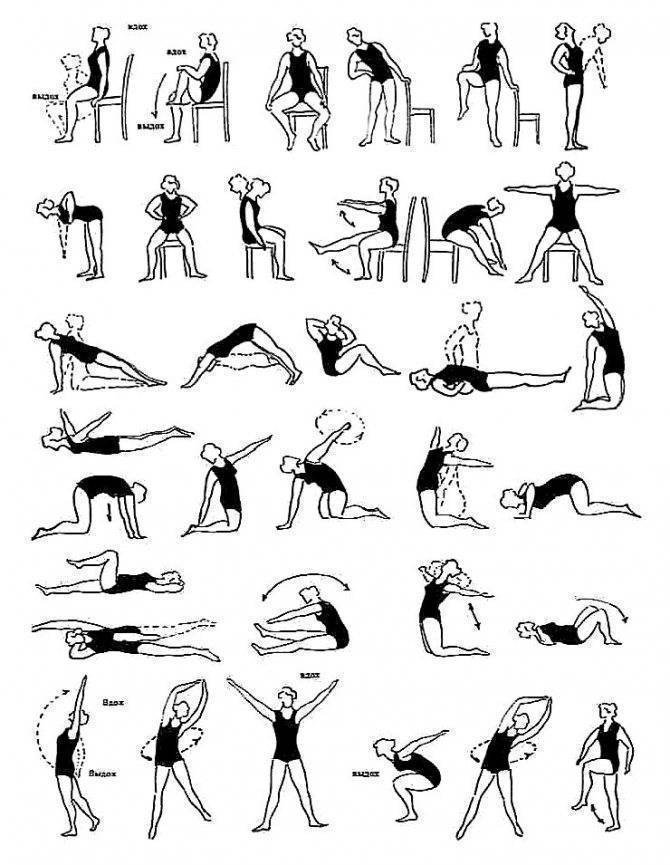
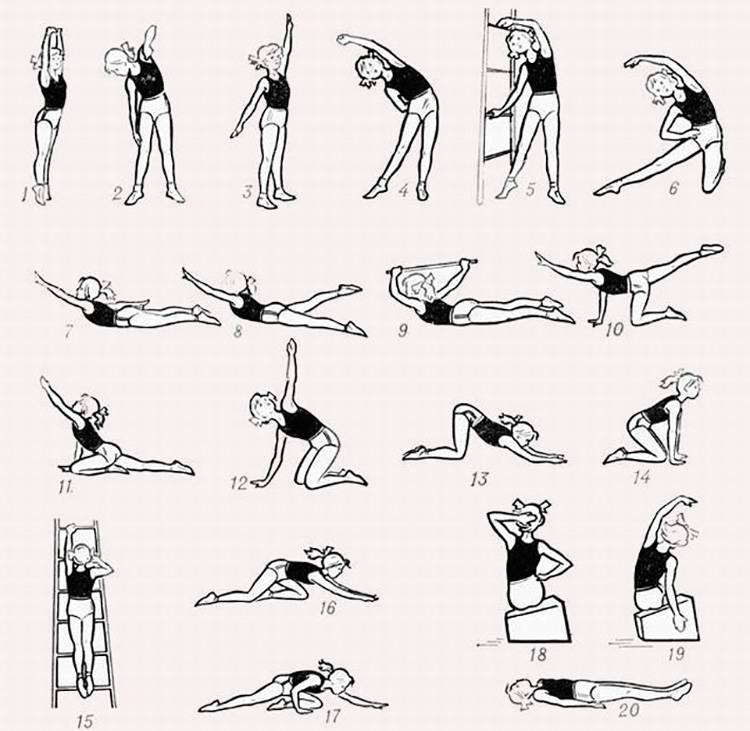
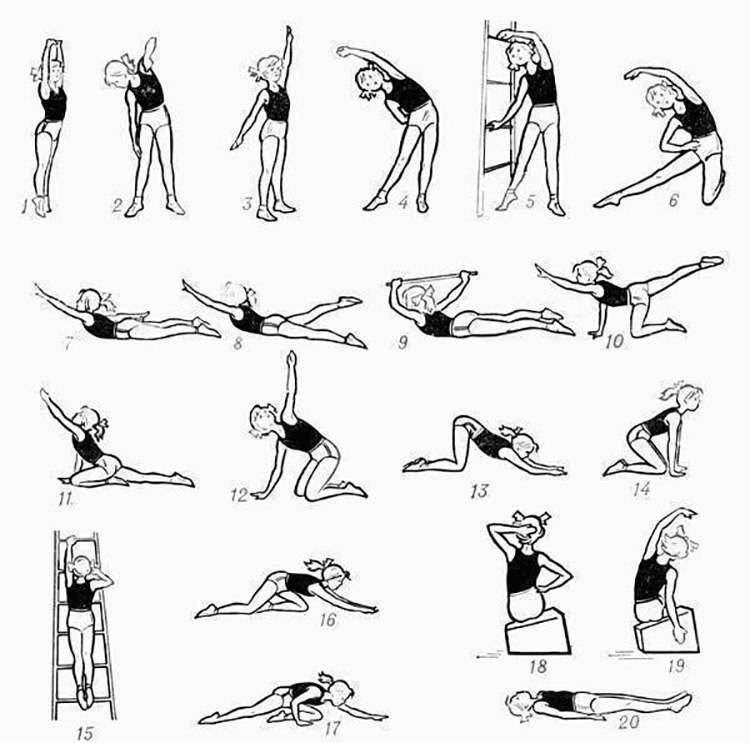
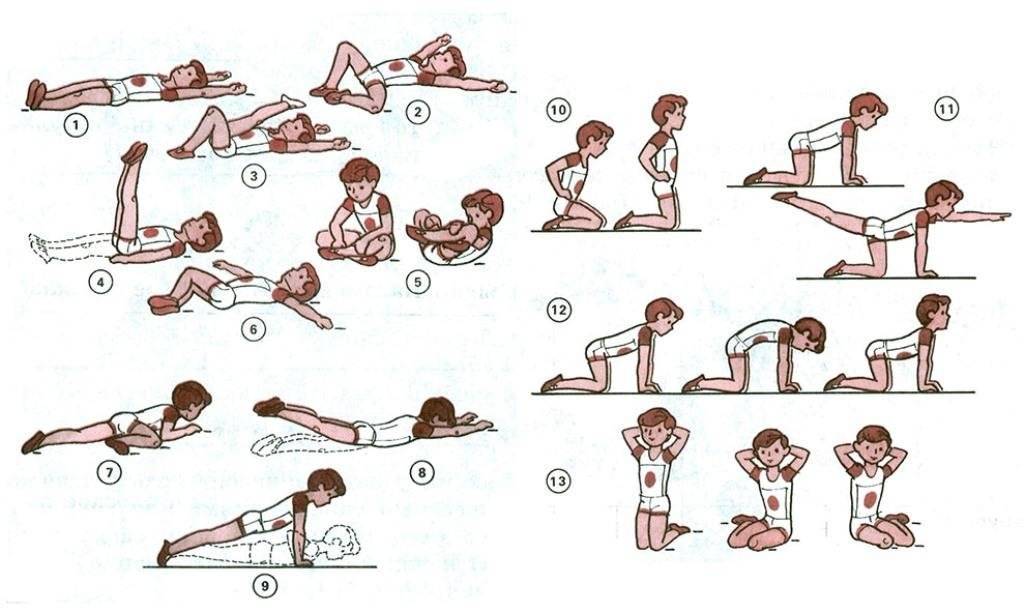
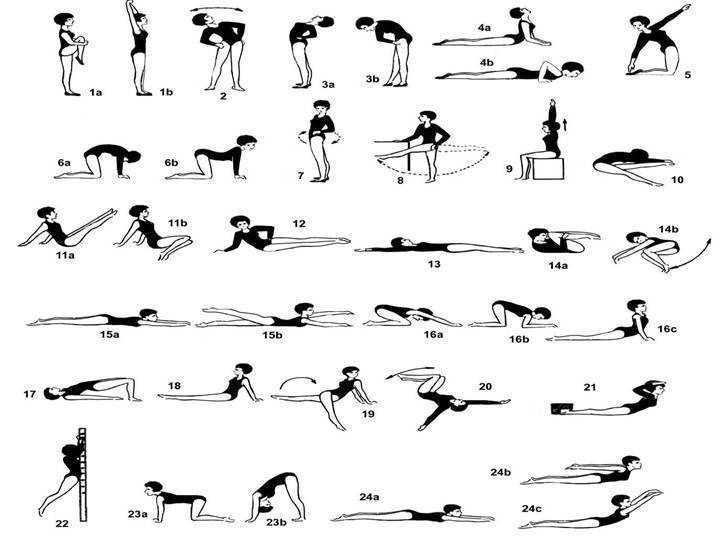
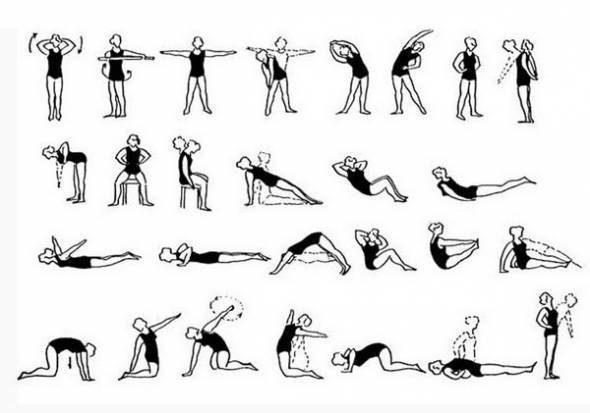
Упражнения на первой стадии сколиоза
- Марширование в течение пары минут на одном месте.
- Поднятие носочков, рук вверх.
- Плечевые круговые вращения вперёд и обратно (20 раз).
- Наклон с руками вперёд (10 раз).
- Повороты тела поочерёдно вправо и влево, руки в стороны (по 10 раз).
- Человек лежит на спине. Руки вверх, носочки на себя, и вытягивается медленно.
- Подтягивание локтей к противоположным коленям. Количество то же самое — по 10 приёмов.
- Поочерёдное подтягивание колен к животу.
- Велосипед и ножницы.
- Положение не меняется. Приподнимается верхняя часть туловища, задерживается на время, опускается.
- То же упражнение, но немного усложнённое — вытягиваются верхние и нижние конечности.
- Положение на животе — имитация плавания.
- Положение то же. Приподнимается верхняя часть туловища и ноги. Две части смыкаются, формируя «корзинку».
- Заканчивается всё это ходьбой по комнате.

Упражнения, противопоказанные при любых стадиях искривления!
- Нельзя висеть на турнике и подтягиваться на нём.
- Запрещаются кувырки.
- Нельзя поднимать тяжёлые предметы (штанги).
- Запрещается выполнять быстрые движения.
- Заниматься боевыми искусствами нельзя.
- Бег запрещён также.
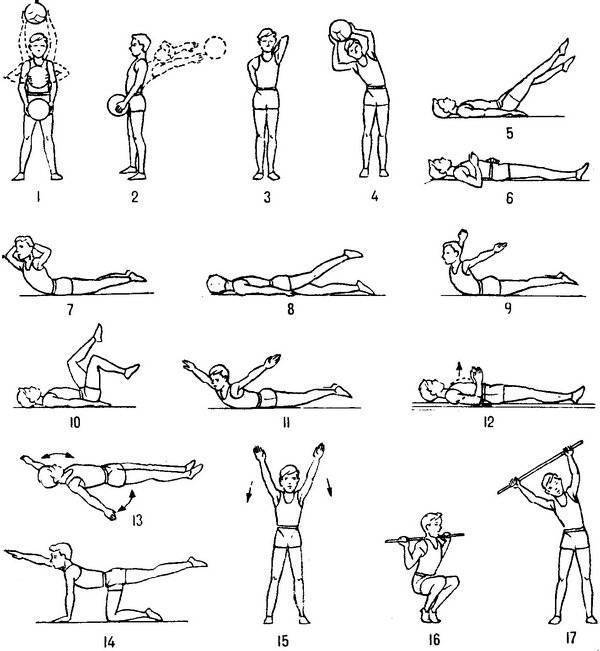
Рекомендации по выполнению физических упражнений
Комплекс упражнений даст максимальный оздоровительный эффект, если во время занятий строго придерживаться определенных правил. Также это снизит риск травматизма. К таким обязательным рекомендациям относятся:
- Начинать занятия необходимо с разминки. Она нужна для разогрева и растяжки мышечной ткани и связок.
- Темп выполнения физических упражнений должен быть медленным, а резкие движения, элементы акробатики и прыжки нужно исключить.
- Силовые тренировки, упражнения с отягощениями и всякая двигательная активность, несущая в себе нагрузку повышенной интенсивности, должны быть исключены.
- Комплекс упражнений должен быть подобран индивидуально и рекомендован врачом-специалистом после изучения истории болезни. На основе диагноза врач может посоветовать наиболее эффективные элементы оздоровительной гимнастики.
Что недопустимо практиковать при остеохондрозе?
Людям, у которых диагностирована данная патология, следует воздерживаться от следующих действий:
- Подъем и перенос тяжестей, особенно на спине. Если полностью отказаться от такой работы нет возможности, то при поднятии массивных вещей не следует наклонять голову и сильно сгибать спину.
- Долговременный труд в согнутом положении (например, на земельном участке или при уборке помещения).
- Резкие, порывистые и неосторожные движения, сопровождающиеся хрустом в суставах и позвоночнике. Они могут вызвать осложнения остеохондроза, повредить контактные поверхности позвонков.
- Использование для ночного отдыха высокой или неудобной подушки. Это еще более опасно при шейном остеохондрозе. При неправильной и напряженной позе во время сна мышцы спины напрягаются, болевые ощущения усугубляются, а позвоночник, будучи искривленным, продолжает деформироваться.
- Сон на слишком мягких кровати (диване) и матрасе. Ложе у больных остеохондрозом должно быть достаточно жестким.
- Переедание. Масса тела выше нормы при остеохондрозе является значительно отягощающим течение заболевания фактором. Поэтому следует как можно быстрее сбросить лишний вес.
- Ношение неудобной обуви на высоких каблуках. Она не позволяет полноценно опираться на стопы, что усугубляет искривление позвоночника и приводит к развитию остеохондроза. При данном недуге необходимо обеспечить правильную осанку, для этого, в частности, следует использовать удобную обувь на низком каблуке.
- Перегрузка спины на занятиях в тренажерном зале. Стоит заметить, что силовые упражнения при терапии остеохондроза или в период реабилитации после него нужно проводить под контролем специалиста.
Страдающим данным заболеванием нельзя увлекаться продуктами и напитками с высоким содержанием кофеина, так как этот алкалоид выводит кальций из организма. Также при остеохондрозе не следует злоупотреблять алкогольными напитками, которые способствуют возникновению отеков в области позвоночника и выведению из костей минеральных веществ.
Центр Бубновского на ул. Дм. Ульянова (метро Академическая)
117447, г. Москва, ул. Дм. Ульянова, д.31 (метро Академическая, Площадь Гагарина, Ленинский проспект) Лицензия № ЛО-77-01-009284 +7 (495) 114-55-65+7 (495) 114-55-64 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр на Ходынке (метро ЦСКА)
125252, г. Москва, проезд Березовой рощи, д.12 (Метро ЦСКА (7 минут) Полежаевская, Динамо, Аэропорт, Сокол, Зорге, Хорошевская)Лицензия № ЛО-77-01-017813 +7 (499) 762-72-72 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр Ходынке
125252, г. Москва, проезд Березовой рощи, д.12 +7 (499) 762-72-72 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Центр на ул. Дм. Ульянова
117447, г. Москва, ул. Дм. Ульянова, д.31 +7 (495) 114-55-65 Понедельник – пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Особенности заболевания и статистика
Нарушения в строении позвоночника диагностируются примерно у 30% населения. На ранних стадиях, особенно у детей до 15 лет, сколиоз успешно исправляется при помощи ЛФК.
О возможном искривлении позвоночника сигнализируют следующие признаки:
- боль при глубоком или резком вдохе;
- частые головокружения;
- нарушения сна;
- нарушение координации движений;
- проблемы с пищеварением;
- заболевания внутренних органов;
- частая тошнота;
- снижение активности, слабость.
У детей болезнь может сопровождаться нервозностью, рассеянностью, нарушением аппетита, вялостью и забывчивостью, проблемами с успеваемостью в школе.
Патологию могут вызвать:
- врожденные и генетические аномалии;
- травмы;
- перенесенные заболевания, сопровождавшиеся длительным постельным режимом;
- деформации нижних конечностей;
- остеохондроз (в том числе у детей);
- рахит;
- нарушения осанки при сидении или ходьбе;
- гиподинамия.
У подрастающего поколения искривление позвоночника обычно происходит из-за вредных привычек: неправильной позы в положении сидя, ношения клади на одном плече.
Победа над сколиозом вполне возможна, особенно если болезнь диагностировали в начале ее развития. Однако для этого нужно полностью выполнять все врачебные назначения: уделять необходимое количество времени занятиям ЛФК, не отказываться от физиотерапевтических процедур, принимать назначенные медикаменты.
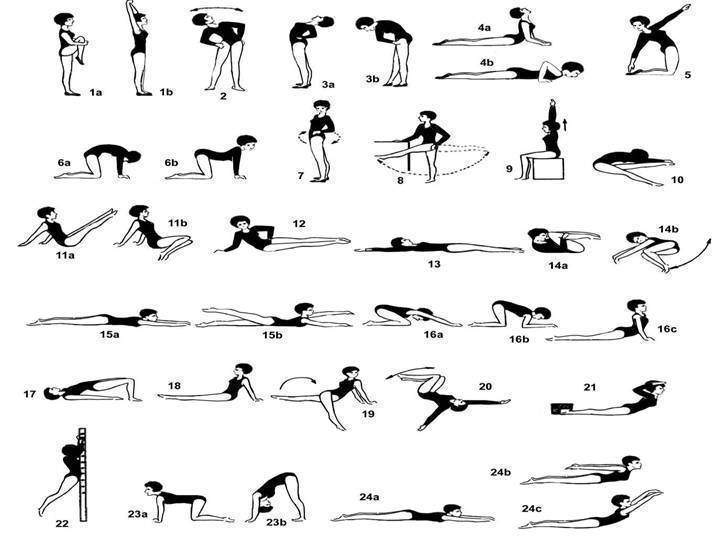
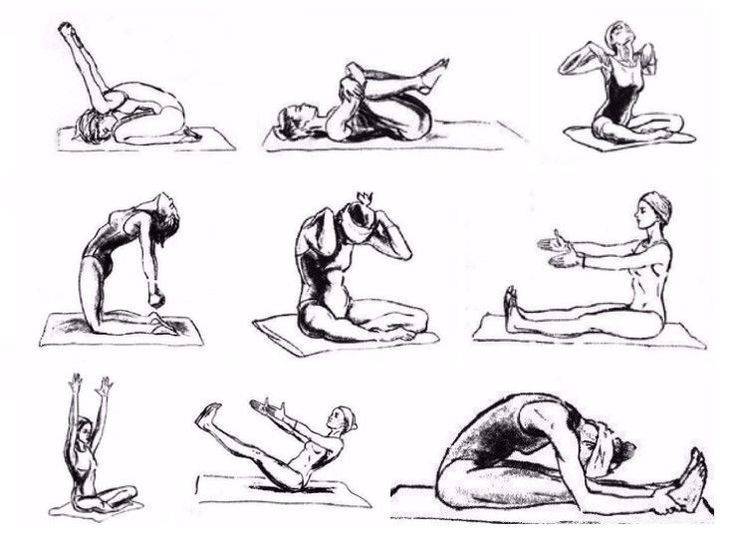
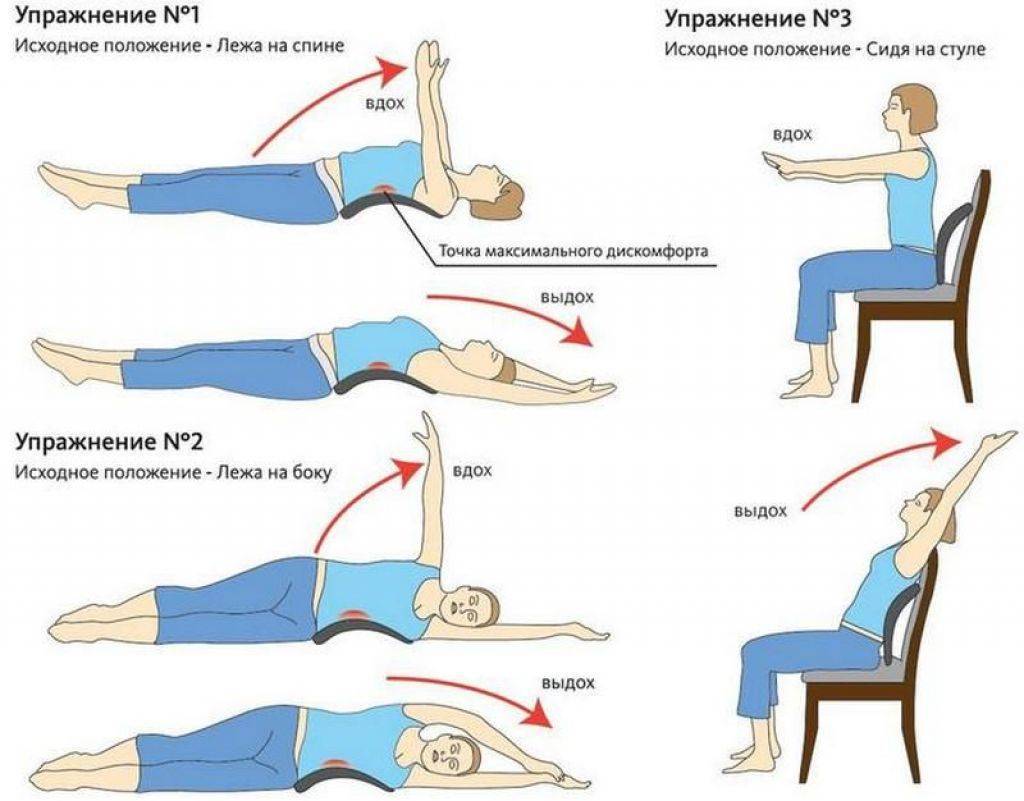
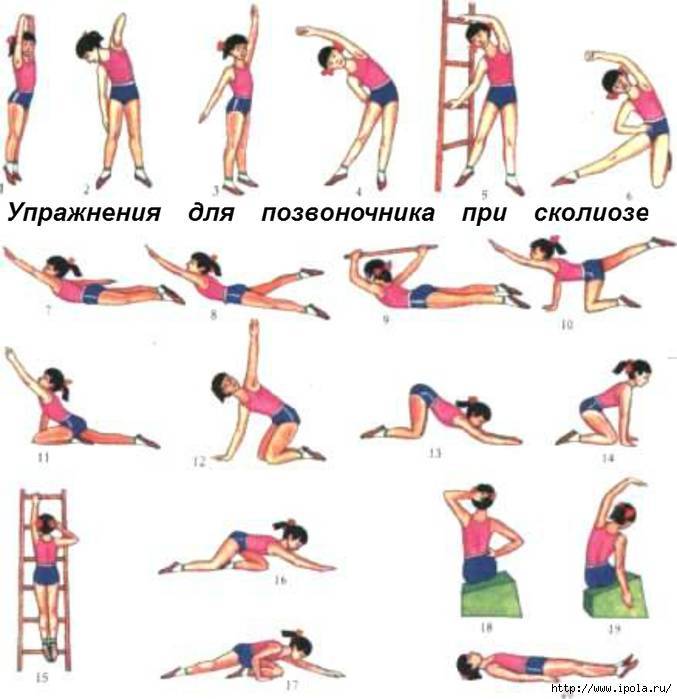
Асимметричные упражнения при сколиозе
Ассиметричные упражнения при сколиозе корректируют форму позвоночника и исправляют последствия неравномерного развития мышц. Выполнять их желательно в сочетании с симметричными упражнениями, необходимыми для общего укрепления мышечного корсета.
Назначить такую гимнастику может только врач после обследования. Он укажет, на какую именно сторону тела должна приходиться основная нагрузка.Задачи для положения лежа на боку:
- верхнюю руку положить на внешнюю часть бедра, нижнюю выпрямить над головой, после чего на вдохе сделать мах верхней рукой и сомкнуть ладони;
- плавно выполнять махи ногой, находящейся сверху.
Упражнения для выполнения стоя на четвереньках:
- прогнуть спину вниз, а затем выгнуть ее вверх;
- поднять и выпрямить левую руку и правую ногу, затем проделать то же самое правой рукой и левой ногой.
Эти простые движения можно выполнять самостоятельно после консультации. Более сложные асимметричные упражнения должен назначать врач.
Противопоказания и меры предосторожности
Лечебная гимнастика – это медицинская процедура. Как и любое «лекарство», она имеет правила «приема»:
- перед началом выполнения основных упражнений нужна разминка;
- заниматься ЛФК нужно регулярно, желательно – каждый день;
- каждое упражнение требуется выполнять как минимум по 5 раз;
- все движения производятся плавно;
- нужно чередовать упражнения для конечностей и спины;
- нельзя использовать гантели;
- не забывайте постоянно следить за сердцебиением;
- при ухудшении состояния нужно закончить тренировку.
Относительными противопоказаниями к ЛФК являются сердечно-сосудистые заболевания, нарушения мозгового кровообращения, сильные боли, повышение температуры. Когда состояние пациента улучшится, занятия можно будет возобновить. Иногда занятия допустимы исключительно под контролем инструктора по ЛФК. Это касается, например, случаев быстрого прогрессирования патологии позвоночника.
Если вы занимаетесь ЛФК самостоятельно, не забывайте регулярно посещать врача. Он будет отслеживать динамику состояния и вносить в комплекс упражнений необходимые коррективы.