У моего животного рвота. Что можно сделать?
- Прежде всего необходимо определить, рвота это или. Оба состояния приводят к выбросу корма и жидкости наружу. Перед рвотой всегда наблюдаются сокращения брюшной стенки вверх-вниз или позывы на рвоту. Регургитация не связана с сокращениями брюшной стенки; обычно животное просто открывает рот и извергает жидкость или корм. Обычно при регургитации материал представляет собой прозрачную или коричневую жидкость.
- Затем необходимо установить причину рвоты или регургитации.
- Причины и лечение рвоты после операции:
- Некоторые животные после возвращения домой из стационара выпивают слишком большой объем воды за один раз, после чего возникает рвота; если причина в этом, следует ограничить потребление воды животным, давая ее часто и маленькими порциями.
- Лекарства, такие как антибиотики, препараты для наркоза и нестероидные противовоспалительные препараты, часто вызывают рвоту после операций. Чтобы посмотреть, какой препарат вызывает проблему, следует давать их с интервалом 2 часа между каждым. Обычно у животного возникает рвота или признаки тошноты (слюнотечение, больной вид) в течение часа после введения препарата, к которому оно чувствительно. В некоторых случаях можно заменить антибиотик или отменить его прием.
- Расстройство желудка в результате наркоза – возможная причина рвоты, которая должна прекратиться за пару дней.
- В редких случаях рвота после операции обусловлена недостаточностью внутренних органов. Для подтверждения этого необходим анализ крови. По этой причине не следует игнорировать рвоту, сохраняющуюся более 24 ч.
- Если ваше животное перенесло операцию на кишечнике или желудке, рвота всегда считается тревожным признаком, так как может указывать на инфекцию брюшной полости или перитонит. Не игнорируйте этот симптом.
- Симптоматическое лечение рвоты включает голодную диету на 12-24 ч, а затем постепенную дачу легкого корма, такого как рис и фарш из нежирного вареного мяса; если после этого у животного не возникает рвота, можно постепенно перевести его на обычный корм в течение трех дней. Для снижения кислотности в желудке можно давать внутрь Пепсид АС 0,5 мг/кг дважды в сутки в течение 5 дней. Метоклопрамид и серения – хорошие противорвотные препараты для собак и кошек. Перед тем, как давать лекарства, всегда следует проконсультироваться с ветеринарным врачом.
Причины и лечение регургитации после операции:
- Самой распространенной причиной регургитации является рефлюкс кислоты из желудка в пищевод, когда животное находится под наркозом. Кислая жидкость из желудка может вызвать химический ожог пищевода и привести к сильной изжоге, то есть эзофагиту. Это ослабляет моторику пищевода, поэтому в нем накапливается вода и пища. В большинстве случаев эзофагит проходит самопроизвольно в течение 2-3 дней.
- При тяжелом эзофагите в пищеводе может образоваться один или несколько суженных участков. Такие суженные участки (или стенозы) пищевода мешают прохождению пищи, становясь причиной регургитации, длящейся более недели. Необходимо сообщить ветеринарному врачу об этой проблеме в течение двух недель, когда ее можно излечить с помощью баллонного расширения (малоинвазивная процедура, проводящаяся с помощью эндоскопа). При хроническом сужении пищевода необходимо хирургическое лечение.
- Симптоматическое лечение регургитации, вызванной эзофагитом, включает кормление легкой пищей и дачу внутрь обволакивающих средств (сукралфат) и средств для снижения кислотности (омепразол или другие). Если регургитация длится более двух дней, проконсультируйтесь с ветеринарным врачом.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
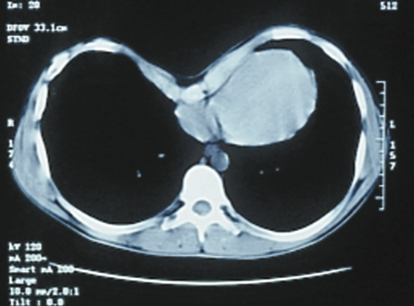 С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Спешка в проведении операции может стать причиной различных осложнений, а также повторного возникновения впалой груди. Если операция проводится в раннем детском возрасте – риск рецидива остается довольно высоким. Кроме того, в раннем возрасте ребенка деформация редко бывает настолько выраженной, чтобы сформировать у ребенка комплексы и психологические нарушения. Поэтому спешить с проведением оперативной коррекции ВГДК не стоит.
Лечение килевидной деформации грудной клетки
В качестве лечения ВДГК используется одномоментное протезирование молочных желез с помощью модифицированной операции Насса. Хирургическое вмешательство проводится под эндотрахеальной анестезией из подгрудного доступа. В качестве протезов применяются современные имплантаты с текстурированной поверхностью, идеальной анатомической формы, индивидуально подобранные для конкретной пациентки. В раннем послеоперационном периоде раны дренируются, а женщина принимает обезболивающие препараты. Затем она должна носить специальное компрессионное белье не меньше месяца.
Отзывы пациенток, у которых была проведена коррекция деформации грудной клетки в клинике «Breast-Health» с помощью операции Насса, исключительно положительные. В ходе хирургического вмешательства исправляются дефекты второй степени, деформации соскового комплекса, серьезные ассиметричные изменения с дефицитом тканей. Используются корректирующие пластины длиной от 18 до 24 см.
Удовлетворенность результатами операции оценивается у пациенток по 10 бальной шкале через месяц после хирургического вмешательства. Наибольший процент женщин отмечают отличный косметический результат с полным исправлением дефекта. Пациентки с запущенной деформацией грудной клетки говорят о хорошем либо удовлетворительном результате.
Проведение лечения в клинике «Breast-Health» Санкт-Петербурга подразумевает не только обслуживание на высоком уровне, но и экономию денежных средств. В центре постоянно проводятся акции и действуют разнообразные скидки. Пациентки останутся довольны устранением косметического дефекта.
Мое животное не ест после операции. Что можно сделать?
- Большинство животных отказывается есть свой обычный корм после операции, особенно если он сухой.
- Предложите животному домашнюю еду с соотношением белков и углеводов 1:1. Источником белка может быть любое вареное мясо (например, куриная грудка, грудка индейки, нежирный говяжий шницель) низкой жирности (удалите весь жир после варки мяса). В качестве источника углеводов можно использовать макаронные изделия, картофель или белый рис.
- Попробуйте консервированный корм для собак; для повышения привлекательности можно добавить очень малое количество чесночного порошка, либо куриный или говяжий бульон (продукты Chicken-in-a-MugTM или Beef-in-a-MugTM).
- Попробуйте детское питание из протертого мяса Gerber (например, из курицы, говядины, индейки или телятины).
- Попробуйте корм Hills A/D, который продается в большинстве ветеринарных клиник.
- Кормление с руки: поместите небольшое количество корма в рот собаки, чтобы она почувствовала вкус.
- Слегка подогрейте корм в микроволновой печи, чтобы сделать его более ароматным; перемешайте корм перед тем, как давать животному, и проверьте его температуру нижней поверхностью запястья; он должен быть слегка теплым.
- Помните, что большинство животных, перенесших операцию, не ест первые 1-2 дня после возвращения домой.
Кошки
- Предложите корма с запахом, содержащие рыбу (например, тунец или другие сильно пахнущие корма для кошек).
- Попробуйте детское питание из протертого мяса Gerber (например, из курицы, говядины, индейки или телятины).
- Кормление с руки: поместите небольшое количество корма на небо кошки; мягкий корм можно давать с помощью шприца.
- Слегка подогрейте корм в микроволновой печи, чтобы сделать его более ароматным; перемешайте корм перед тем, как давать животному, и проверьте его температуру нижней поверхностью запястья; он должен быть слегка теплым.
- Некоторые кошки едят только сухой корм, попробуйте предложить кошке гранулы, если она обычно ела такой корм.
- Регулярно гладьте и ласкайте кошку, чтобы помочь стимулировать аппетит.
- Помните, что большинство животных, перенесших операцию, не ест первые 1-2 дня после возвращения домой.
- Могут помочь стимуляторы аппетита, такие как ципрогептадин.
- Если кошка отказывается от любой еды в течение 7 суток, следует установить желудочный или носо-желудочный зонд для кормления во избежание серьезных нарушений печени (липидоза печени).
Нормально ли, если животное лижет шов?
- Если собака лижет шов, это может замедлить процесс заживления.
- Вылизывание может повредить шовный материал и привести к зиянию раны.
- Вылизывание может стать вредной привычкой, от которой будет сложно избавиться.
- Вылизывание может стать причиной инфекции, так как в ротовой полости много бактерий.
- Собаки часто вылизывают шов, когда владелец не следит за ними, например, ночью; если кожа выглядит красной или шелушащейся, скорее всего, собака лижет ее.
- Чтобы помешать собаке вылизывать шов, можно попробовать следующее:
- Можно надеть на шею «елизаветинский» воротник; он помешает животному вылизывать и расчесывать шов.
- Специальный широкий защитный ошейник – менее громоздкое приспособление, позволяющее эффективно предотвратить вылизывание шва.
- Если шов расположен на груди или в передней части живота, можно надеть на собаку футболку, закрывающую его; соберите подол футболки в складку над спиной собаки и обмотайте эластичный бинт вокруг этой части.
- Если шов расположен на конечности, можно использовать повязку или носок; закрепите верхнюю часть носка на конечности собаки лейкопластырем.
- Можно нанести на кожу вокруг шва аэрозольное средство «Bitter apple»; однако многие собаки продолжают лизать шов после нанесения этого местного средства.
- Можно нанести на кожу вокруг шва смесь средств «Bitter apple» и «Liquid HeetTM» (продается в аптеках; используется при мышечных болях) в соотношении 2:1.
- В некоторых случаях требуются антипсихотические препараты.
Сколько пластин вы устанавливали большинству своих пациентов?
Изначально метод Насса был разработан для одной пластины. Но все чаще мне приходится использовать 2 и иногда даже 3 пластины. Причина в следующем: у пациентов с вогнутой грудиной создает давление, направленное вниз. Чем глубже вмятина или старше пациент, тем больше она вдавливается внутрь. При использовании единственной пластины для коррекции создается очень сконцентрированное локализованное давление в одном месте, а также есть тенденция к перевороту пластины из-за того, что она находится под сильным натяжением. Поэтому при использовании нескольких пластин ощущения пациента менее болезненны и меньше шансов переворота пластины. Также есть свидетельства, что установка нескольких пластин дает более удачный косметический эффект. Хотя для молодых пациентов с небольшими деформациями одной пластины может быть вполне достаточно.
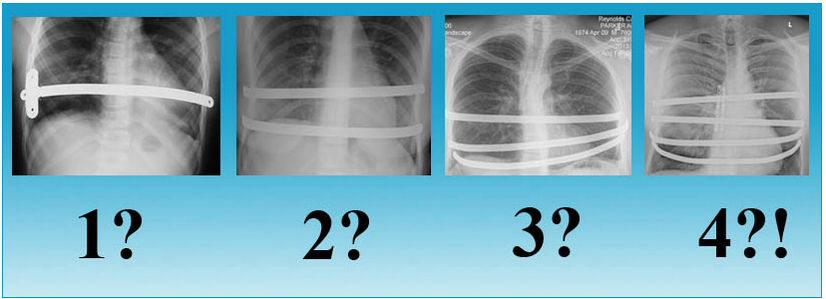
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Лечение
Задействование консервативной терапии целесообразно на начальном этапе болезни для предотвращения прогрессирования деформации, предупреждения осложнений, укрепления мышечного каркаса и физического статуса ребенка.
Для этого назначаются сеансы лечебной физкультуры и дыхательной гимнастики, плавание, ГК-массаж, механотерапия.
При тяжелой степени деформации применяется хирургическое вмешательство. Разработано около 20 методов выполнения операций по устранению ВГК-нарушений.
Суть подобной торакопластики сводится к резекции ребер около грудины и ее вытяжения для ликвидации ВГК-деформации. Оптимальный возраст для проведения оперативного лечения – от 3 до 14 лет.
Симптомы воронкообразной грудной клетки
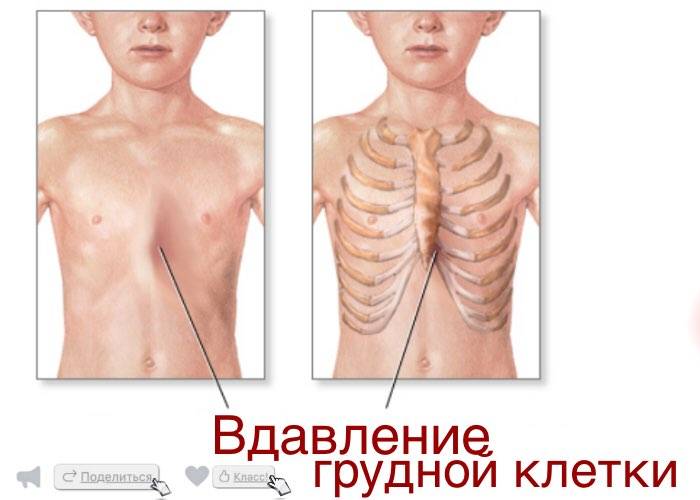
Проявления болезни зависят от возраста пациента. У грудных детей наблюдается незначительное вдавление грудины и выявляется парадоксальное дыхание – симптом, при котором ребра и грудина западают во время вдоха.
У больных младшего возраста вдавление грудины становится более явным, под краями реберных дуг обнаруживается поперечная борозда. Дошкольники с воронкообразной грудью чаще других детей болеют простудными заболеваниями.
У школьников выявляется нарушение осанки. Искривление ребер и грудины становится фиксированным. Грудная клетка уплощенная, надплечья опущенные, края реберных дуг подняты, живот выпячен. Симптом парадоксального дыхания по мере взросления постепенно исчезает. Наблюдается грудной кифоз, нередко в сочетании со сколиозом.
Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой. Дети плохо переносят физические нагрузки. Выявляются нарушения работы сердца и легких. Характерны частые бронхиты и пневмонии, некоторые пациенты жалуются на боли в области сердца.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Лечение воронкообразной грудной клетки
Направленная схема профилактики может быть медикаментозной и хирургической. Однако, так, как многолетний практический опыт доказал, что первый подход не приносит желаемых результатов и относит пациентов в группу риска рецидива, современные хирурги используют вторую тактику ведения.
Существует 2 вида методик, а именно:
Хирургическая тактика — методы при которых производится косметическое исправление и внесение изменений в структурные образования костной ткани. Проводятся детям, желательно возрастной категории 4-6 лет. При этом есть большая вероятность правильного формирования костной ткани без нарушений осанки. Она заключается в разрезе грудины и хрящевой ткани в области реберной дуги, иссечении костных фрагментов и фиксации оставшихся анатомо-физиологических образований посредством специфических швов и приспособлений, которые отличаются материалом.
Показания к проведению такой операции при воронкообразной грудной клетки у ребёнка — это поражение соединительнотканной оболочки миокарда воспалительного генеза, сердечно-легочная недостаточность, нарушения позвоночника, 3 степень недуга, изменения размеров сердечной мышцы.
Людям назначаются дыхательная гимнастика и упражнения при впалой груди, входящие во врачебные назначения. Они основаны на технике правильных дыхательных движениях во время физических движений.
Паллиативные вмешательства — применяются для исправления визуального изъяна, не меняя анатомо-физиологические особенности грудины и реберных дуг. Базируются на вшивании искусственных протезов, сделанных на основе силикона, желательно только людям старшего возраста. Показания к выбору такой тактики — две первые степени заболевания.
Причины воронкообразной грудной клетки
К внутриутробным причинам недуга относят генетические аберрации, ферментативную недостаточность, наследственную предрасположенность, синдромы Дауна, Марфана.
В течение жизни патология может развиться на фоне таких состояний:
- рахит;
- сколиоз;
- туберкулез;
- сифилис костей.
Болезнь обусловлена отклонением строения клеток соединяющей ткани и постепенным разрыхлением хряща, сморщиванием ядер хондроцитов, увеличением межклеточного вещества, образованием полостей с очагами деструкции, которые могут сливаться друг с другом. Все это является следствием нарушением обмена веществ. Из-за патологии процессов дифференциации клеток, наблюдается снижение предшественников зрелых хондроцитов.