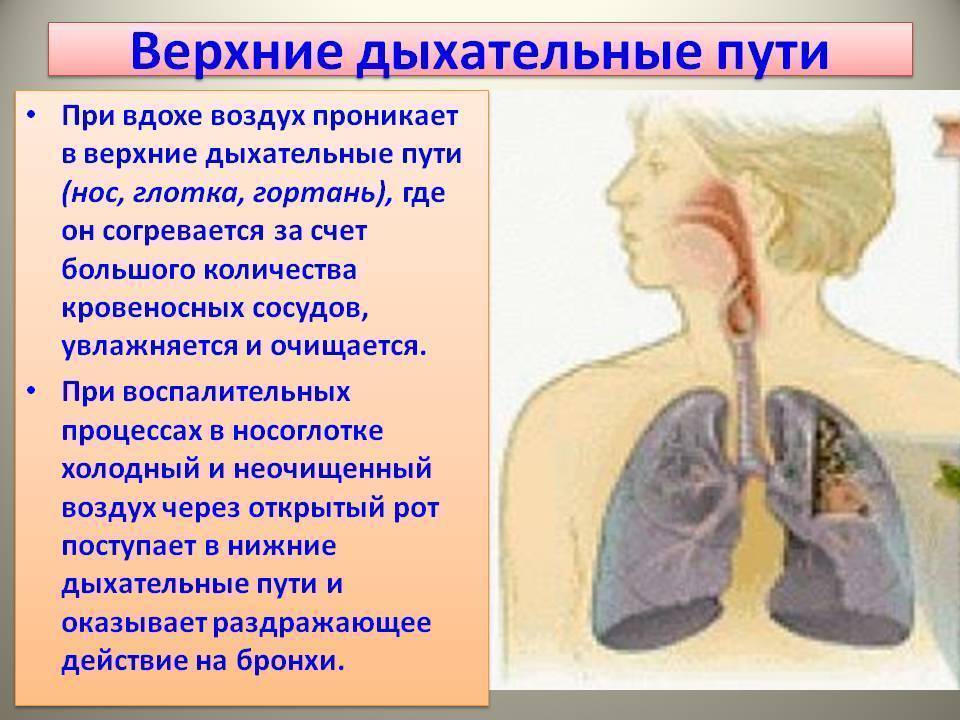
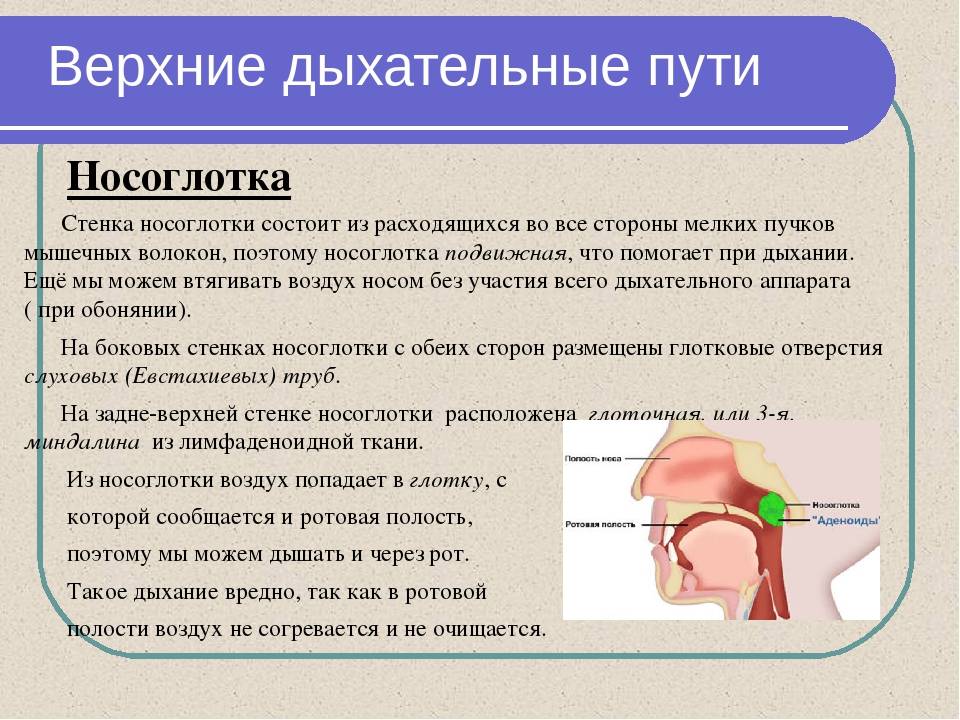
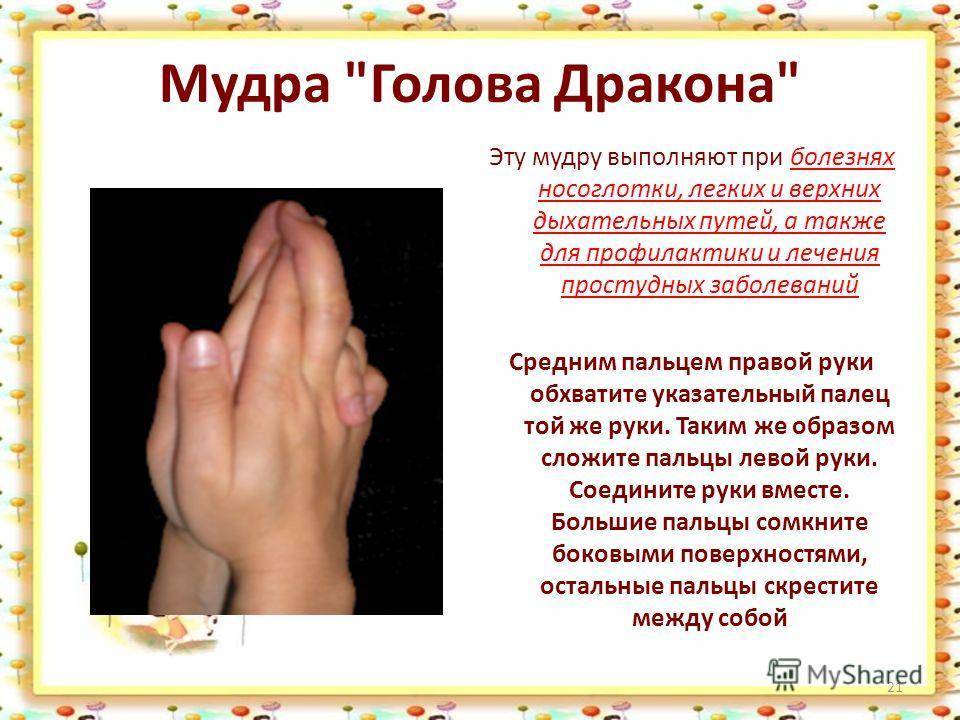
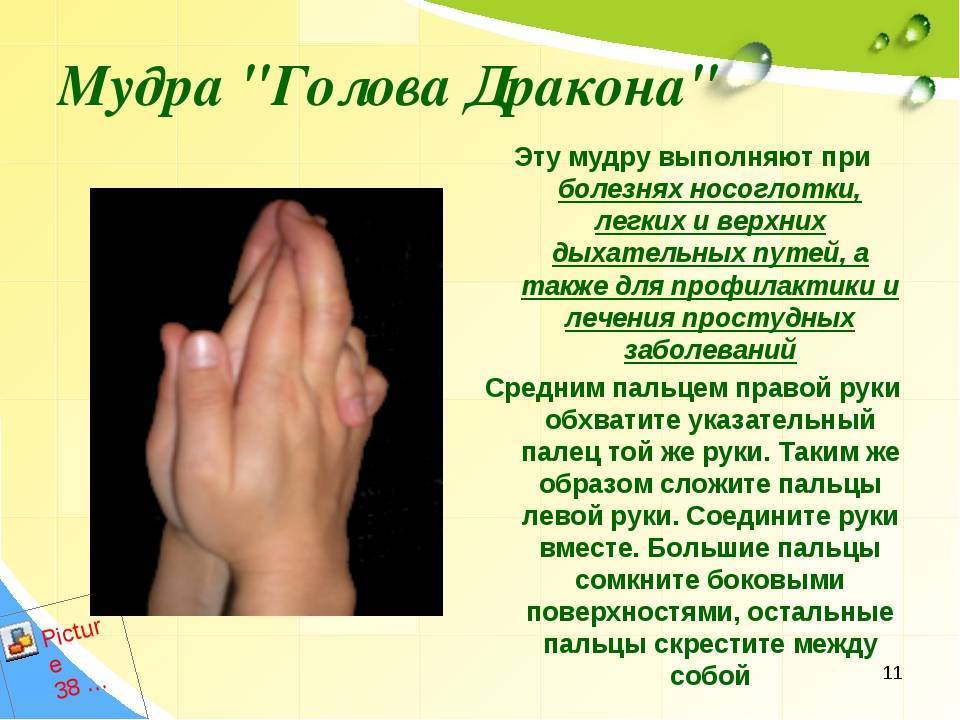
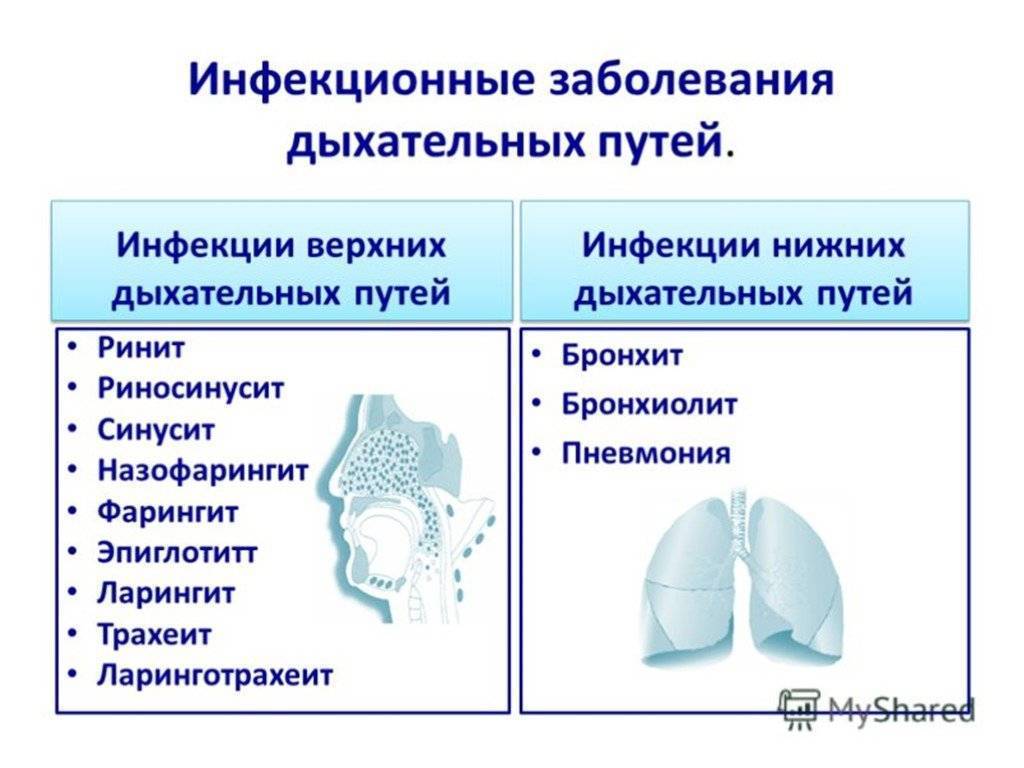
Кто такой врач-лор?
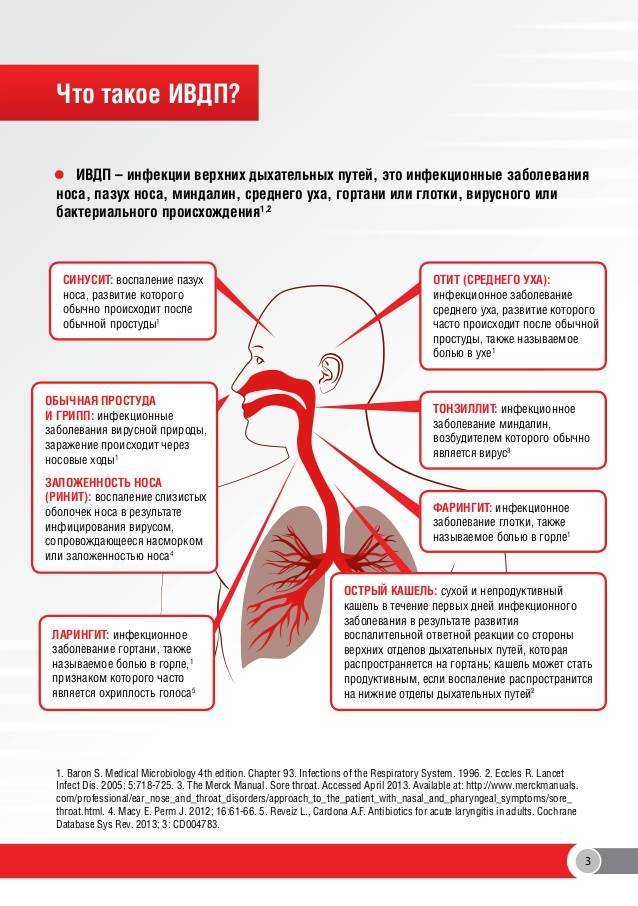
ЛОР — это врач, который специализируется на лечении заболеваний уха, горла и носа, а также пограничных с ними областей шеи и лица, а также близлежащих анатомических структур.
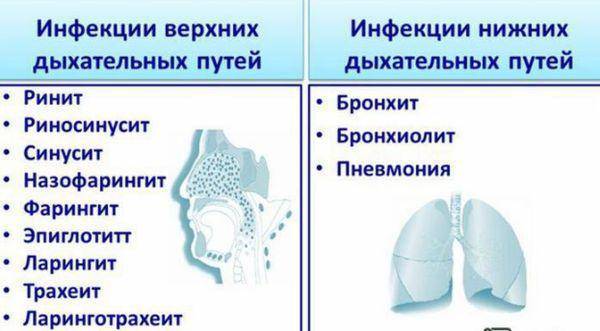
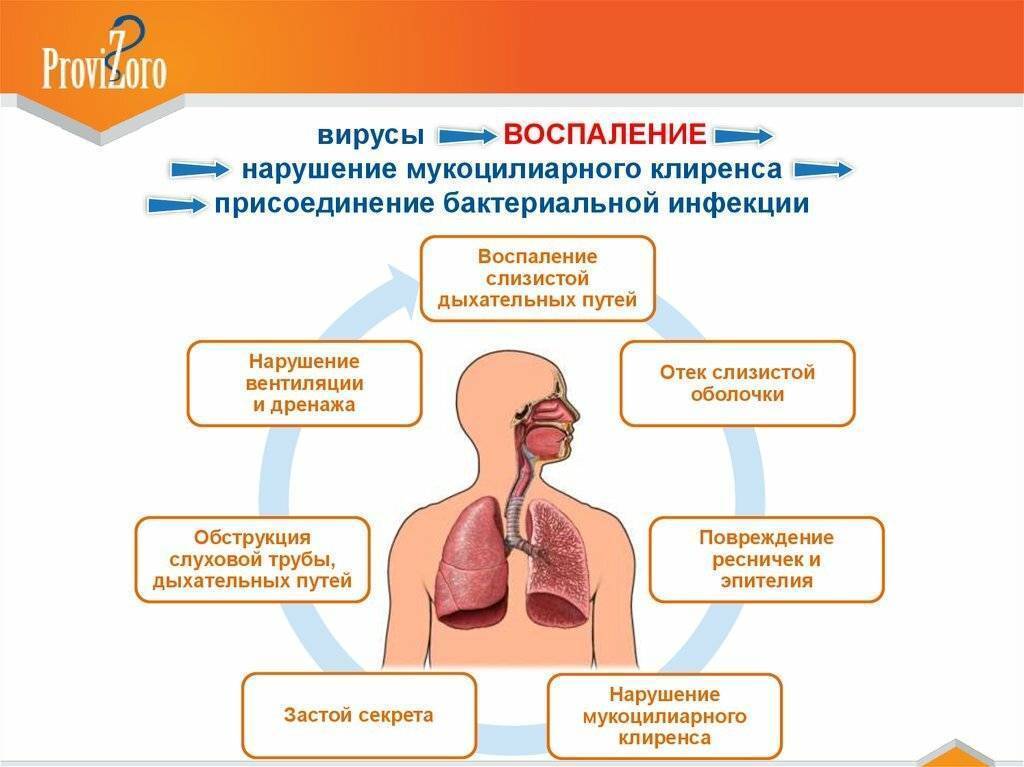
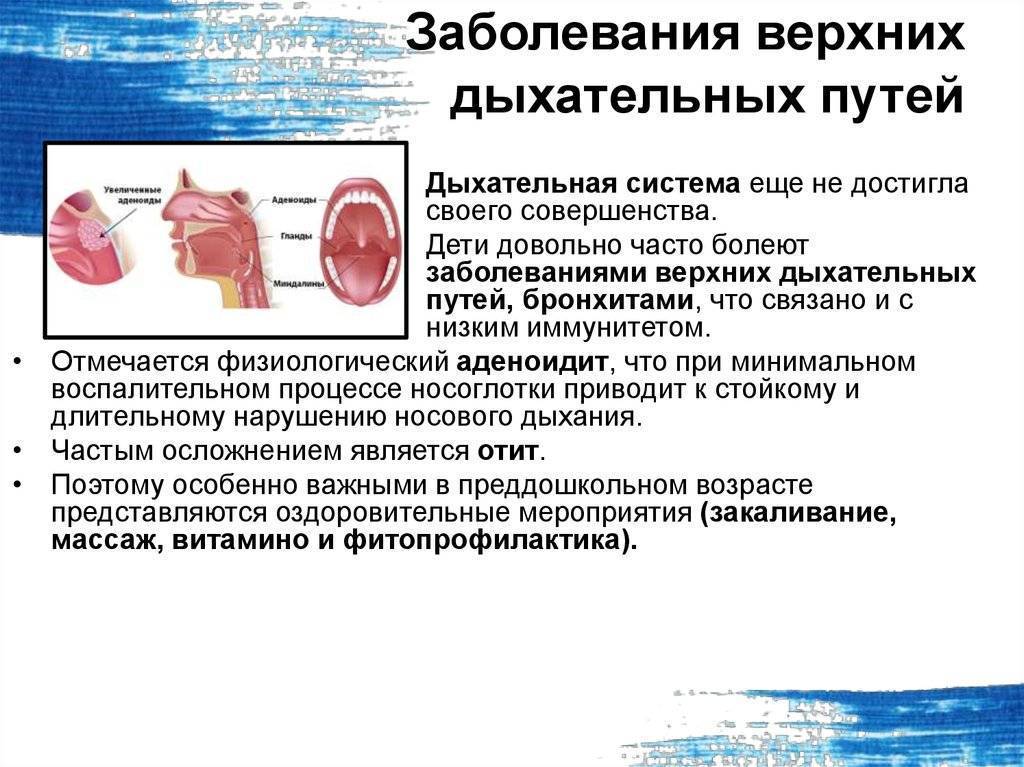
Проводится диагностика, лечение и профилактика заболеваний ушей и верхних дыхательных путей — отита, ангины, трахеита, ларингита, ринита, фарингита, глухоты и гайморита.
Какие заболевания лечит лор?
Помимо инфекционных и неинфекционных воспалительных процессов оториноларингология рассматривает другие виды патологий уха, гортани и носовой полости, в том числе — злокачественные и доброкачественные новообразования, врожденные анатомические аномалии.
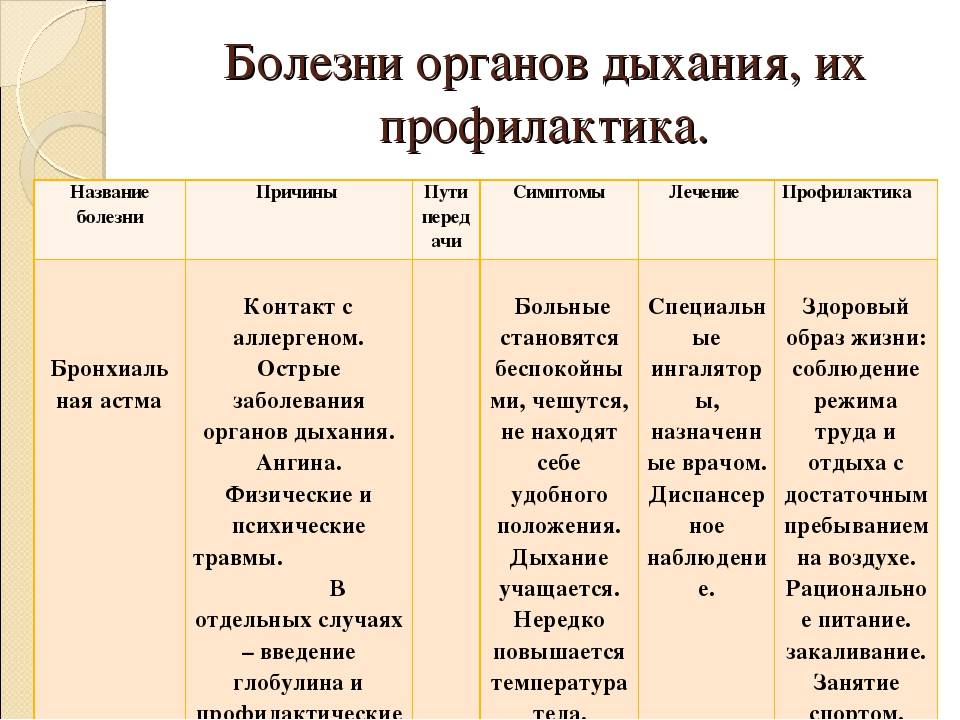
К основным заболеваниям ЛОР-органов относятся:
- Боли при заболеваниях уха (причинами могут стать: переохлаждение, инфекции, травма);
- Боль в носу (причиной могут стать: заболевания кожного покрова, травма, аллергическая реакция, невралгия, попадание в нос инородного тела);
- Боль при глотании (причиной могут стать: аллергический или хронический синусит, инфекции миндалин и аденоидов, грипп, ангина, вирус простого герпеса);
- Какосмия объективная — расстройство обоняния (причиной может стать воспалительный процесс и повреждение обонятельного нерва, опухоли в области решетчатой пластинки и выше по ходу обонятельных путей к коре головного мозга);
- Какосмия субъективная (наблюдается при заболеваниях придаточных пазух носа, когда пациент ощущает сильный гнилостный запах);
- Аносмия врожденная (такой дефект встречается в комплексе с другими патологиями развития носа и лицевой части головы);
- Аносмия центральная (является результатом поражения центральной нервной системы при опухолях мозга, рассеянном склерозе, нарушении кровообращения в головном мозге);
- Аносмия эссенциальная (чаще всего возникает при распространении воспаления слизистой оболочки носа на обонятельную область);
- Кровотечения из пищевода (причиной может быть варикозное расширенные вен нижней части отдела желудка, легко травмирующихся при прохождении твердой пищи);
- Кровотечения из гортани (причиной могут стать: гематомы, в результате травмы или различных заболеваний сердечнососудистой системы, печени, легких, почек);
- Кровотечения из уха (симптом, возникающий в результате травмы или целого ряда заболеваний: повреждение барабанной перепонки, травма черепа, инфекция и т. п.);
- Кровотечения из глотки (причиной могут стать: сильный кашель, сильное отхаркивание);
- Кровотечение из носа и околоносовых пазух (причинами могут стать: травмы, болезни носа и околоносовых пазух, прием ряда лекарственных средств);
- Гнусавость открытая (возникает из-за затруднения прохождения воздуха через нос при аденоидах, полипах);
- Гнусавость закрытая (возникает при дефектах твердого нёба, а также при дефектах и параличах мягкого неба);
- Боли, отдающие в ухо (инфекции из носоглотки легко проникают в область среднего уха, вследствие чего развивается воспалительный процесс не только в горле, но и в ушах).
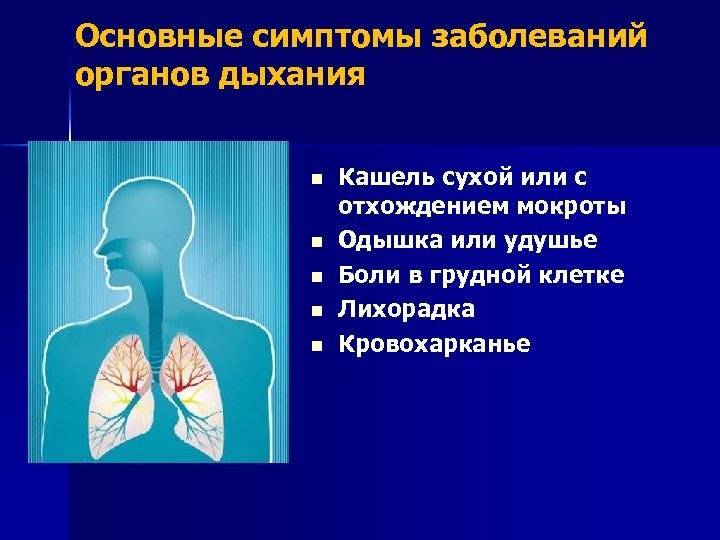
Симптомы заболеваний
Ухo, гортань и глотка, нос вместе с околоносовыми пазухами работают как одно целое: заболевание одного органа может повлечь за собой целый ряд патологий соседних органов:
- Затруднение свободного носового дыхания,
- Храп во время сна
- Гнусавость
- Насморк
- Слизистые выделения из носа
- Повышение температуры тела
- Шум в пораженном ухе и прогрессирующий снижение слуха
- Боль в носу
- Кровотечения из носа
- Боль при глотании
- Расстройство обоняния
Диагностика заболеваний
Чтобы поставить точный диагноз и назначить лечение, врач использует разные методы. Во-первых, осматривает больной орган очень помогает рентгеновское исследование, NLS-диагностика, компьютерная томография, МРТ головы-шеи, аудиометрия (измерение уровня слуха) и др. Многое о состоянии пациента может сказать лабораторная диагностика (общие клинические анализы, ИФА крови, бак. посевы, определяющие причину заболеваний).
Преимущества лечения в нашей клинике
— В нашей клинике ведут прием только высококвалифицированные профильные специалисты. — Лечение широкого спектра заболеваний. — Оказываем медицинскую помощь любой патологии уха, горла, носа (диагностика и лечение). — Наша клиника удобно расположена в пяти минутах от метро «Таганская» в самом центре Москвы с возможностью бесплатной парковки.
Телефон: 8 (495) 648-62-44
Постуральный дренаж
Пастуральный дренаж – метод, который заключается в том, что больной принимает положение, которое способствует максимальному опорожнению от мокроты определенных сегментов легких под действием силы тяжести и «стеканию» мокроты к кашлевым рефлексогенным зонам.
Общая продолжительность постурального дренажа составляет не менее 20 – 30 минут.
Упражнения лучше выполнять не менее 2 раз в день – утром и вечером.
При бронхиальной астме и хронической обструктивной болезни легких перед упражнениями желательно предварительно воспользоваться бронхорасширяющими средствами (беротек, сальбутамол, беродуал). Через 20-30 мин. после этого больной поочередно занимает положения, описанные ниже.
Каждый раз, меняя положение, нужно сначала сделать 4-5 глубоких медленных дыхательных движений, вдыхая воздух через нос, а выдыхая через сжатые губы. Затем после медленного глубокого вдоха произвести 3-, 4-кратное неглубокое покашливание 4-5 раз. Хороший результат достигается при сочетании дренажных положений с различными методами вибрации грудной клетки над дренируемыми сегментами.
Обязательное условие для отделения мокроты во время процедуры постурального дренажа – удлиненный форсированный выдох. Это необходимо для того, чтобы создать мощный воздушный поток, который «увлекает за собой» мокроту.
Постуральный дренаж должен быть прерван, если во время процедуры возникает значительная одышка или удушье.
Постуральный дренаж противопоказан при кровохарканье, пневмотораксе и возникновении во время процедуры значительной одышки или приступа удушья, повышении артериального давления, головокружении, аритмии сердца.
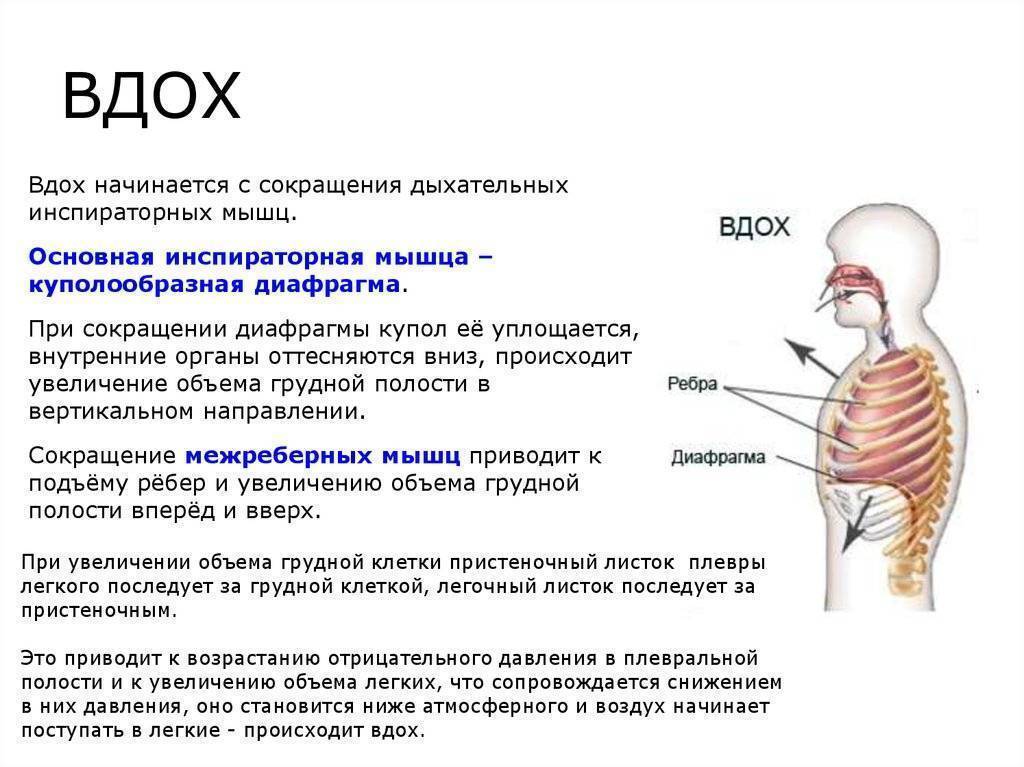
Для дренажа нижних отделов легких надо лечь на живот или на спину на наклонную плоскость (специальную кушетку или столик), установленную под углом 30о – 45о к полу. Можно лечь на обычную кровать, свесив туловище и голову примерно под тем же углом. Угол, собственно, может быть и больше 45о, если позволяет общее состояние. Из дыхательных упражнений выполняется глубокое диафрагмальное дыхание.
Дренаж средней доли правого легкого проводят в положении полулежа, на левом боку с опущенной вниз головой, слегка откинувшись назад. Идеальное положение – на спине с прижатыми к груди ногами и запрокинутой назад головой.
Для дренажа верхних долей легких эффективно положение сидя, особенно на низкой скамейке, и стоя. В этих положениях выполняют круговые движения руками, согнутыми в локтях.
Дренированию верхних отделов легких способствует и такое положение, когда человек, лежа на спине на кровати с опущенным изголовьем, поочередно подкладывает подушку под правый и левый бок. Есть и другие положения тела, способствующие отхождению мокроты.
Факторы, способствующие развитию трахеита
Важным фактором, способствующим развитию трахеита, является нарушение носового дыхания. В норме воздух должен проходить через носовые ходы, где он согревается и увлажняется. Если нос заложен (причиной может быть насморк, искривление носовой перегородки, аденоиды, полипы и т.п.), приходится дышать через рот. В этом случае неподготовленный атмосферный воздух сразу же попадает в гортань и трахею. В результате, слизистая трахеи может подвергнуться:
- переохлаждению;
- воздействию загрязненного или слишком сухого воздуха;
- воздействию аллергенов.
Также развитию трахеита способствуют:
- курение. Табачный дым раздражает слизистую оболочку дыхательных путей;
- ослабление иммунитета;
- злоупотребление алкоголем. Алкоголь угнетает иммунную систему;
- заболевания сердца и почек, в результате которых ткани слизистой не получают достаточного питания, и некоторые другие заболевания.
Антибиотики при заболеваниях легких
Спектр препаратов для лечения довольно широк. В этом случае эффективно применять антибиотики, т. к. чаще всего пневмония носит именно бактериальный характер, в отличие от остальных болезней органов дыхания.
Даже при лечении в домашних условиях, правильно назначенные антибиотики при заболеваниях дыхательных путей, таких, как воспаление легких, влекут за собой довольно скорое выздоровление пациента. Облегчение симптомов происходит через пару дней после начала приема препаратов, а уже в течение недели организм полностью избавляется от инфекции. Существуют также достаточно безопасные и эффективные антибиотики короткого курса, рассчитанные на прием в течение 3-х дней.
Следует помнить о том, что воспалительные заболевания легких могут нанести организму непоправимый ущерб, и если прием тех или иных антибиотиков в течение нескольких дней не привел к ожидаемому результату, пациент подлежит обязательной госпитализации в стационар. Еще более осложнить ситуацию при тяжелом протекании пневмонии могут хронические заболевания дыхательных путей, если таковые присутствуют.
Прежде всего, перед началом назначения лечения врач проводит ряд исследований и забор необходимых анализов. Пациенту назначается обязательное рентгенологическое обследование легких, анализ крови и мокроты, позволяющие выявить непосредственного возбудителя болезни.
Некоторые микроорганизмы, вызывающие воспалительные заболевания легких, являются невосприимчивыми к той или иной группе антибиотиков, поэтому данные исследования необходимы дабы корректно назначить лечение теми или иными препаратами.
Причиной возникновения того или иного заболевания дыхательных путей, чаще всего, становятся вирусы. Поэтому, с наступлением холодов следует позаботиться о своем иммунитете, дабы предупредить возникновения того или иного недуга. Сегодня, в частности, существует целый ряд вакцин, направленных на предотвращение таких опасных респираторных заболеваний, как пневмония и грипп.
Полезные статьи:
Симптомы трахеита
Основной симптом трахеита – кашель. Также типичным симптомом трахеита является повышение температуры.
При трахеите бактериального и грибкового происхождения может наблюдаться затруднение дыхания и одышка.
Кашель
Кашель – это основной симптом трахеита.Кашель при трахеите носит приступообразный характер. Вначале заболевания кашель сухой, потом становится влажным, с отхождением густой мокроты. Приступы кашля обычно наблюдаются ночью. Днем приступ может быть спровоцирован глубоким вдохом, смехом, плачем или криком. Кашель при трахеите довольно мучительный, может вызывать боль за грудиной, которая в некоторых случаях сохраняется какое-то время после приступа кашля. При густой мокроте приступ кашля может вызвать рвотный рефлекс (кашель “доходит до рвоты”).
Температура
Для трахеита типично повышение температуры (обычно – не выше 38°C, у детей – до 39°C). Как правило, температура поднимается к вечеру. Больной чувствует сонливость, слабость, «разбитость». Могут увеличиваться подкожные лимфатические узлы.
Методы диагностики трахеита
Если Вы подозреваете, что у Вас трахеит (иными словами, если Вас мучает кашель, возникший на фоне респираторного заболевания), посетите врача. Врач направит Вас на диагностические процедуры и выпишет направления на анализы. Без качественной диагностики эффективного лечения не бывает.
Лечение трахеита направлено, прежде всего, на подавление активности вызвавшей заболевание инфекции. Поэтому важным моментом является диагностика возбудителя трахеита.
Общий анализ крови
Общий анализ крови при трахеите позволяет уточнить характер заболевания. Инфекционный трахеит, как правило, проявляется увеличением общего количества лейкоцитов, а также скорости оседания эритроцитов (СОЭ). Для трахеита аллергического происхождения характерно, прежде всего, увеличение количества эозинофилов.
Культуральное исследование
В случае инфекционного трахеита культуральные исследования позволят выявить возбудителя заболевания. В качестве биологического материала обычно используется мазок из зева. Также может производиться посев мокроты.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения трахеита
Важно, чтобы лечение трахеита проводилось в соответствии с назначениями врача и под врачебным контролем. Самолечение часто оказывается неэффективным
Не принимайте антибиотики, если их Вам не назначил врач. При вирусном или грибковом характере трахеита они Вам не помогут, а только уничтожат полезную микрофлору.
Обратитесь в Сеть поликлиник «Семейный доктор», чтобы пройти все необходимые исследования, сдать анализы и получить консультацию высококвалифицированного и опытного врача.
Медикаментозное лечение
При бактериальном характере инфекции применяются антибактериальные препараты, при вирусном – противовирусные (наиболее эффективны в начальной стадии заболевания).
Также при трахеите применяют методы симптоматического лечения. Могут использоваться горчичники, противовоспалительные, жаропонижающие препараты. При мучительном кашле назначаются противокашлевые препараты, а также средства, стимулирующие отхождение мокроты. При вязкой мокроте – отхаркивающие, разжижающие мокроту средства. Также уместны ингаляции (паровые или с использованием ультразвуковых ингаляторов).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку