Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Симптоматика
Особенности симптоматики нарушения межсуставных связей зависят от степени смещения шейных костных элементов опоры тела, их локализации.
Проявления патологии у новорожденных детей:
В первые месяцы жизни недуг протекает без видимых симптомов.
Болезненные признаки появляются позже, когда возрастают вертикальные нагрузки, малыш начинает держать головку, сидеть, передвигаться.
Ребенок становится очень капризным. Он быстро устает. Вырабатывается неправильная походка.
Если родители и врачи не замечают неблагополучия состояния здоровья малютки, ситуация ухудшается
Малыш страдает от головных болей, его память ухудшается, внимание ослабевает
Степени ротации позвонков
- Первая. Обычно протекает бессимптомно. Выявление заболевания, как правило, происходит случайно при диагностике другой патологии. Боль может возникать изредка при усиленных физических нагрузках или резкой смене положения тела.
- Вторая. Боль не проходит так быстро, как при первой стадии ротации и проявляет себя более выраженными неприятными ощущениями. Особенно это становится заметно после физических нагрузок.
- Третья. Человек ощущает скованность движений. Могут возникнуть нарушения в работе мочеполовой системы. Существует вероятность защемления нервов спинного мозга. В этом случае боли будут носить сильный характер.
- Четвертая. На последней стадии ротации тел позвонков болезнь явно прогрессирует и вносит необратимые изменения в структуру позвоночника. Пациент ощущает сильную слабость в ногах, может появиться хромота или изменение походки. Сильные хронические боли, как правило, вынуждают обратиться к врачу. Но если не предпринимать никаких мер, то заболевание переходит в инвалидность.
Пальпация передней части шеи
Врач проводит пальпацию этой области шеи, стоя перед пациентом. Исходное положение пациента – сидя на стуле:
- на уровне яремной вырезки грудины пальпируется ее рукоятка;
- латеральнее рукоятки пальпируются грудиноключичные сочленения;
- ключицы пальпируются до уровня плеч;
- пальпация акромиально-ключичного сочленения.
Исходное положение пациента – лежа на спине:
- пальпация грудино-ключично-сосцевидной мышцы (голова пациента должна быть повернута в противоположную сторону);
- в надключичной ямке (глубже подкожной мышцы) можно пропальпировать лестничные мышцы.
Потеря чувствительности обычно сопровождается двигательными расстройствами, которые не всегда выявляются самим пациентом. В таблице 5.1 приводятся двигательные нарушения и изменения рефлексов на различных уровнях шейного отдела позвоночника.
Комплексное консервативное лечение:
назначение обезболивающих препаратов, миорелаксантов и спазмалитиков для снятия напряжения в мышцах спины и купирования боли.
- локальные блокады позвоночника в местах смещения позвонков инъекциями гормональных препаратов.
- лечебный массаж (не назначается в период острой боли)
- иглотерапия
- применение хондропротекторов
- физиотерапия (электрофорез, парафин, солевые или радоновые ванны)
- лечебная физкультура
После устранения смещения позвонков, врач может рекомендовать ношение специализированного корсета или пояса для фиксации позвоночника. Это позволит значительно снизить мышечное напряжение и боль.
Как лечить?
Если у вас – непрямолинейность хода позвоночных артерий, лечение зависит от степени выраженности симптомов. На ранних стадиях может помочь и консервативное лечение. Необходимо разобраться, что стало причиной появления патологии и сначала вылечить основное заболевание. Если причина появления данной патологии – спазм мышц шейного отдела, нужно его снять. Может помочь лечебная физкультура или же массаж. Не помогло консервативное лечение? Тогда доктор назначает операцию.
Медикаментозное лечение
Какие именно лекарства выписать, решает тоже врач, но чаще всего назначаются препараты, улучшающие венозный отток, обезболивающие, таблетки, снижающие АД и т.д. Такое лечение не может решить саму проблему, т.е. исправить изменения сосуда, но оно улучшает самочувствие больного.
Хирургическое
Операция назначается, если врач опасается, что у больного возникнет ишемический инсульт. Что именно предстоит сделать, решает хирург. Иногда он укорачивает и выпрямляет артерию, иногда проводит ее протезирование или же стентирование.
Боли при смещении позвонков
Боли при смещении позвонков первый признак того, что происходит защемление нервных корешков и сдавление спинного мозга. В зависимости от интенсивности боли и внешних изменений осанки и рентгенологических результатов, а также походки можно установить степень смещения позвонков.
При первой степени смещения боль носит непостоянный характер, она усиливается в сидячем положении или при наклонах. При второй степени боль становится постоянной, мешает активным движениям. При третьей-четвертой степени происходят более серьезные изменения, боль не только носит постоянный характер, а также появляются изменения в работе внутренних органов, нарушение чувствительности рук, ног, мышечная слабость, вызванные сдавливанием спинного мозга.
Чтобы облегчить состояние, нужно стараться как можно меньше времени проводить в горизонтальном положении, не поднимать тяжести, носить эластичный корсет для поддержки позвоночника, при сильной боли делают новокаиновые блокады. В неострый период показана мануальная терапия – это самый безболезненный метод снять мышечный спазм и поставить сместившийся позвонок на место. К сожалению, при более запущенных формах смещения, консервативное лечение не эффективно и показано оперативное вмешательство, поэтому при первом проявлении боли при смещении позвонков нужно обратиться к врачу, чтобы не допустить трансформации текущего заболевания в более тяжелую, трудноизлечимую фазу.
Симптомы
Когда у человека – непрямолинейность хода позвоночных артерий, симптомы могут лишь свидетельствовать о том, что нарушено кровообращение в головном мозге. Только полное обследование поможет поставить правильный диагноз.
Стадия функциональных нарушений (дистоническая)
Основные симптомы, которые показывают, что у больного – непрямолинейность хода позвоночных артерий:
- болит затылок, боль распирающая и ломящая;
- появляется ощущение давления в области затылка;
- регулярно болит шея;
- кружится голова, когда встает с кровати;
- поднимается артериальное давление, не получается снизить его при помощи препаратов;
- нет сил выполнять повседневную работу, постоянно хочется спать, тяжело просыпаться по утрам;
- беспокоит тошнота, появляются носовые кровотечения, хотя нет проблем с ЖКТ;
- слабость в руках и ногах, даже если человек не занимался спортом;
- ухудшается зрение и слух, появляется шум в ушах, перед глазами мелькают «мушки».
Ишемическая стадия
Желательно, как только возникли перечисленные выше симптомы, обратиться к врачу. Он направит на обследование и назначит курс лечения. Если симптоматику игнорировать, могут появиться необратимые изменения. При серьезных деформациях развивается инсульт спинального типа. Его основные симптомы:
- походка становится шаткой;
- меняется мимика;
- язык отклоняется в одну из сторон;
- может быть паралич ног или рук с левой либо правой стороны;
- больной не может разговаривать.
В этом случае речь идет о жизни и смерти, пациента нужно срочно доставить в неврологический или специальный сосудистый стационар.
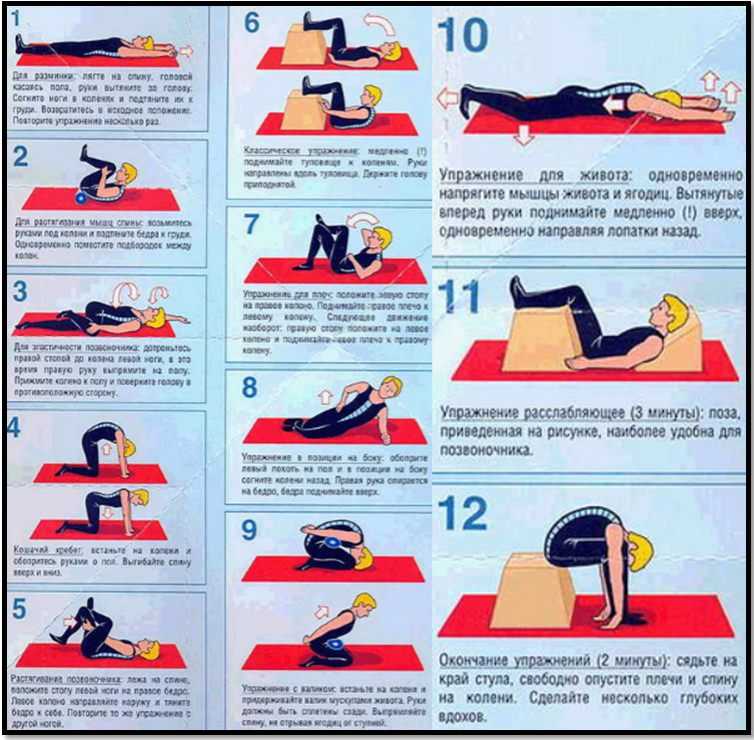
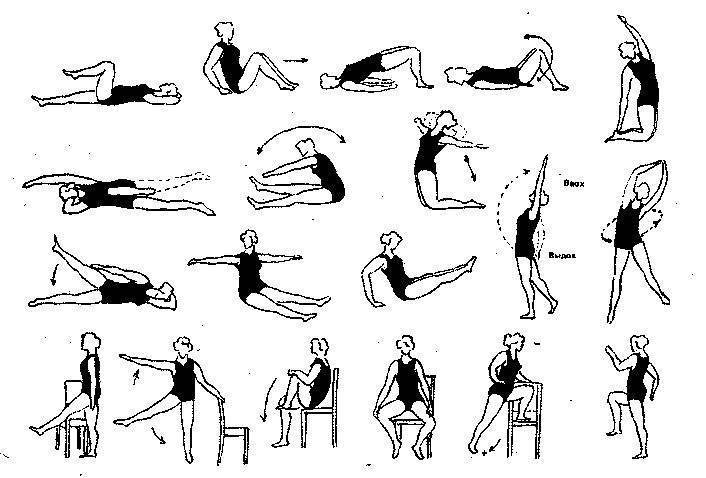
Гимнастика при смещении позвонков поясничного отдела
Гимнастика при смещении позвонков поясничного отдела является элементом комплекса консервативного лечения смещения позвонков. В комплексе с ношением ортопедических корсетов, медикаментозным симптоматическим лечением, ЛФК занимает важную роль.
Полностью вылечить смещение поясничных позвонков с помощью комплекса ЛФК невозможно, но контролировать стабильность позвоночного столба вполне реально. Основная задача – разработать индивидуальный комплекс лечебно-гимнастических упражнений, направленных на укрепление глубоких мышц спины, брюшного пресса. При смещении позвонков наблюдается снижение тонуса околопозвоночных мышц, а их укрепление как нельзя лучше способствует формированию мышечного корсета и поддержанию позвоночного столба в правильном положении.
Составляя индивидуальный комплекс упражнений, врач берет во внимание степень запущенности заболевания, степень смещения позвонка, возраст больного. Дегенеративные изменения наблюдаются в основном у людей пожилых, в возрасте старше 60
Диспластическое и истмическое смещение позвонков встречается чаще в детском возрасте и у молодых пациентов-спортсменов. Соответственно, это в корне повлияет на составление лечебного комплекса упражнений.
Диагностика синдрома позвоночной артерии
При появлении неприятных симптомов сходите к врачу: чем раньше, тем лучше. Сначала нужно посетить терапевта, он даст направление к неврологу. Даже опытный врач не сможет поставить вам диагноз без обследования, т.к. ему необходимо изучить снимки, убедиться, что кровоток нарушен. Каждый доктор сам составляет список обследований, но чаще всего он включает следующие составляющие:
- УЗ доплерография, которая показывает скорость и направление кровотока, проходимость артерий;
- компрессионно-функциональные пробы;
- дуплексное сканирование, показывающее состояние стенок сосуда;
- МРТ;
- рентгенография.
По результатам обследования доктор определит, действительно ли нарушен ход позвоночных артерий или же это другой синдром, другое заболевание.
Симптомы смещения позвонков
Смещение позвонка бывает стабильным, когда он удерживается на месте, или нестабильным. Во втором случае происходит защемление нервных корешков, которое вызывает боль.
Обычно боль при спондилолистезе острая, мучительная, но может быть тупой или ноющей, отдавать в руку, плечо, под лопатку, в ногу, ягодицу.
Другие симптомы – слабость, онемение, покалывание (в руке, ноге). В зависимости от того, в каком отделе произошло защемление, возможны такие симптомы как головная боль, головокружения, шум в ушах, нарушение мочеиспускания, отек ног, нарушение работы органов малого таза, варикозное расширение вен на ногах, мышечное напряжение в спине (шее, пояснице). Смещение в грудном отделе может проявляться болью в сердце, груди (межреберная невралгия), затрудненным дыханием, кашлем.
Что такое непрямолинейность хода позвоночных артерий?
Позвоночные артерии тянутся от предпозвоночного до внутричерепного отдела, проходят в канале поперечно расположенных отростков шейного участка позвоночного столба. Если человек получил какую-либо травму, у него искривление позвоночника или другие заболевания, это сказывается и на позвоночной артерии – она искривляется. Кровоток нарушается, затылочная часть головного мозга недополучает питание и кислород. Неправильная извитость артерии и называется «непрямолинейность хода ПА». В большинстве случаев страдают обе артерии, но может появиться и непрямолинейность хода левой позвоночной артерии или непрямолинейность хода правой позвоночной артерии. Такое бывает после серьезной травмы или же разрастания костной мозоли.
Когда у человека – непрямолинейность хода ПА с обеих сторон, поставить диагноз легче, появляются яркие симптомы заболевания. Если эта патология развивается только с одной стороны, организм пытается сам справиться с проблемой, усиливая кровоток в другой позвоночной артерии. В этом случае симптомов заболевания практически не будет, но, если больной проходил обследование из-за другой болезни, доктор может заметить это отклонение.
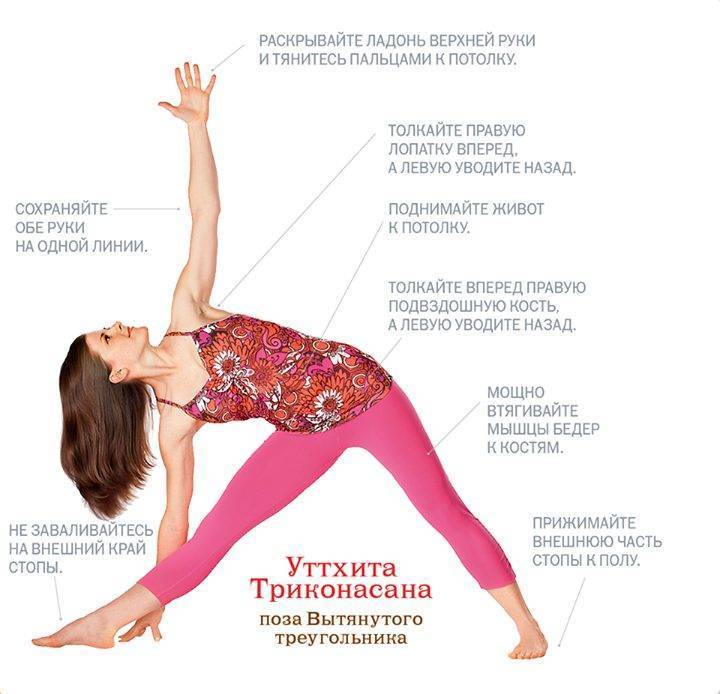
Техника выполнения
Шаг 1:
Встаньте в Тадасану (поза горы). С выдохом сделайте шаг ногой в сторону или слегка разведите ноги в прыжке на расстояние метр или немного больше; ступни параллельно друг другу.
Поднимите и вытяните в стороны руки на уровне плеч, держите их параллельно полу. Активно тяните руки в стороны, расширяя лопатки; ладони смотрят в пол. Макушкой тянитесь вверх, удлиняя линию шеи и позвоночника.
Шаг 2:
Упритесь пяткой правой ноги в пол, и, не отрывая пятки от пола, поднимите носок и разверните ногу вместе с бедром вправо на 90 градусов.
Левую ногу также доверните вправо (примерно на 45-60 градусов).
Проверьте ноги: обе пятки должны быть на одном уровне – при описанном варианте разворота ног, пятки должны остаться на одном уровне.
Напрягите бедра, ноги должны быть сильными. Правое бедро, колено, пальцы ног должны смотреть строго вправо. Подтяните колени.
Шаг 3:
С выдохом разверните корпус вправо на 90 градусов, довернув при этом немного таз, так, чтобы левая рука смотрела на правую ногу.
Когда вы разворачиваете таз, прочно фиксируйте ступни, особенно пятку левой ноги – во избежание разворота левого колена (в этом случае опора может перенестись на внутренний край стопы, что некорректно).
С очередным выдохом разворачивайте корпус дальше вправо и начните наклоняться вперед. Круговым движением занесите левую руку за правое бедро, одновременно поднимайте правую руку вверх ладонью вперед.
Наклонитесь туловищем на максимальную для вас глубину и поставьте левую руку на голень или сразу на пол с внешней стороны ступни (если позволяет растяжка), или, если пол слишком далеко, на блок, расположенный с внешней стороны правой стопы.
Во время поворота вы можете почувствовать, как правое бедро выскальзывает в сторону и вверх – то есть таз перекашивается. Чтобы избежать этого, активно напрягайте правое бедро и толкайте правую берцовую кость назад, а левое бедро и колено разворачивайте внутрь.
Шаг 4:
Разворачивайте голову вслед за поднятой вверх рукой, но не запрокидывайте голову – для этого поджимайте подбородок. Старайтесь устремить взгляд вверх на большой палец руки.
От самого центра спины активно растягивайте руки в сторону, расширяя пространство между лопатками. Перенесите большую часть своего веса на заднюю пятку и опорную руку.
В итоге руки должны быть на одной прямой, таз и торс находятся в одной плоскости.
Войдя в асану, с помощью сильных, вытянутых в стороны рук старайтесь сильнее разворачивать корпус вправо и одновременно тянуться макушкой вперед, растягивая шею, плечи и спину.
Профилактика при смещении позвонков
Профилактика при смещении позвонков особенно актуальна для тех людей, которые относятся к группе риска (имеют врожденные костные патологии, травмы, перенесенные операции на позвоночнике и др.). Чтобы избежать смещения, нужно придерживаться следующего:
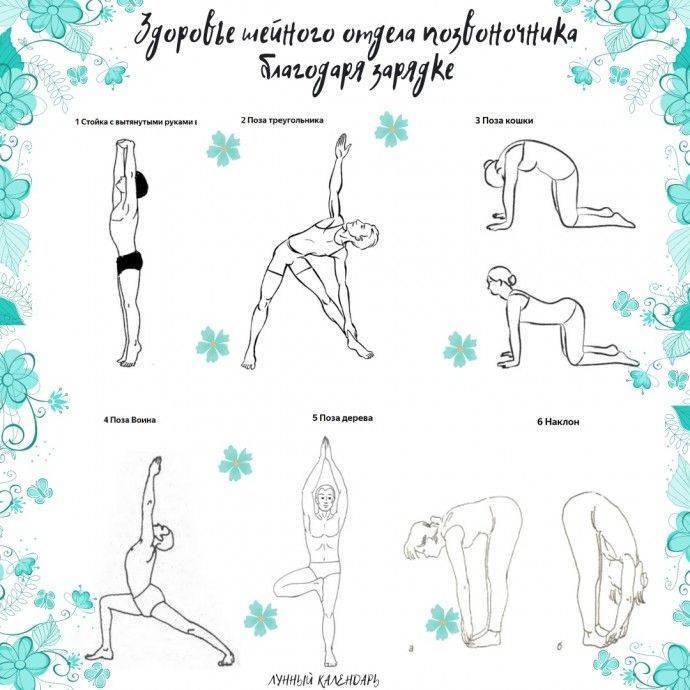
Заниматься физкультурой, укреплять мышечный каркас (йога, ЛФК и др.)
При занятии теми видами спорта, где усиливается нагрузка на позвоночник, придерживаться специальных мер по предупреждению смещения позвонков
Избегать травм спины, не поднимать тяжелых грузов. При получении травмы или растяжения спины немедленно обратиться к специалисту
Однако, даже придерживаясь этих правил невозможно исключить вероятность развития смещения при возрастных изменениях в костной системе или врожденных патологиях. В таких случаях нужно придерживаться мероприятий по профилактике остеохондроза – одной из самых распространенных причин возрастного смещения позвонков. Для профилактики достаточно раз в день делать несколько несложных общеукрепляющих упражнений.
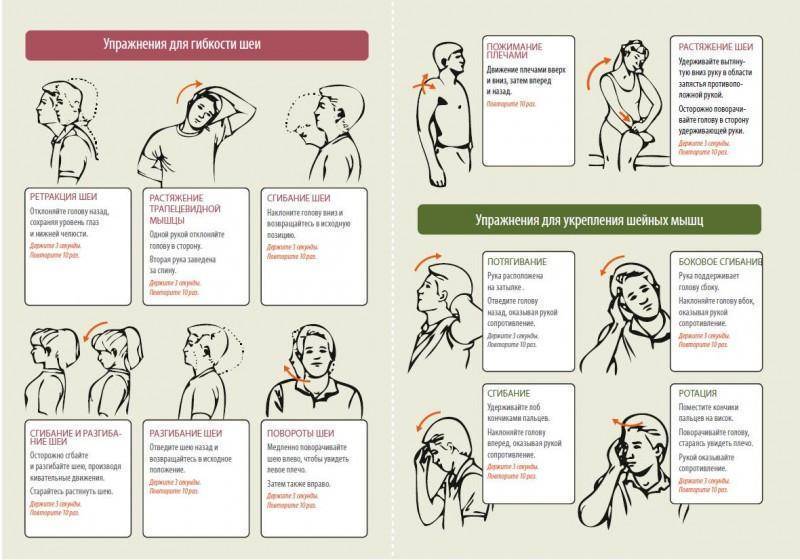
- Вращение плечами вперед и назад, по 10 вращений вперед и назад.
- Повороты головы в стороны, по 10 поворотов в каждую сторону.
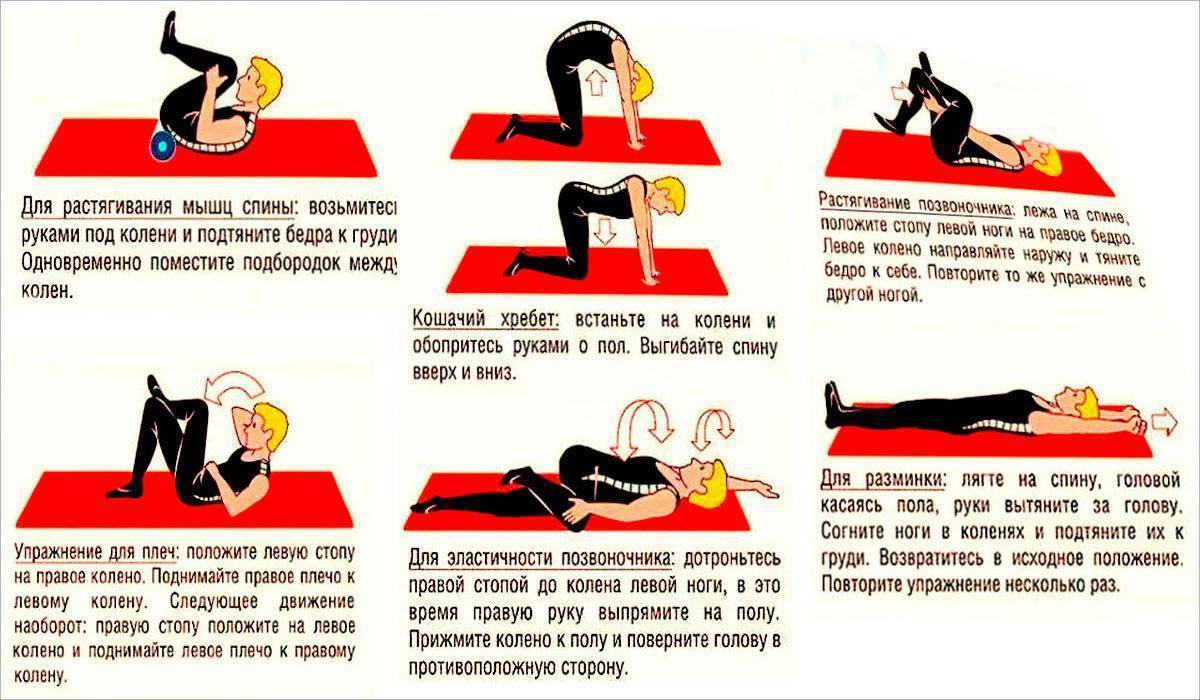
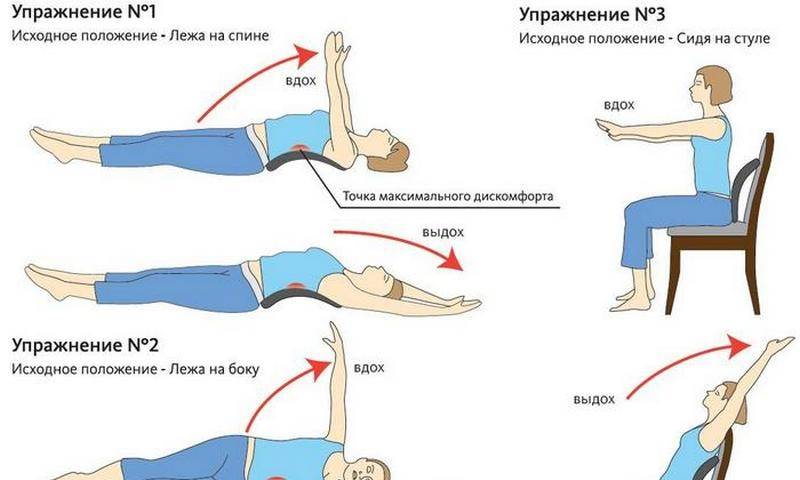
Физические упражнения при смещении позвонков
Физические упражнения при смещении позвонков можно считать одним из ведущих аспектов консервативного лечения. Практически в половине случаев с помощью физических упражнений и массажа удается восстановить стабильность позвоночника. В более сложных случаях, при выраженном болевом синдроме, назначают соответствующую медикаментозную терапию. Исключение составляют лишь самые тяжелые степени смещения, когда решить проблему можно только хирургическим путем.
Конечно, полностью вылечить смещение с помощью физических упражнений невозможно, но контролировать течение заболевания вполне реально. Основная задача – восстановление мышечного тонуса, конкретно – глубоких слоев спинных мышц, мышц живота и груди. Это создает естественную поддержку позвоночному столбу и дает возможность стабилизировать позвонки поврежденного отдела.
Комплекс упражнений разрабатывается строго индивидуально врачом, согласно степени смещения, выраженности болевого синдрома, неврологическим изменениям, возрасту больного
Также важно причина смещения – если смещение произошло по причине возрастных изменений позвоночного столба или по причине травмы, врожденных патологий, схема разработки комплекса физических упражнений будет разной
Диагностика смещения позвонков
Диагностика смещения позвонков проводится тремя основными способами:
- Рентгенологическое исследование позвоночника в фазах сгибания и разгибания (особенно эффективно для диагностики функции шейного и поясничного отделов). Это позволяет рассмотреть состояние позвонков, их положение относительно оси позвоночного столба, а также определить степень подвижности позвонков в конкретных отделах.
- МРТ исследование поврежденных отделов позвоночника в фасах сгибания и разгибания. Один из самых эффективных и достоверных методов диагностики и дает возможность не только оценить строение позвонков, но и отследить изменения патофизиологических процессов в спинном мозге. К тому же, МРТ дает возможность не проводить дополнительные болезненные лабораторные методы – спинномозговую пункцию, ангиограмму и др. Также, можно просмотреть позвонок или спинной мозг на тонком срезе, что позволяет увидеть исследовать мельчайшие патологические изменения в тканях.
- Компьютерная томография позвоночного столба. Особенно эффективна при диагностике межпозвоночных грыж. Плюс, все костные образования, мышцы и связочный аппарат. Можно четко определить размер грыжи, ее взаимодействие с окружающими тканями.
В целом, диагностировать смещение позвонков можно на любой стадии, но, к сожалению, при первых признаках смещения далеко не все больные обращаются за помощью.
[], [], []
Диагностика
Диагностика СПА осуществляется неврологом. Специалисту нужно
суметь выделить основные жалобы пациента и сопоставить их с особенностями
каждой формы течения заболевания
В случае соответствия имеющихся симптомов
клинической форме СПА важно диагностировать причины его развития, т. е.
обнаружить какие патологии сосудов или позвоночника привели к нарушению
кровотока по позвоночным артериям
С этой целью врач изначально проводит тщательный осмотр и
неврологические тесты, которые позволяют заподозрить, что могло спровоцировать
СПА. Для подтверждения догадок, получения более точной информации и обнаружения
возможных сопутствующих заболеваний пациенту назначаются:
- рентген или КТ шейного отдела позвоночника;
- МРТ шейного отдела позвоночника;
- УЗИ сосудов шеи с допплерографией;
- стабилометрия;
- общий и биохимический анализ крови;
- аудиометрия и др.
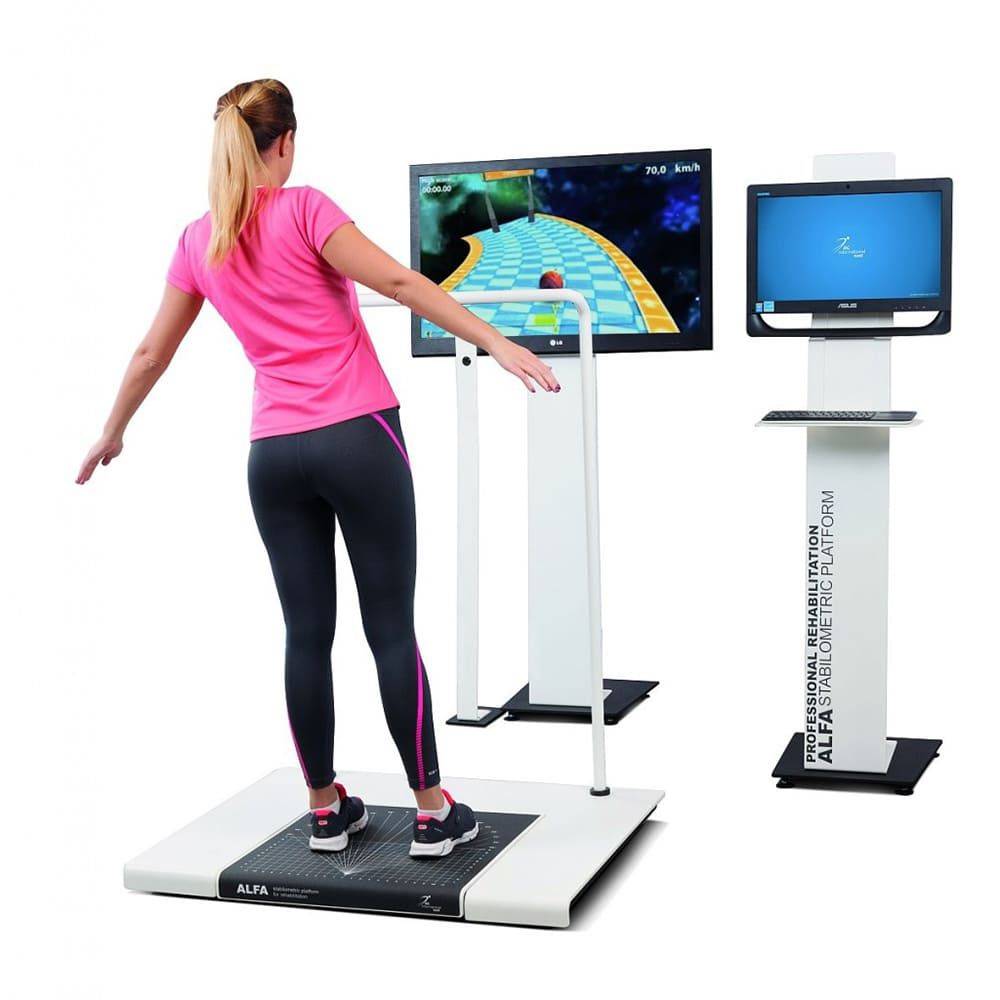
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры
Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом
Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Нередко для правильной диагностики синдрома позвоночной
артерии и причин его развития требуются консультации других узких специалистов,
включая кардиологов, ЛОРов, офтальмологов и т. д.
Этиология
Признаки смещения позвонков наблюдаются по разным причинам. Как уже упоминалось, одним из них является такое заболевание, как спондилолиз, несращение или дефект дуги позвонков, который приводит к перелому ножки позвонка. Что касается других факторов, то они представлены следующим:
- травмы позвоночника;
- хирургическое вмешательство на позвоночник;
- растяжение позвоночника;
- ;
- резкое сокращение спинных мышц;
- врождённая патология в виде слабости костной ткани;
- патологические изменения в межпозвонковых суставах, которые появляются с возрастом.
В случае, если речь идёт о детях, то смещение позвонков может наблюдаться вследствие родовой травмы или резкого движения.
Помимо этого, смещение может произойти в результате:
- дорожно-транспортного происшествия;
- падения на спину;
- интенсивных нагрузок;
- поднятия тяжестей.
Пальпация задней части шеи
- Пальпация основания черепа.
- Пальпация сосцевидных отростков.
- Пальпация остистых отростков.
- Пальпация суставных отростков:
- мелкие суставы позвонков пальпируются ориентировочно на 1-3 мм в сторону между остистыми отростками с каждой стороны;
- при пальпации этих суставов необходима максимальная релаксация мышц шеи и плечевого пояса пациента;
- при условии, если мышца спазмирована, следует пропальпировать суставы вокруг брюшка пораженной мышцы.
ВНИМАНИЕ! В качестве переходного позвонка между грудным и шейным отделами тело позвонка С7 обычно неподвижно при флексии или экстензии головы. Пальпация трапециевидной мышцы:
Пальпация трапециевидной мышцы:
- обследование следует начинать сверху (краниально), проведя пальпацию вдоль каждого остистого отростка;
- двусторонняя пальпация выявляет болезненность, изменения тонуса мышц, отечности или асимметрию.
Пальпация межпозвоночных связок при их поражении вызывает болезненность, рефлекторный спазм мышц шеи.
Лечение ротационных повреждений позвоночника
Все методы лечения отличаются. в зависимости от стадии заболевания, локализации смещения, возраста пациента и его особенностей состояния здоровья. Тяжелые запущенные заболевания требуют хирургического вмешательства, посредством которого фиксируется позвонок при помощи винта или пластины. Такие операции назначаются при последней степени ротации тел позвонков. В большинстве же случаев можно обойтись нехирургическими методами лечения:
- вправление и вытягивание позвонка;
- ношение специального корсета;
- массаж;
- лечебная физкультура;
- физиотерапия оказывает воздействие на больную область магнитным полем, лазерным лучом или токовым импульсом;
- мануальная терапия и иглорефлексотерапия оказывают воздействие на активные точки в организме.
При правильно подобранной тактике лечения симптомы заболевания начнут угасать и постепенно исчезнут.
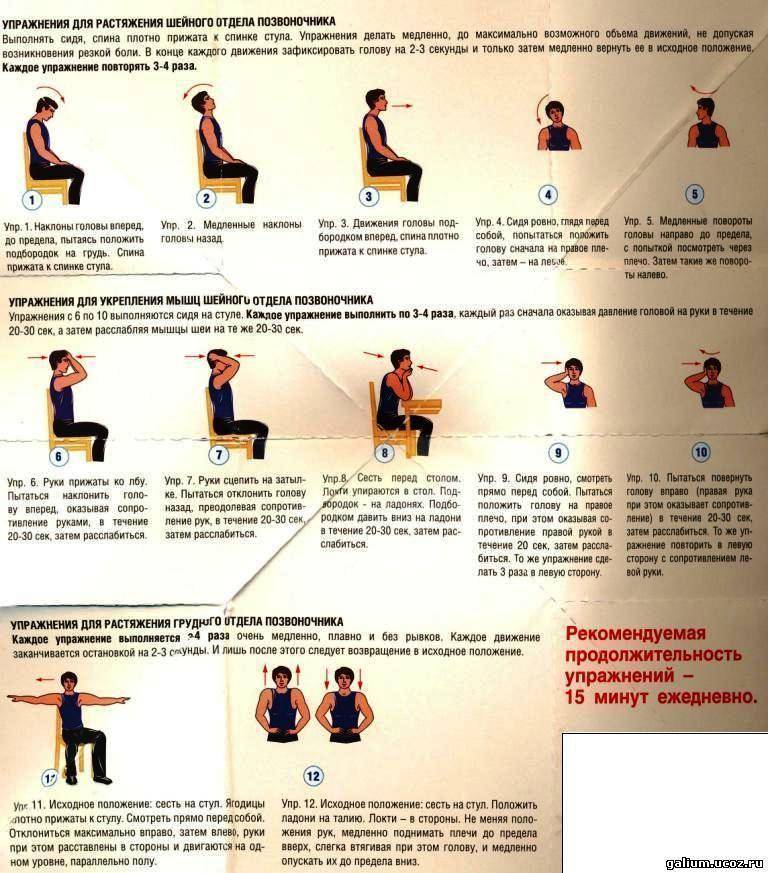
Методика исследования объема движений в шейном отделе позвоночника
Исследование следует начинать с пассивной ротации шейного отдела.
Особенности биомеханики шейного отдела позвоночника:
- поворот головы начинается с сегмента С1-2;
- только после поворота суставов С1-2 на 30° включаются нижележащие сегменты;
- ротация С2 начинается только при повороте головы не менее чем на 30°.
ВНИМАНИЕ! Если при пальпации остистого отростка С2 выявляется, что он начинает вращение раньше, это говорит о ригидности или функциональной блокаде ПДС
В норме пациент может выполнить поворот головы на 90° (например, подбородком достать плечо).
Исследование окципито-атланто-аксиального комплекса: врач пассивно сгибает шейный отдел пациента (максимальная флексия); при этом сегменты С2-С7 «запираются», а ротация возможна лишь в сегменте С1-2. В норме поворот головы должен быть не меньше 45° вправо и влево.
Исследование ротации нижнешейных ПДС: врач, захватив руками голову пациента, совершает разгибание шеи (максимальная экстензия); в данном случае «замыкаются» уже верхнешейные сегменты, а пассивное вращение головы в стороны осуществляется за счет нижнего отдела позвоночника. В норме объем движений в каждую сторону составляет не менее 60°.
Исследование подвижности нижележащих шейных ПДС: пальцы одной руки врач располагает на остистых отростках исследуемых позвонков, а другой рукой проводит пассивную ротацию головы.
Исследование боковых наклонов:
- и.п. пациента – лежа на спине, голова свисает с кушетки;
- одной рукой врач поддерживает голову пациента и осуществляет наклоны в сторону; дистальная фаланга указательного пальца другой руки плотно контактирует с межостистым промежутком, средняя – с межпозвонковым суставом и смежными поперечными отростками;
- этим приемом исследуются последовательно все сегменты, начиная с С_, до С6_7 с обеих сторон.
1. Флексия:
- максимальный наклон возможен в пределах 70-85°;
- активное движение необходимо проводить без резких усилий и напряжений;
- при пассивном движении подбородок пациента должен касаться груди.
Боль возникает:
- при активном сгибании шеи может быть мышечного или сухожильного происхождения; как следствие повреждения межпозвонкового диска;
- при пассивном движении шеи может быть за счет растяжения связочных элементов.
2. Экстензия – максимальное разгибание возможно в пределах 60-70°.
Боль возникает:
- при активном движении отражает патологические процессы в мышцах шеи и плечевого пояса;
- при поражении дугоотростчатых суставов.
3. Наклоны головы вправо и влево – максимальный наклон в каждую сторону возможен в пределах 30-45°.
Боль возникает:
- при поражении мышц шеи и плечевого пояса;
- при поражении мелких суставов шейного отдела позвоночника; как следствие нестабильности ПДС;
- при поражении межпозвоночных дисков.
4. Ротация – максимально возможное движение, осуществляемое в пределах 75°.
Боль возникает в мышцах шеи и плечевого пояса как при сокращении, так и при их растяжении.
5. Сгибание шеи:
- если вращение проводят при прямой шее, то в движении участвует весь шейный и верхне грудной отделы позвоночника (до уровня Th4);
- при легком наклоне головы и вращательном движении участвуют преимущественно С3-С4 сегменты;
- при максимальном наклоне вперед вращательные движения осуществляются за счет С,-С2 сегментов (табл. 5.7).
6. Разгибание шеи:
- из вращательного движения исключается шейно-затылочное сочленение;
- в движении принимают участие С3-С4 сегменты.
ВНИМАНИЕ! Над шейными и Th1 позвонками выходят 8 шейных нервов. Первые три или четыре из них формируют шейное сплетение, остальные пять и первый грудной нерв – плечевое
Лестничное смещение позвонков
Лестничное смещение позвонков встречается в возрасте после 35-40. Причина такого вида смещения кроется в дегенеративно-дистрофических изменениях позвоночного столба. В основном, нарушения развиваются на основе атроза, остеохондроза, при нарушении статики. В целом, лестничное смещение не имеет особых отличий от других видов нестабильности позвоночного столба, однако при фиксации множества смещений появляется своеобразная клиническая картина. При получении данных обследования, на МРТ или рентгенологическом снимке видно смещение остистых отростков позвонков относительно тела нижележащего позвонка, в виде ступеней лестницы.
Очень эффективен метод изометрического обследования позвоночника с измерением расстояния между остистыми отростками в состоянии покоя при сгибании, разгибании тела. Это позволяет определить степень неподвижности позвоночника и прогнозировать развитие неврологических патологий на том участке спинного мозга, который подвержен сдавливанию из-за полисмещений.
Лестничное смещение позвонков на ранних стадиях поддается консервативному лечению – назначают обезболивающие препараты, противовоспалительные, а в неострый период показаны занятия лечебной физкультурой, массаж. В тяжелых случаях проводят оперативное вмешательство. В целом прогноз благоприятный, при своевременном лечении восстанавливается полный объем движений.
Прогноз смещения позвонков
Прогноз смещения позвонков при надлежащем лечении положительный. При начальной стадии смещения стабилизировать позвоночный столб можно без оперативного вмешательства, основывая лечение на медикаментозной терапии, массаже, иглоукалывании и лечебной физкультуре. Регулярное выполнение простых нетяжелых упражнений уже в ближайшем будущем будет давать положительный результат.
Оперативное лечение нельзя назвать альтернативой, это скорее крайняя мера при тяжелой форме смещения, когда существует риск разрыва корешков нервных ответвлений или сильного сдавливания спинного мозга, или при неэффективности консервативных методов. Хирургическое лечение подразумевает некоторый риск для здоровья больного, но при правильном ведении послеоперационного периода и профилактике самых распространенных осложнений риск становится минимальным. Операцию проводят с минимальной травматизацией окружающих тканей. Разнообразие современных протезов и конструкций для фиксации позвонков, максимально отображают естественную механику движений в том или ином отделе позвоночника.
К счастью, у большинства людей прогноз смещения позвонков диагностируется на ранних этапах, что не усложняет процесс лечения и не ведет к развитию осложнений со стороны органов и систем. Полное выздоровление наступает достаточно быстро, а смещение позвонков удается ликвидировать и стабилизировать отдел позвоночного столба, но нужно постоянно соблюдать предписания врача и укреплять мышцы.
Причины смещения позвонков в шейном отделе
Шейный отдел позвоночника очень подвижный и при этом
практически незащищённый, поскольку его не окружает, как в других отделах,
мышечный корсет. Поэтому смещения в данной зоне возникают довольно часто.
Основными их причинами являются:
- микротравмы и травмы;
- интенсивные нагрузки, чаще всего – спортивного
характера; - длительное пребывание в нефизиологичной позе,
связанное с профессиональной деятельностью или с привычной позой; - сон на слишком высоких подушках;
- дегенеративные изменения костной и хрящевой
тканей позвоночника, связанные с возрастом или заболеваниями (к примеру, с
остеохондрозом); - врождённые особенности;
- хирургические вмешательства на позвоночнике и
прилегающих органах и тканях.
Типы и степени смещений
В зависимости от направленности смещения принято выделять:
- вентролистез ― смещения передней направленности;
- ретролистез ― смещения задней направленности.
В зависимости от площади смещения выделяют пять степеней патологии:
- Первая степень ― площадь смещения не превышает 25%, болевая симптоматика практически отсутствует, проявляется при интенсивных движениях и нагрузках;
- Вторая степень ― площадь смещения составляет от 25% до 50%, болевые ощущения возникают всё чаще и длятся дольше;
- Третья степень ― площадь смещения составляет от 50% до 75%, возникают сильные боли, ограниченность движений, оседание позвоночника, иррадиация ;
- Четвёртая степень ― площадь смещения превышает 75%, характеризуется непрекращающимися болевыми ощущениями, невозможностью долго ходить, сидеть, стоять, появляется нечувствительность и слабость стоп и кистей;
- Пятая степень ― наблюдается полное смещение и выпадение позвонка.
В чем заключается опасность ротационного подвывиха
Такая травма особенно опасна для детей:
случае отсутствия правильного лечения смещенных позвонков в больном суставе у ребенка происходит быстрое развитие дегенеративных процессов вследствие ускоренного обмена веществ.
Происходит замена соединительной тканью пораженных участков.
За счет этого объем суставной капсулы уменьшается.
В дальнейшем полноценное функционирование деформированного сочленения можно будет восстановить только с помощью оперативного лечения
Поэтому очень важно, чтобы родители своевременно заметили признаки неблагополучия верхней части осевого скелета и обратились за помощью к врачу
Проявления синдрома позвоночной артерии
Таким образом, основными симптомами синдрома позвоночной
артерии являются:
- головные боли, в основном сконцентрированные в
области затылка и лба; - боли в шее, возникающие и усиливающиеся при
движениях головой или при продолжительном сохранении определенного положения; - головокружения, способные сопровождаться
нарушениями равновесия, координации движений; - нарушения слуха, зрения;
- ишемические атаки с возникновением речевых,
чувствительных, двигательных и других расстройств.
Какие признаки синдрома позвоночной артерии будут выражены
сильнее, какие слабее, зависит от формы СПА. Также дополнительно могут
присутствовать симптомы сопутствующих заболеваний, что усложняет диагностику.